Priežastys ir prevencija: naujagimių apsigimimai
Statistikos departamento duomenimis, Lietuvoje daugėja moterų, kurios gimdo vaikus būdamos vyresnio amžiaus. Skaičiuojama, kad 2000 metais, sulaukusios 35-39 metų amžiaus, pagimdė 2623 moterys. Praėjus dešimčiai metų, 2011 metais, būdamos tokio amžiaus pagimdė 3763 moterys. Medikai teigia, kad nuo 35-erių didėja rizika kūdikiui sirgti chromosominėmis ligomis.
Tačiau ginekologė-genetikė Eglė Butkevičienė teigia, jog nepastebėta statistikos, kad pastaruoju metu padaugėtų kūdikių apsigimimų.
Kas yra apsigimimai ir kodėl jie atsiranda?
Apsigimimai, nukrypimai nuo normalios organizmo sandaros, paprastai atsiranda dėl embriogenezės sutrikimo. Daugelis apsigimimų būna dėl atskirų embriogenezės etapų, lemiančių tam tikrų požymių išsivystymą, blokados. Ankstyvajame embriogenezės etape, formuojantis dvipusei kūno simetrijai, keturioms galūnėms, apsigimimų pasitaiko rečiau, bet jie būna didesni. Vėlesniame embriogenezės etape apsigimimų pasitaiko daugiau, tačiau jie mažesni (dilbio raumenų, ausies kaušelio formos). Dauguma naujagimio apsigimimų embrionui yra norma (anga tarp prieširdžių, išniręs klubo sąnarys).
Apsigimimai gali pasireikšti organo nebuvimu (aplazija), mažesniu organu (hipoplazija), organu neįprastoje vietoje (ektopija), organo nesuaugimu (lūpos nesuaugimas), organų suaugimu (pasagos formos inkstas, ciklopija - viena akis virš nosies).
Apsigimimus sukelia žalingi aplinkos veiksniai - cheminiai (alkoholis, vaistai, nuodai), fiziniai (jonizuojančioji spinduliuotė), biologiniai (virusai, bakterijos, pirmuonys). Kartais į atskirą grupę išskiriami paveldimi faktoriai, bet jie rodo anksčiau įvykusią mutaciją, kurią sukėlė šie veiksniai. Žalingiems faktoriams embrionas jautriausias pirmajame nėštumo trečdalyje, nes besiformuojantys organai labiausiai pažeidžiami: 2-11 savaitę - smegenys, 3-7 - akys, 3-8 - vidaus organai, 6-10 - dantys, 7-12 - ausys, 5-6 - lūpos, 10-12 - gomurys, 9-10 - pilvo sienelė.
Pasaulio sveikatos organizacija pagal bendrą schemą įvairiose šalyse ištyrusi apsigimimus nustatė, kad jų dažnis yra 1,27 % ir skirtinguose regionuose sutampa. 15-16 % apsigimusių kūdikių išaiškinama nuodugniai ištyrus pirmaisiais gyvenimo metais (naujagimiams nediagnozuojama 33 % virškinamojo trakto, 80 % šlapimo ir lytinių takų, 88 % širdies ir kraujagyslių sistemos apsigimimų), registruojant ir mikroanomalijas, neturinčias žalingos įtakos organų veiklai ir kūdikio sveikatai.
Įgimtas defektas yra problema, kuri atsiranda, kai kūdikis vystosi motinos kūne. Dauguma apsigimimų atsiranda per pirmuosius 3 nėštumo mėnesius. Įgimtas defektas gali turėti įtakos kūno išvaizdai, veikimui ar abiem. Kai kurie apsigimimai, pvz. kiškio lūpa ar nervinio vamzdelio defektai yra struktūrinės problemos, kurias galima lengvai pastebėti. Kiti, kaip širdies liga, nustatomi naudojant specialius testus. Gimimo defektai gali būti nuo lengvų iki sunkių.
Chromosominės ligos ir amžiaus rizika
Kodėl moterims nuo 35 metų didėja rizika pagimdyti vaikelį, sergantį chromosominėmis ligomis? Chromosomos yra ląstelių dariniai, kur yra sukaupta visa mūsų genetinė informacija. Normaliai žmogaus lytinėse ląstelėse - moters kiaušialąstėje, vyro spermatozoide - yra po 23 chromosomas. Po apvaisinimo vaikiukas jau vystosi iš ląstelės su 46 chromosomomis.
Metams bėgant sensta visas moters organizmas, vyksta fiziologinis audinių senėjimas. Sensta taip pat ir moters lytinės ląstelės. Nes mergaitė gimsta jau turėdama visas savo lytines ląsteles, kurias ji turės gyvenimo eigoje - naujų neatsiranda. Vyresniame amžiuje kiaušialąstei ruošiantis apvaisinimui, tie procesai gali įvykti klaidingai. Gali įvykti klaida ląstelės dalijimosi metu: chromosomos normaliai neatsiskiria ir kiaušialąstėje gali būti viena chromosoma per daug - ne 23, o 24.
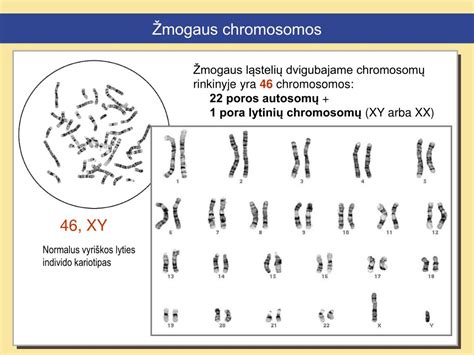
Nuo to, kokia chromosoma yra papildoma, priklauso sindromo pavadinimas ir patalogijos pobūdis. Jeigu būna papildoma 13-ta chromosoma, vaisius serga vadinamuoju Patau sindromu. Jeigu papildoma 18-ta chromosoma - Edvardso sindromu.
Dvidešimtmetei, kuri yra nėščia 12 savaičių, rizika pagimdyti vaikelį, sergantį Dauno liga, yra 1 iš 1068. Trisdešimties metų moteriai ši rizika padidėja iki 1 iš 626. O jau 35 metų moteriai rizika siekia 1 iš 249. Tokio amžiaus moteris yra padidintos rizikos grupėje. Bet noriu pažymėti, kad nėštumui vystantis, rizika Dauno ligai ima mažėti. Taip yra todėl, kad didžiąją dalį nėštumų, kai vaisius serga chromosomine liga, jis nesivysto. Arba įvyksta ankstyvi persileidimai. O jeigu nėštumas vystosi, tai reiškia, kad yra didesnė tikimybė, kad vaikelis bus sveikas.
Jeigu gimsta vaikelis, sergantis Patau ar Edvardso sindromu, tai jis daugiausia gali išgyventi iki vienerių ar dviejų metų amžiaus. Patalogijos dydis priklauso nuo to, kokio dydžio chromosoma yra papildoma. Dauno ligą sukelia 21-a chromosoma. Ji yra palyginti nedidelė. Tas papildomas genų kiekis, kuris būna su ta papildoma chromosoma, leidžia ir išnešioti, ir pagimdyti vaikelį, ir jis gali išgyventi iki 20-40 metų. O 13-a ir 18-a chromosoma yra kur kas didesnės. Jose yra daugiau genų. Vaisius turi daugiau papildomos nereikalingos genetinės informacijos, kuri suardo jo normalų vystymąsi. Ir tai būna nesuderinama su gyvybe.
Tyrimai vaisiaus sveikatos būklei nustatyti
Yra vertinama statistinė rizika, kur paskaičiuojama pagal metus. Jeigu rizika yra 1 iš 200, tai galima sakyti, kad vertinant 200 moterų, kurios yra vieno amžiaus, tais pačiais metais, tą pačią dieną gimusios, vienai iš tos grupės moterų vaikutis gali gimti sergantis. Bet šitas skaičius mums per daug informacijos neduoda.
Kad gautume tikslesnius duomenis, yra atliekami tyrimai. Moterims gali būti atliekami neinvaziniai ir invaziniai tyrimai. Neinvaziniai tyrimai yra ultragarsiniai tyrimai, ieškoma, ar vaikelis neturi chromosominių ligų žymenų, kaip jis vystosi, ar neturi struktūrinių defektų. Ir yra daromi kraujo tyrimai. Bet šitie tyrimai šimtaprocentinės diagnozės nepasako.

Jeigu gydytojas pagal individualius tyrimus nusprendžia, kad rizika yra padidinta, tokiu atveju reikia atlikti tyrimus, kurie būtų tikslesni. Tie tyrimai vadinami invaziniais. Daromas tyrimas iš vaisiaus vandenų arba iš besiformuojančio placentinio audinio. Kartais dar atliekamas tyrimas iš virkštelės kraujo. Šitie tyrimai 99,9 procentų tikslumu duoda atsakymą, ar vaikelis neserga chromosomine liga. Tokiu būdu yra ištiriamos jo chromosomos, ir matoma, ar nėra jų skaičiaus ar struktūros pokyčių.
Bet jeigu matome, kad ultragarsinis vaizdas yra geras, jokių požymių, kurie galėtų kelti nerimą, kad vaikelis galėtų sirgti ar chromosomine, ar genine liga, nėra, o kraujo tyrimai rodo, kad rizika yra nepadidinta, tokiu atveju nėra indikacijų daryti invazinius tyrimus.
Neseniai pasaulyje buvo pradėta taikyti ir nauja genetinių tyrimų rūšis - naujieji neinvaziniai tyrimai (NIPT), kurių patikimumas artimas invaziniams tyrimams ir siekia 99 proc. Šie tyrimai skiriasi nuo senųjų biocheminių kraujo tyrimų, kurie chromosominių vaisiaus ligų tikimybę nustatydavo 70-90 proc. Daugumoje pasaulio šalių naujagimiai yra tikrinami ir dėl kitų retų, sveikatai labai pavojingų ligų. Šių ligų požymiai paprastai yra nepastebimi ar neatpažįstami iš karto po gimimo, tačiau negydoma liga gali sukelti žalą sveikatai jau po kelių savaičių ar mėnesių ir netgi lemti staigią kūdikio mirtį.
ACOG paaiškina: prenatalinis genetinis tyrimas
Kitos apsigimimų priežastys
3 procentai vaikelių, kuriems rizika vystymosi defektams buvo nepadidinta - sveiki tėvai, giminėje jokių apsigimimų nėra, normali nėštumo eiga, gimsta turėdami kažkokius vystymosi defektus. To priežastys yra priskiriamos aplinkos poveikiui: užterštas oras, maistas, vanduo, elektromagnetinis spinduliavimas nuo kompiuterių, nuo mobiliųjų telefonų, virusinės infekcijos. Kartais moteris net pati nežino, kad nėštumo metu persirgo kokia nors liga. Tai ir lemia tuos apsigimimus.
Žalingi įpročiai moterims gali ne tik slopinti ovuliaciją, bet ir daryti įtaką vaisiaus paveldimų ligų atsiradimui, jau nekalbant apie priešlaikinį gimdymą ar persileidimą. Be to, įtaką vaisiaus sveikatai daro ir užkrečiamos ligos, kuriomis nėštumo metu moteris serga arba persirgo. Pavyzdžiui, raudoniuke ar toksoplazmoze. Tirtis siūloma ir moterims, kurios kažkada patyrė žalingų veiksmų - chemoterapiją, radiaciją.
Prenataliniams (iki gimimo) tyrimams siunčiamos ir nėščiosios, kurioms buvo atlikta dirbtinio apvaisinimo procedūra.
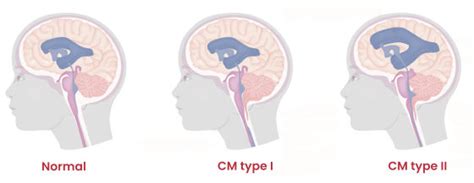
Chiari apsigimimai
Kai kaukolė yra mažesnė nei įprasta arba yra netinkamos formos, ji spaudžia smegenis ir verčia žemyn į stuburo kanalą, žinoma kaip Chiari apsigimimas. Daugeliu Chiari malformacijos atvejų jis atsiranda gimus. Tačiau kai kurių tipų simptomai pasireiškia vėliau vaikystėje. Devintajame dešimtmetyje šią smegenų anomaliją pirmą kartą aprašė austrų patologas Hansas Chiari.
Chiari 1 tipo apsigimimas atsiranda, kai kaukolės dalis, kurioje yra smegenėlių (smegenų) dalis, deformuojasi arba yra per maža, todėl smegenys susispaudžia arba daro spaudimą. Kaip minėta, sutrikimas dažniausiai yra genetinis. Ekspertai pastebėjo keturis Chiari apsigimimų tipus:
- Chiari 1 tipas: dažniausia Chiari apsigimimų forma vaikams. Pacientams, sergantiems šiuo sutrikimu, simptomai nepasireiškia arba simptomai nepasireiškia paauglystėje ar pilnametystėje. Tai paveikia apatinę smegenėlių dalį, o ne smegenų kamieną. Smegenėlės patenka į skylę, esančią smegenų apačioje, vadinamą foramen magnum. Paprastai per šį kanalą praeina nugaros smegenys.
- Chiari 2 tipas: paprastai išsivysto pacientams, sergantiems sunkia Spina Bifida, vadinama mielomeningocele. Tai atsiranda gimdoje, kai nugaros smegenys ir stuburas tinkamai neužsidaro prieš vaiko gimimą. Chirurgija būtina netrukus po gimimo, kad būtų uždarytos nugaros smegenys ir stuburas, ir tikimybė paralyžius yra aukšti.
- Chiari 3 tipo apsigimimas: Tai reta ir sunki Chiari apsigimimo forma. Šiuo atveju smegenėlės arba smegenų kamienas patenka į nugaros smegenis per angą kaukolės gale, vadinamą foramen magnum. Dėl anomalija atsiranda patinimas kaukolės gale, žinomas kaip encefalocelė. 3 tipas sukelia gyvybei pavojingas komplikacijas ir neurologinius simptomus, įskaitant mokymosi vėlavimą ir traukuliai. Pacientai, turintys 3 tipo Chiari apsigimimą, taip pat gali nukentėti galvos smegenų vandenė - cerebrospinalinio skysčio kaupimasis smegenyse.
- Chiari 4 tipo apsigimimas: Retenybė, kai smegenėlės neišsivysčiusios arba trūksta tam tikrų dalių. Tačiau nugaros smegenys ir kaukolė yra atviri.
- Chiari malformacijos tipas 0: Kai kuriems ekspertams ši forma yra prieštaringa, nes smegenėlės mažai išsikišusios į didįjį foramen. Tai rečiausia Chiari apsigimimo forma.
Chiari apsigimimą sukelia kelios priežastys. Konstrukcinis defektas: Tai atsiranda, kai kūdikis vystosi gimdoje. Kiekvieno žmogaus simptomai skiriasi vienas nuo kito. Kai kuriems gali pasireikšti lengvi simptomai, o kitiems - sunkūs simptomai. Kai kurie simptomai atsiranda gimus, o kiti gali pasireikšti vėlyvoje vaikystėje ar pilnametystėje.
Simptomai ir gydymas
Dažniausi simptomai apima galvos skausmą, kuris gali prasidėti arba pablogėti po kosėjimo, čiaudėjimo ar įtampos, dažnai išsivysto pakaušyje. Taip pat gali pasireikšti pusiausvyros ir judėjimo problemos, klausos ir regėjimo sutrikimai, valgymo, gėrimo ir kalbėjimo sunkumai.
Chiari apsigimimai paveikia bet ką, tačiau moterims tai dažniau nei vyrams. Kūdikiai gali gimti su šia liga, tačiau ji gali būti aptikta tik iki paauglystės ar pilnametystės. Pacientams, sergantiems kitomis neurologinėmis ir kaulų ligomis, taip pat yra didesnė Chiari apsigimimo rizika.
Daugeliu atvejų Chiari apsigimimai rodomi prenataliniuose nuskaitymuose. Tačiau kai kurie pacientai nežino apie savo būklę, nes simptomai atsiranda vėliau paauglystėje ar pilnametystėje. Atsižvelgiant į simptomų sunkumą, gydytojas nusprendžia gydymo planą. Jei pacientas nejaučia jokių simptomų, gali padėti nuolatinis paciento sveikatos stebėjimas įvairiais tyrimais. Esant silpniems simptomams, įskaitant galvos skausmą ir skausmą, gali padėti vaistai nuo skausmo. Tačiau sunkiais atvejais gali prireikti operacijos.
Dažniausia Chiari malformacijos gydymo operacija yra užpakalinės duobės dekompresija. Taip pat gali būti taikoma laminektomija, duraplastika ir elektrokauterija.
Sisteminė raudonoji vilkligė (SRV) nėštumo metu
Sisteminė raudonoji vilkligė (SRV) yra lėtinė autoimuninė liga, kuri gali pažeisti įvairius vidaus organus, ypač odą, sąnarius, kraują, inkstus ir centrinę nervų sistemą. SRV paplitusi visame pasaulyje, o labiausiai - Afrikoje, Amerikoje, Ispanijoje ir Azijoje. Europoje suserga maždaug 4 žmonės iš 10 000, iš jų apie 15 procentų atvejų liga diagnozuojama vaikams iki 18 metų. Dažniausiai suserga moterys nuo 15 iki 45 metų. Šios amžiaus grupės moterys serga 9 kartus dažniau negu vyrai.
SRV nėra paveldima. Tikslios ligos priežastys nežinomos. SRV yra autoimuninė liga: ja sergant imuninė sistema praranda gebėjimą atpažinti svetimą intervenciją į žmogaus audinius ir ląsteles. Imuninė sistema padaro klaidą ir pradeda gaminti autoantikūnus, kurie sveikas ląsteles identifikuoja kaip svetimas ir jas naikina. Autoimuninė reakcija sukelia uždegimą, kuris pažeidžia specifinius organus (sąnarius, inkstus, odą ir kt.).
Užkirsti kelią SRV neįmanoma, tačiau susirgęs vaikas turėtų vengti tam tikrų situacijų, kuriose ligos eiga gali paūmėti, pavyzdžiui, saulės poveikio (privalomas apsauginis kremas), infekcijų streso ir tam tikrųjų vaistų. SRV neužkrečiama ir negali būti perduodama vieno žmogaus kitam.
Vaikų ir paauglių SRV pobūdis toks pat kaip ir suaugusiųjų. Tačiau vaikų ligos eiga kinta greičiau ir yra sunkesnė nei suaugusiųjų. SRV diagnozuojama remiantis pacientų nusiskundimais (pavyzdžiui, dėl skausmo), simptomais (pavyzdžiui, karščiavimu) ir įvairių tyrimų rezultatais. Ne visi simptomai atsiranda vienu metu, todėl greitai diagnozuoti SRV yra sunku.
SRV šiuo metu nėra visiškai išgydoma, bet daugumai SRV sergančių vaikų taikomas sėkmingas gydymas, paremtas komplikacijų prevencija ir simptomine terapija. Pirmą kartą diagnozuota SRV dažniausia būna labai aktyvi. Tuo metu prireikia didelių vaistų dozių, kad išvengtume organų pažeidimų ir komplikacijų. Pradėjus gydyti daugelio vaikų ligą įmanoma kontroliuoti ir galima pasiekti remisiją.
SRV gydymui naudojami medikamentai labai efektyvūs, tačiau jie sukelia ir nemažai šalutinių reiškinių. Nesteroidiniai vaistai nuo uždegimo (NVNU) gali sukelti virškinamojo trakto funkcijos sutrikimą, kraujavimą susižeidus, lengvai atsirandančias kraujosruvas, rečiau - kepenų ir inkstų funkcijų pakitimus. Gliukokortikoidai (GKK) mažina uždegimą ir imuninės sistemos aktyvumą. Gydymas prednizolonu - pagrindinė SRV terapija.
Prenatalinė diagnostika ir genetiniai tyrimai
Labiausiai nerimauti dėl galimų vaisiaus chromosominių pakitimų ir jo genetinių ligų turėtų vyresnės nėščiosios. Pastebėta, kad vyresnėms nei 35 metų amžiaus moterims tikimybė susilaukti genetinė liga sergančio kūdikio statistiškai didesnė, t. y. beveik 1 iš 100. Pasak gydytojo, didelę reikšmę nėštumui turi ir paveldimos ligos. Jei moteris ir vyras yra genetinės ligos nešiotojai, didelė tikimybė, kad liga bus perduota ir vaisiui.
Iš anksto nustatyti vaisiaus sveikatos būklę galima atliekant prenatalinius (iki gimimo) invazinius vaisiaus vandenų arba neinvazinius (genetinius) kraujo tyrimus. Neseniai pasaulyje buvo pradėta taikyti ir nauja genetinių tyrimų rūšis - naujieji neinvaziniai tyrimai (NIPT), kurių patikimumas artimas invaziniams tyrimams ir siekia 99 proc. Šie tyrimai skiriasi nuo senųjų biocheminių kraujo tyrimų, kurie chromosominių vaisiaus ligų tikimybę nustatydavo 70-90 proc.

Prieš kelerius metus turėjau 37 metų amžiaus pacientę, kuri septynerius metus gydėsi dėl nevaisingumo. Pastojo ji tik po dirbtinio apvaisinimo. Atlikus biocheminį tyrimą buvo nustatyta, kad moteris rizikuoja susilaukti Dauno sindromu sergančio vaikelio. Tikimybė buvo nemaža - 1 iš 73.
tags: #naujagymiu #apsigimimu #priezastys





