Kiaušialąsčių stimuliacija ir nevaisingumo gydymo metodai: išsamus vadovas
Pastoti - ne visada paprasta užduotis. Šiame išsamiame vadove nagrinėjama kiaušialąsčių stimuliacija, jos tikslai, taikomi metodai ir kiti nevaisingumo gydymo būdai, padedantys poroms susilaukti vaikelio. Skaitykite toliau, kad sužinotumėte apie diagnostiką, gydymą ir gyvenimo būdo veiksnius, turinčius įtakos vaisingumui.
Ovuliacijos stimuliacija: kas tai ir kodėl ji reikalinga?
Ovuliacijos stimuliacija - tai vaistų, skatinančių ovuliaciją, vartojimas. Šie medikamentai skiriami moterims, kurių ovuliacija vyksta nereguliariai arba apskritai nevyksta. Įvairių šalių nacionalinių sveikatos institutų duomenimis, su ovuliacija susijusių problemų turi 25-30 proc. moterų.
Įprastai ovuliacija įvyksta, kai subrendusi kiaušialąstė išsiveržia iš kiaušidės, kad spermatozoidai galėtų ją apvaisinti. Tiesa, kiekvienos moters ciklo trukmė yra skirtinga, tad visiškai normaliu laikomas ir 21-35 d. ciklas. Kai ovuliacija yra visiškai nenuspėjama nei pagal intervalą, nei pagal trukmę, šis sutrikimas dar vadinamas oligoovuliacija.
Ovuliacijos stimuliacijos tikslas - padidinti moters tikimybę susilaukti kūdikio įprastu lytinių santykių būdu, pasitelkiant pagalbinį apvaisinimą ar kitą nevaisingumo gydymo būdą.
Kaip nustatyti ovuliaciją?
Ovuliaciją galima nustatyti naudojant ovuliacijos testus, o taip pat stebint vaisingas dienas išduodančius kūno signalus:
- Bazinės kūno temperatūros (BKT) matavimas: pakilusi bazinė kūno temperatūra.
- Makšties išskyrų stebėjimas: kiaušinio baltymą primenančios gimdos kaklelio gleivės.
- Gimdos kaklelio stebėjimas: pakilęs ir suminkštėjęs gimdos kaklelis.
- Ovuliacijos testai: specialių ovuliacijos testų galite įsigyti kiekvienoje vaistinėje.
Kada kreiptis į specialistus?
„Jeigu labai laukiate stebuklo, bet pastoti nepavyksta 6-12 mėnesių laikotarpyje, nenaudojant apsaugos priemonių, o lytiniai santykiai vyksta reguliariai - tai yra ne rečiau kaip 2-3 kartus per savaitę, tuomet rekomenduojame atlikti išsamesnius poros tyrimus. Reikėtų nedelsti ir kreiptis jau po 6 mėnesių, jei moteris yra vyresnė nei 35 metų. Taip pat jeigu yra tokie rizikos veiksniai kaip policistinių kiaušidžių sindromas, nereguliarus menstruacinis ciklas, atliktos dubens organų operacijos, diagnozuota ar operuota endometriozė, persirgtos lytinių takų infekcijos ar vyrui nustatytos sveikatos problemos, galinčios paveikti vaisingumą“, - atkreipia dėmesį akušerė-ginekologė.
Pasak R. Dargienės, dažnai pasitaiko atvejų, kai pora jau turi vaikų, tačiau susiduria su sunkumais bandydama susilaukti dar vieno. Tai vadinama antriniu nevaisingumu. Šiai diagnozei galioja tie patys laiko ir amžiaus kriterijai - jei nepavyksta pastoti per rekomenduojamą laikotarpį, verta kreiptis į specialistus, kad būtų nustatytos galimos priežastys ir pasiūlyti tinkami sprendimai.
Nevaisingumo diagnostika ir priežastys
Išsamūs tyrimai atliekami abiem partneriams. Vaisingumo tyrimai, pasak gydytojos, atliekami abiem partneriams, nes tai - bendras poros „projektas“.
Tyrimai moterims
„Svarbiausia įvertinti tokius pagrindinius aspektus, kaip ar vyksta ovuliacija? Tai nustatyti padeda ultragarsinis tyrimas ir progesterono kiekio kraujyje rezultatai. Kiaušintakių pratakumo tyrimas padės nustatyti ar gali susitikti lytinės ląstelės. Dar vienas svarbus aspektas, ar gimda ir jos gleivinė yra tinkamos embrionui įsitvirtinti ir vystytis. Moterims atliekami kraujo hormonų tyrimai (FSH, LH, estrogenai ir kiti hormonai ciklo pradžioje, progesteronas - likus 7 dienoms iki menstruacijų), gimdos ir kiaušidžių ultragarsinis tyrimas, kiaušintakių praeinamumo įvertinimas. Jei reikia, atliekamos minimaliai invazinės diagnostinės operacijos tokios kaip histeroskopija (gimdos ertmės ištyrimas) ir laparoskopija (mažojo dubens bei pilvo ertmės įvertinimas)“, - paaiškina nevaisingumo gydymo specialistė.
Tyrimai vyrams
Vyrams svarbiausias tyrimas, pasak gydytojos, yra spermograma, kuri padeda nustatyti apie 30 proc. nevaisingumo priežasčių. Tyrimo metu vertinama spermos kokybė, spermatozoidų kiekis, judrumas ir jų forma. Jei spermogramos rezultatas pakitęs, tuomet vyrą gali tirti ir konsultuoti urologas, endokrinologas ar genetikas. Šių specialistų pagalbos kartais prireikia ir moterims - tai priklauso nuo nevaisingumo priežasčių. Tyrimai paprastai pradedami po 6-12 mėnesių nesėkmingų bandymų pastoti.
Dažniausios nevaisingumo priežastys
Paklausus, kokios priežastys daugiausiai lemia nevaisingumą, gydytoja atsako, kas jos įvairios. 1/3 priežasčių gali lemti moters ligos - ovuliacijos sutrikimai (apie 25 proc. atvejų), policistinių kiaušidžių sindromas, skydliaukės veiklos sutrikimai, padidėjęs prolaktino kiekis, priešlaikinis kiaušidžių išsekimas, gretutinės ligos, kiaušintakių problemos (apie 20 proc.), endometriozė (10-15 proc.). Kitą 30 proc. lemia vyrų nevaisingumo priežastys, susijusios su spermos kokybės sutrikimais, tarp jų tai yra sumažėjęs spermatozoidų kiekis, pakitęs spermatozoidų judrumas, netaisyklinga jų forma. Likusius 30-40 proc. sudaro abiejų partnerių veiksniai ar neaiškios priežastys.
Moterys dažnai kaltinamos, kad būtent jos negali pastoti. Į klausimą, kiek čia yra tiesos, akušerė-ginekologė, atsako, kad kas čia „kaltas“ klausti nereikia: „Nevaisingumas yra bendra poros problema, todėl ją spręsti reiktų kartu. Statistika rodo, kad maždaug 30 proc. atvejų priežastis slypi moters organizme, 30 proc. - vyro, o dar 30 proc. - abiejų partnerių sveikatoje arba lieka nenustatyta“. Gydytoja sako, kad moterų kaltinimas yra nepagrįstas ir pasenęs požiūris ir džiugu, kad šiandien šis klausimas kyla vis rečiau ir vis daugiau porų į specialistus kreipiasi kartu, suprasdamos, jog vaisingumo ištyrimas - abiejų partnerių atsakomybė.
Nevaisingumo gydymo specialistė į klausimą, kodėl būna pora nepastoja, o pakeitus partnerius problemų nebėra, atsako, kad partnerių suderinamumas yra plati tema, apimanti kelis svarbius aspektus.
- Imunologinis nesuderinamumas: kuomet tam tikri antikūnai gali trukdyti pastojimui.
- Genetinis nesuderinamumas: kai tam tikri genetiniai pokyčiai gali turėti įtakos vaisingumui.
- Psichologiniai veiksniai: stresas, įtampa santykiuose, kas gali neigiamai veikti pastojimo galimybes.
- Lytinių santykių įpročiai ir dažnis: skirtingi partnerių poreikiai gali turėti įtakos pastojimo procesui.
Šie veiksniai gali trikdyti natūralų pastojimą, todėl svarbu laiku diagnozuoti ir gydyti galimus sutrikimus, įskaitant autoimunines ligas ar celiakiją. Jei pastoti nepavyksta, efektyviausią pagalbą dažnai suteikia pagalbinio apvaisinimo procedūros. Gydytoja sako, kad tiriant nevaisingumo priežastis, beveik pusėje atvejų nustatomi tam tikri genetiniai pokyčiai. Šie pokyčiai gali būti susiję su krešėjimo sistemos sutrikimais, turinčiais įtakos nėštumo eigai, policistinių kiaušidžių fenotipu ir priešlaikiniu kiaušidžių išsekimu, Y chromosomos mikrodelecijomis, veikiančiomis spermos kokybę, MTHFR geno pokyčiais, susijusiais su folinės rūgšties apykaita, genais, lemiančiais hormonų receptorių pokyčius, kurie gali daryti įtaką vaisingumui. Genetinių tyrimų dėka galima geriau suprasti nevaisingumo priežastis, tačiau genų redagavimas išlieka ateities gydymo perspektyva.
Kiaušialąsčių stimuliacijos metodai
Moterims, kurioms po ovuliacijos stimuliacijos ir toliau tęsiasi ovuliacijos sutrikimai, gydytojai gali rekomenduoti superovuliaciją. Yra keletas pagrindinių medikamentų grupių, naudojamų ovuliacijos stimuliavimui:
Klomifeno citratas
Tai kiaušinėlio atsipalaidavimą iš kiaušidės stimuliuojanti veiklioji vaistų medžiaga. Dažniausiai vaistas skiriamas moterims, kurių hipofizės (smegenų liaukos) hormonų patologijų nėra, tačiau nevyksta tipiniai mėnesiniai šių hormonų pokyčiai. Vaistas įprastai pradedamas vartoti 3-5 ciklo dieną, o jei mėnesinių nėra, gydymas pradedamas bet kuriuo metu. Dažniausiai 5 dienas vartojama 50 mg dozė, o gydymo metu tikrinama kiaušidžių reakcija į vaistą. Jeigu kiaušinėlis laikantis šio gydymo kurso nesubręsta, taikoma kita metodika: nuo 5 kito ciklo dienos iš viso 5 dienas vartojama po 100 mg per parą. Jei ir tuomet kiaušinėlis nesubręsta, gydymo kursą, skiriant pacientei po 100 mg / 24 val., reikėtų pakartoti. Jei ovuliacija nevyksta, po 3 mėn. kurso reikia daryti 3 mėn. pertrauką ir tuomet vėl vaistus vartoti laikantis aprašytojo scenarijaus.
Gonadotropinai
Jie sudaryti iš dviejų hormonų - liuteinizuojančio ir stimuliuojančio folikulus. Pastarieji skatina kiaušinėlių vystymąsi, o juos įprastai gamina hipofizė. Dėl gonadotropinų kartais per intensyvaus kiaušinėlių stimuliavimo juos reikia atidžiau stebėti. Tokie vaistai kaip Clostilbegyt, Gonal, Puregon gali būti skiriami vieni arba kombinuoti. Tom, kas turi problemų su gleivinės storiu, rekomenduojama greičiau pereiti prie leidžiamųjų stimuliuojančiųjų vaistų gonadotropinų (Gonal, Puregon), nes jie padeda auginti gleivinę, o ir folikulai būna geresnės kokybės.
Aromatozės inhibitoriai
Šio tipo vaistai yra labai veiksmingi pacientėms, sergančioms policistinių kiaušidžių sindromu. Vaisto indikacijos - panašios kaip klomifeno citrato.
Kiti medikamentai
Kartais ovuliacijai stimuliuoti gali būti naudojami vaistai, mažinantys gliukozės kiekį kraujyje.
Stimuliacijos eiga ir stebėjimas
Dažniausiai stimuliacija pradedama 2, 3 arba 5 ciklo dieną (c.d.), o apžiūrai echoskopu paskiriama 9, 10, 11 ar 12 c.d., kad pažiūrėti, kas užaugo kiaušidėse ir koks gimdos gleivinės storis. Vidury ciklo gali tekti echoskopuotis 1-3 kartus. Kai užderi gražus derlius, paskiriami sprogdukai (nors pirmomis stimuliacijomis su Clostilbegitu gali ir nepaskirti, galbūt folikulai patys gražiai ovuliuos), kurie suveikia maždaug po 36 val., ir prasideda OVULIACIJA. Jaučiasi kiaušidžių ir pilvo tempimas. Ovuliacija gali įvykti ir šiek tiek vėliau, ypač jeigu folikulas ne vienas, tai jie gali sproginėti skirtingu laiku. Tinkamas ovuliuoti folikulas laikomas nuo 18 mm, o 26 mm jau gali būti peraugęs ir nebetinkamas. Gleivinės storis prieš pat ovuliaciją geriausias apie 10 mm ir šiek tiek daugiau. Tačiau būna, kad pakanka ir 8 mm, yra atvejų, kad pastojo net su 6 mm gleivine. Svarbu, kad ji būtų trisluoksnė. Jeigu prasideda menstruacijos, ciklo pradžioje 2-3 c.d. būtina pasitikrinti echoskopu dėl galimų cistų, ir tik tada pradėti sekančią stimuliaciją. Būna, kad užsilieka nesprogęs folikulas, tuomet reikia mėnesio pertraukos su kontraceptinėmis tabletėmis (KT) arba Duphaston'u, kad išsivalytų kiaušidės ir vėl grįžtumėte prie stimuliacijos. Ovuliaciją skatinantys vaistai kartais gali sukelti kiaušidžių hiperstimuliacijos sindromą (KHSS).

Nevaisingumo gydymo metodai
Nevaisingumo gydymas pasirenkamas atsižvelgiant į jo priežastį. Pagrindiniai metodai apima hormoninį gydymą, kuris naudojamas ovuliacijos stimuliacijai, kai nevaisingumą lemia ovuliacijos sutrikimai. Yra chirurginis gydymas, kuris taikomas, kai yra nustatytos endometriozės, miomų ar pakitusių kiaušintakių problemos.
Intrauterininė inseminacija (IUI)
Intrauterininė inseminacija (IUI) - tai apvaisinimas moters kūne metodas, kai paruoštos spermijų suspensijos kateteriu sušvirkščiama į gimdą, esant pratekantiems abiem ar vienam kiaušintakiams. IUI gali būti atliekamas natūraliame moters cikle ovuliacijos metu arba stimuliuojant ovuliaciją. IUI efektyvumas - 10-15% nėštumų.
IUI eiga:
- 1-3 ciklo dieną (CD) moteris nueina pas ginekologę. Ginekologė su echoskopu pasižiūri ar nėra cistų.
- Kai folikulai pakankamai užaugę paskiriami 'sprogdukai', kurie priverčia folikulus ovuliuoti tam tikru laiku.
- Inseminacijos metu su kateteriu gan dažnai užkliudomas kaklelis, iš įdrėskimo truputį pakraujuoja.
- Po IUI gali būti paskirti vaistai gleivinei auginti (pvz., Duphaston). Juos reikia gerti iki kol ateis mėnesinės, o jei jos neateina - tęsti kol gydytojas nelieps nutraukti.
Nors sėkmė dažniausiai lydi per pirmas keturias IUI procedūras, toliau šansai, kad ši procedūra tinkama, mažėja. Pagal gydymo protokolą, rekomenduojama daryti iki šešių IUI.
Pagalbinis apvaisinimas mėgintuvėlyje (IVF)
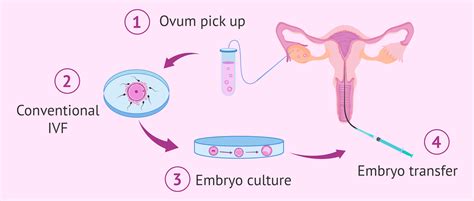
IVF ir ICSI (intracitoplazminė spermos injekcija) yra vieni aktyviausių gydymo metodų. Šiuolaikinės IVF technologijos yra labai pažangios ir saugios, o sėkmės rodikliai nuolat gerėja. Paskutinį dešimtmetį Europoje IVF ciklo sėkmės rodiklis, t. y. gyvo gimusio kūdikio tikimybė, siekia 23 proc. Pagalbinio apvaisinimo mėgintuvėlyje (IVF) procedūros bijoti tikrai nereikia, ji yra vienas efektyviausių ir saugiausių nevaisingumo gydymo metodų. Procedūra paprastai trunka apie 4-6 savaites ir prasideda nuo poros ištyrimo.
IVF procedūros etapai:
- Kiaušialąsčių brendimo skatinimas: Gydymas medikamentais, skatinant kiaušialąsčių brendimą kiaušidėse. Taikomos kelios gydymo schemos, kurios parenkamos priklausomai nuo moters amžiaus, nevaisingumo priežasties, organizmo reakcijos į vieną arba kitą gydymo schemą. Hormoninė stimuliacija, kuomet moteriai 10-12 dienų po oda pilvo srityje leidžiami medikamentai, skatinantys folikulų augimą.
- Kiaušialąsčių paėmimas: Kai folikulai pasiekia tinkamą dydį, atliekama kiaušialąsčių paėmimo procedūra - punkcija adata ultragarso kontrolėje per makštį, esant intraveninei nejautrai.
- Spermos gavimas: Dažniausiai vyras pats surenka spermą, tačiau kartais dėl medicininių priežasčių reikia atlikti sėklidžių punkciją (TESA - testicular sperm extraction).
- Lytinių ląstelių apvaisinimas: Surinktos lytinės ląstelės perduodamos į laboratoriją apvaisinimui ir embrionų auginimui. Poros lytinės ląstelės apsivaisina pačios mėgintuvėlyje, kuris patalpinamas inkubatoriuje (IVF). Arba, esant prastai vyro spermos kokybei (mažesnė nei 5 mln. spermatozoidų mililitre), atliekama intracitoplazminė spermos injekcija (ICSI), kuomet vienas spermijus adata patalpinamas į kiaušialąstę. Naujoji IMSI sistema, turinti 7200 kartų vaizdą didinantį mikroskopą, gali padėti atrinkti geriausius spermatozoidus, pamatydama vidinę jų struktūrą.
- Embrionų auginimas ir perkėlimas: Embrionai auginami 3-5 dienas, po to paruošiami šaldymui arba perkėlimui į moters gimdą. Gerai besidalijantys embrionai perkeliami į gimdą po 2-3 parų po kiaušialąsčių išėmimo (arba 5 dienų blastocistos). Perkeliami 2 arba 3 embrionai, siekiant padidinti nėštumo tikimybę. Po embrionų perkėlimo vartojami medikamentai nėštumui gimdoje išlaikyti.
Ir taikant DAB (donorinių lytinių ląstelių pagalbinį apvaisinimą), ir natūralaus pastojimo metu, embrionai, patekę į gimdą, išsilaisvina iš dangalo ir, esant palankiom sąlygom, įsitvirtina gimdos sienelėje. Jei embrioną gaubiantis išorinis dangalas yra storas, taikomas AH (assisted hatching) metodas.
Kokia sėkmės tikimybė? Priklauso nuo nevaisingumo priežasties, moters amžiaus ir kiaušidžių rezervo. Kai kurioms poroms užtenka vieno gydymo ciklo, kitoms gali prireikti 2-3 ar net 6 ciklų. Paskutinį dešimtmetį Europos statistika byloja, kad gimusio kūdikio tikimybė po vieno embriono perkėlimo yra 23 proc. iki 35 metų amžiaus ir tik 6 proc. moterims, vyresnėms nei 40 metų. Sėkmingas moters pastojimas pagalbinio apvaisinimo būdu gali būti pasiektas tiek naudojant savo lytines ląsteles, tiek pasitelkiant donorus. Dažnai dėl moters amžiaus, ligų ar blogo rezervo taikomas kiaušialąsčių ir embrionų optimizavimo arba dvigubo stimuliavimo protokolas.
Gestacinis nešiotojo apvaisinimas IVF (surogatinė motinystė)
Gestacinis nešiotojo apvaisinimas IVF, dažnai vadinamas gestacine surogatine motinyste, yra reprodukcinė technologija, leidžianti asmenims ar poroms, negalinčioms pastoti, susilaukti vaiko. Ši procedūra apima apvaisinimą mėgintuvėlyje (IVF), kurio metu naudojant numatomų tėvų ar donorų kiaušinėlius ir spermą sukuriamas embrionas.
Kam rekomenduojama gestacinė surogatinė motinystė?
- Medicininės sąlygos: Moterims, turinčioms sunkių gimdos sutrikimų, lėtinių sveikatos problemų (pvz., širdies ligos ar diabetas) arba pasikartojančių persileidimų.
- Nevaisingumas: Poroms, susiduriančioms su nevaisingumu dėl tokių veiksnių kaip vyresnis motinos amžius, sumažėjęs kiaušidžių rezervas arba vyrų nevaisingumas.
- Tos pačios lyties vyrų poros: Tos pačios lyties vyrų poroms, norinčioms tapti tėvais.
- Ankstesnės surogatinės motinystės nesėkmės.
- Genetinės problemos: Poros, turinčios žinomų genetinių sutrikimų, gali rinktis gestacinį nešiotojų IVF, kad užtikrintų, jog jų vaikas neturi specifinių genetinių sutrikimų. Prieš perkėlimą embrionams gali būti atliekamas preimplantacinis genetinis tyrimas (PGT).
Klinikinės situacijos, kai gestacinė surogatinė motinystė gali būti tinkama:
- Gimdos anomalijos (pvz., pertvarinė gimda, gimdos nebuvimas).
- Sunkios sveikatos būklės, keliančios didelę riziką nėštumo metu (pvz., sunki hipertenzija, autoimuninės ligos, tam tikri vėžio tipai).
- Pasikartojantis persileidimas.
- Nevaisingumo diagnozės, kai sėkmingo nėštumo prognozė yra prasta.
- Genetinių tyrimų poreikiai.
Kada gestacinis nešiotojų IVF yra netinkamas?
Tam tikros būklės ar veiksniai gali padaryti pacientę netinkamą šiai procedūrai:
- Reikšmingos gimdos anomalijos, kurios pažeidžia gimdos ertmę.
- Sunkios lėtinės ligos (nekontroliuojamas diabetas, hipertenzija, autoimuniniai sutrikimai).
- Tam tikros infekcinės ligos (ŽIV, aktyvus hepatitas).
- Negydomos sunkios psichikos sveikatos problemos.
- Piktnaudžiavimas medžiagomis (alkoholis, narkotikai, tabakas).
- Vyresnis motinos amžius (paprastai vyresnis nei 40 metų) gali padidinti su nėštumu susijusią riziką.
- Trūksta palaikymo arba teisinių susitarimų.
Pasiruošimas gestaciniam nešiotojų IVF
- Konsultacija su vaisingumo specialistu.
- Išsamūs medicininiai įvertinimai abiem tėvams ir nešiotojai (kraujo tyrimai, vaizdiniai tyrimai, infekcinių ligų patikros).
- Psichologinis konsultavimas.
- Teisiniai susitarimai, apibrėžiantys teises ir pareigas.
- Sveikos gyvensenos įpročių laikymasis.
- Vaisingumo gydymas būsimiems tėvams (jei reikalingas kiaušidžių stimuliavimas).
- Embriono sukūrimas laboratorijoje.
- Konkretūs nurodymai prieš procedūrą.
Gestacinio nešiotojo IVF proceso eiga
- Kiaušidžių stimuliacija (jei naudojami būsimos motinos kiaušinėliai).
- Kiaušinių paėmimas transvaginalinės ultragarsinės aspiracijos būdu.
- Kiaušialąstės apvaisinamos.
- Embrionų atrinkimas.
- Embrionų perkėlimas plonu kateteriu į nešiotojo gimdą.
- Po embriono perkėlimo nešiotojui gali būti patarta trumpam pailsėti.
- Nėštumo testas atliekamas maždaug po dviejų savaičių.
- Nuolatinė priežiūra ir gimdymo planavimas.
Gestacinis nešiotojų IVF suteikia daug privalumų, tokių kaip šeimos pastato variantai, sveikesnis nėštumas, emocinis palengvėjimas būsimiems tėvams ir palaikantys santykiai. Nors gestacinis nešiotojo IVF yra populiarus pasirinkimas, svarbu suprasti, kaip jis lyginamas su tradicine surogatine motinyste.
Atsigavimo procesas po nėštumo nešiotojui IVF:
- Iškart po procedūros (1-3 dienos): gali jausti lengvus mėšlungius, tepimą ar pilvo pūtimą.
- Pirmoji savaitė (4-7 dienos): rekomenduojama lengva veikla, vengiant sunkių daiktų kilnojimo.
- Dvi savaitės po perkėlimo: atliekamas nėštumo testas.
- Nuolatinė priežiūra (3-12 savaitės): reguliarūs nėštumo tikrinimai.
Dauguma gestacinių nešiotojų gali grįžti prie įprastos veiklos per kelias savaites. Kaip ir bet kuri medicininė procedūra, gestacinis nešiotojų IVF kelia tam tikrą riziką ir galimas komplikacijas, tokias kaip kiaušidžių hiperstimuliacijos sindromas (KHSS) ir retais atvejais negimdinis nėštumas.
Vidutinė gestacinio nešiotojo IVF kaina Indijoje svyruoja nuo 1,50,000 iki 3,00,000 ₹. Ligoninės, tokios kaip „Apollo“, teikia pirmenybę skaidriam bendravimui ir individualiems priežiūros planams. Po embriono perkėlimo svarbu palaikyti subalansuotą mitybą, gerti pakankamai skysčių ir atlikti lengvą fizinį krūvį, vengiant sunkių treniruočių bent savaitę. Rekomenduojama pailsėti 24-48 valandas po perkėlimo. Jei nėštumo testas neigiamas, svarbu leisti sau išgyventi gedulą. Jei nėštumas patvirtinamas, pasiruoškite reguliariems tikrinimams, sveikam gyvenimo būdui ir aptarkite visus rūpesčius su savo sveikatos priežiūros paslaugų teikėju. Nėštumo nešiotojų amžiaus ribos paprastai yra nuo 21 iki 40 metų.
Vaisingumą veikiantys veiksniai ir gyvenimo būdas
Paklausus, kaip moters amžius veikia vaisingumą, gydytoja atsako, kad jis natūraliai mažėja - ypač po 35 metų, tačiau kiekvienos moters situacija yra individuali. Vyresnėms poroms rekomenduojama nedelsti kreipiantis į specialistus, tačiau tyrimų esmė išlieka ta pati. Vyresnėms moterims didėja persileidimo, nėštumo ir vaisiaus vystymosi sutrikimų rizika. Planuojant nėštumą vyresniame amžiuje svarbu įvertinti moters kiaušidžių rezervą ir jose esančių folikulų skaičių. Tam įvertinti atliekamas AMH hormono tyrimas. Jei moteris yra sulaukusi 35 metų, verta apsvarstyti galimybę išsaugoti lytines ląsteles ateičiai. Pastojus vyresniame amžiuje, taip pat dažnai rekomenduojami papildomi genetiniai tyrimai bei genetiko ar perinatologo konsultacijos.
Nors gyvenimo būdas daro didelę įtaką sveikatai ir yra reikšmingas, tačiau tai nėra lemiantis vaisingumą veiksnys. Sveikesni įpročiai didina pastojimo tikimybę, tačiau jos negarantuoja. Vienas iš svarbių veiksnių, pasak gydytojos, yra mityba ir kūno svoris: „Tiek per mažas, tiek per didelis kūno svoris gali trukdyti pastoti. Kūno masės indeksas (KMI) yra svarbus rodiklis: per mažas KMI gali sukelti menstruacinio ciklo sutrikimus, todėl rekomenduojama priaugti svorio. Didelis KMI išbalansuoja hormonų sistemą, mažina kiaušidžių atsaką į gydymą, didina nėštumo ir gimdymo komplikacijų riziką, taip pat gali neigiamai paveikti vaisiaus raidą“.
Taip svarbus yra fizinis aktyvumas. Vidutinis fizinis aktyvumas yra naudingas, tačiau per didelis sportinis krūvis gali išbalansuoti hormonų sistemą, trikdyti menstruacinį ciklą ir sekinti organizmą. Gydytoja pamini ir stresą: „Tiek stiprus, tiek ilgalaikis stresas gali turėti neigiamos įtakos tiek natūraliam pastojimui, tiek vaisingumo gydymo rezultatams. Dėl to kartais rekomenduojama psichologo pagalba. Kantrybė, pasitikėjimas gydymo procesu ir įsiklausymas į specialistų rekomendacijas taip pat prisideda prie geresnių rezultatų“.
Pasak R. Dargienės, žalingi įpročiai, tokie kaip rūkymas, alkoholis, narkotinės medžiagos neigiamai veikia tiek moters, tiek vyro vaisingumą ir lytinių ląstelių kokybę. Elektroninės cigaretės nėra išimtis - jos taip pat mažina vaisingumą. „Planuojant nėštumą rekomenduojama visiškai atsisakyti šių įpročių. Pernelyg didelis kofeino vartojimas (daugiau nei 500 mg arba 5 puodeliai kavos per dieną) gali padidinti nevaisingumo ir persileidimų riziką, todėl kofeino turinčius gėrimus rekomenduojama riboti arba jų atsisakyti“, - pataria gydytoja.
Nevaisingumo gydymo specialistė pažymi, kad folio rūgštis gerina lytinių ląstelių kokybę ir mažina tam tikrų vaisiaus apsigimimų riziką. Vitamino D palaikymas yra svarbus tiek moterims, tiek vyrams. Vyrams gali būti rekomenduojami antioksidantai ir vitaminai, gerinantys spermos kokybę. Esant poreikiui, spermogramai atlikti gali būti papildomai skiriamas oksidacinės pažaidos (MiOXSYS) testas, padedantis įvertinti spermos būklę.

Mitai apie pagalbinį apvaisinimą
Paklausus, kokių dažniausiai mitų prisiklauso apie dirbtinį apvaisinimą, gydytoja atsako, kad jų tikrai nemažai:
- IVF vaikai visada gimsta neišnešioti. „Dauguma vaikų, gimusių pagalbinio apvaisinimo būdu, gimsta laiku. Pagrindinė priešlaikinio gimdymo priežastis dažniausiai yra daugiavaisis nėštumas. Skatiname poras įvertinti riziką ir kelti tik po vieną geros kokybės embrioną“.
- Po IVF dažniau gimsta neįgalūs vaikai. „Nėra moksliškai patvirtinta, kad pagalbinio apvaisinimo metu gimę vaikai būtų labiau linkę turėti sveikatos sutrikimų. Pasaulyje apie 2 iš 10 vaikų gimsta po pagalbinio apvaisinimo, ir ilgalaikė šių vaikų stebėsena rodo, kad jie gimsta ir auga sveiki“.
- Po IVF negalima natūraliai pastoti. Gydytoja sako, kad pasitaiko atvejų, kai poros, kurios jau buvo atlikusios pagalbinį apvaisinimą, vėl pastoja savaime, ypač kai nevaisingumo priežastis yra neaiškios kilmės.
- Po dirbtinio apvaisinimo dažniausiai gimsta dvynukai. Tai priklauso nuo perkeliamų embrionų skaičiaus. Jei perkeliamas tik vienas geros kokybės embrionas, daugiavaisio nėštumo tikimybė yra itin maža.
tags: #stimuliacija #vaikeliui #susilaukti #kas #tai





