IVF (apvaisinimas mėgintuvėlyje) ir ICSI procedūrų apžvalga
Dirbtinis apvaisinimas in vitro (IVF) yra medicininė procedūra, suteikianti galimybę poroms susilaukti vaikų, kai natūralus pastojimas yra komplikuotas. Tai yra gana sudėtingas procesas, susidedantis iš daugelio skirtingų etapų. Vidutiniškai vienas IVF ciklas tęsiasi nuo 4-6 savaičių. IVF procedūra pirmą kartą sėkmingai atlikta 1978 m. Kartais poros renkasi IVF siekiant išvengti paveldimų genetinių ligų.
IVF procedūros etapai
IVF procesą sudaro kelios pagrindinės fazės, kurių kiekviena reikalauja kruopštaus planavimo ir atlikimo.
1. Tyrimai ir pasiruošimas
Prieš pradedant IVF, gydytojas ne tik paskirs visą tyrimų paketą, bet ir gali skirti vartoti kontraceptikus ir / arba estrogeną. Išankstinis apdorojimo procesas prasideda nuo išsamaus medicininio vertinimo ir tyrimų. Moteriai atliekami kraujo tyrimai hormonų (pvz., FSH, LH ir AMH) lygiui nustatyti, o ultragarsinis tyrimas atliekamas gimdos ir kiaušidžių būklei patikrinti. Vyras partneris privalo pateikti išsamią informaciją apie spermos analizę nustatyti spermos kokybę ir kiekį. Taip pat gali prireikti infekcijų patikros ir genetinio konsultavimo. Šie pasiruošimai yra gyvybiškai svarbūs gydytojui, kad jis galėtų sukurti individualų stimuliavimo protokolą ir maksimaliai padidinti sėkmės tikimybę.
2. Kiaušidžių stimuliacija ir stebėjimas
Pirmiausiai pacientei yra paskiriami medikamentai, susilpninantys hormonų, atsakingų už kiaušialąsčių gamybą, veiklą. Tai yra privalomas žingsnis norint sukurti pagrindą, reikalingą kiaušidžių stimuliacijai. Kai pagrindas sukuriamas, yra pradedama kiaušidžių stimuliacija. Kiaušidžių stimuliacija yra atliekama medikamentų pagalba, kas dieną suleidžiant po paskirtą vaistų dozę. Taip stimuliuojant kiaušides, organizmas pagamina pakankamai kiaušialąsčių, tam, kad užtektų apvaisinimui. Stimuliacijos tikslas - subrandinti daugiau ir geresnės kokybės kiaušialąsčių nei natūralaus moters organizmo ciklo metu. Kontroliuojama kiaušidžių hiperstimuliacijos (KH) fazė prasideda moters menstruacinio ciklo pradžioje ir paprastai trunka nuo 8 iki 12 valandų. bei 14 dienų. Šio proceso tikslas - sukurti kelis kiaušinėlių folikulus, o ne vieną natūraliu ciklu pagamintą kiaušinėlį. Pacientė vartoja hormoninius vaistus (paprastai injekcijų pavidalu), kad stimuliuotų kiaušides pagal konkretų grafiką. Klinikos gydytojai atidžiai stebi folikulų vystymąsi dažnai atlikdami ultragarsinius tyrimus ir kraujo tyrimus (matinė estrogenų koncentracija), kad galėtų koreguoti dozę. Kai ultragarsas ir kraujo tyrimai parodo pakankamą kiekį folikulų ir kiaušialąsčių, yra paskiriama dar viena medikamentų injekcija. Jos tikslas - garantuoti pakankamą kiaušialąsčių brandos lygį prieš jų paėmimą punkcijos metodu.
Nors hormonų injekcijos paprastai yra gerai toleruojamos, kai kurioms moterims gali pasireikšti lengvas šalutinis poveikis. Dažniausiai pasitaikantys yra šie: nedidelis skausmas, mėlynės ar jautrumas injekcijos vietoje, pūtimas, pilnumo jausmas pilve ir nedidelis nuotaikos svyravimai. Retesnė ir rimtesnė rizika yra kiaušidžių hiperstimuliacijos sindromo (OHSS). Jei atsiranda KHSS simptomų (stiprus pilvo skausmas, pykinimas, greitas svorio padidėjimas), būtina nedelsiant kreiptis į gydytoją. Siekiant sumažinti šią riziką visos stimuliacijos fazės metu, būtina atidžiai stebėti gydymą ir anksti koreguoti dozę.

3. Spermos surinkimas
Pacientės partneris turėtų būti pasiruošęs spermos mėginį. Spermos mėginys paprastai surenkamas tą pačią dieną kaip kiaušialąsčių išgavimo procedūra masturbacijos būdu privačiame klinikos kambaryje. Siekiant užtikrinti geriausią kokybę, vyrui partneriui paprastai patariama susilaikyti nuo seksualinės veiklos 2 mėnesius. Iš šio spermos mėginio laboratorijoje yra išgaunami judriausi ir sveikiausi spermatozoidai.
4. Kiaušialąsčių paėmimas (punkcija)
Kiaušialąstės yra išgaunamos iš gimdos per makštį naudojantis specializuota, itin plona adata su ultragarso pagalba. Kiaušialąsčių paėmimo procedūra yra trumpa chirurginė procedūra, trunkanti maždaug 20-30 minučių, atliekama, kai folikulai pakankamai subręsta (paprastai praėjus 34-36 valandoms po injekcijos). Procedūra atliekama šviesoje sedacija arba anestezija, naudojant ploną adatą, valdomą ultragarsu, per makštį. Šia adata švelniai išsiurbiamas folikulų skystis ir kiaušinėliai ir nedelsiant perkeliami į laboratoriją įvertinimui. Po procedūros pacientas trumpai pailsi pooperacinėje palatoje ir paprastai išrašomas tą pačią dieną. Kadangi kiaušialąsčių paėmimo procedūra atliekama taikant lengvą sedaciją, pačios operacijos metu skausmas paprastai nejaučiamas. Po procedūros, lengvi pilvo spazmai ar spaudimo jausmas kirkšnies srityje yra dažni, ir šį diskomfortą paprastai galima veiksmingai malšinti paprastais, nereceptiniais skausmą malšinančiais vaistais. Kai kurioms moterims taip pat gali pasireikšti nedidelis kraujavimas iš makšties arba tepimas; tai laikoma normaliu reiškiniu po procedūros. Šis diskomfortas paprastai išnyksta savaime per vieną ar dvi dienas. Stiprus skausmas, aukšta temperatūra ar gausus kraujavimas yra reti, tačiau apie tai reikia nedelsiant pranešti klinikai.
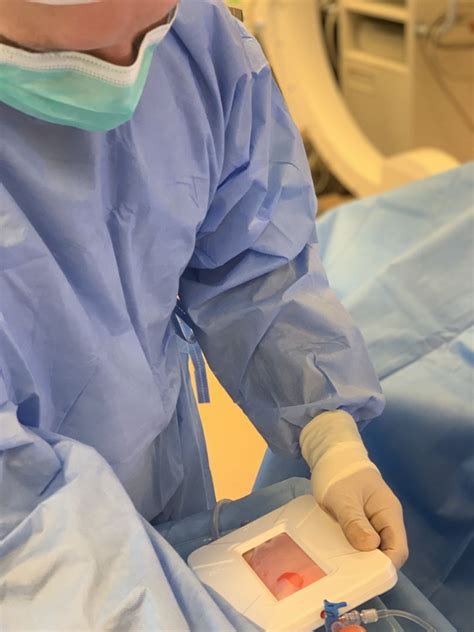
5. Apvaisinimas ir embrionų auginimas
Kai iš pacientės organizmo yra išimamos visos kiaušialąstės, jos yra perkeliamos į specializuotą lėkštelę su paruoštais spermatozoidais ir tiek kiaušialąstės, tiek spermatozoidai yra inkubuojami laboratorijos sąlygomis apvaisinimui įvykdyti. Surinktas mėginys praeina specialų laboratorinį procesą, vadinamą „plovimu“ arba paruošimu. Šio proceso metu atrenkami ir sukoncentruojami judriausi ir sveikiausi spermatozoidai, o tada paruošiami embrionų kūrimui įprastinio IVF arba ICSI būdu. Jeigu apvaisinimas įvyko, apvaisintos kiaušialąstės yra auginamos laboratorijoje apie 2-5 paras. Po šio periodo, dažniausiai 2 iš šių kiaušialąsčių, jau pavirtusių embrionais. Po sėkmingo apvaisinimo embrionus atidžiai stebi embriologai specializuotuose laboratoriniuose inkubatoriuose optimaliomis sąlygomis. Embriologai kasdien atlieka vertinimus, daugiausia dėmesio skirdami embrionų dalijimosi greičiui, ląstelių skaičiui (blastomerai) ir bendrai morfologinei kokybei. Embrionai paprastai vertinami 2 dieną (4 ląstelių) arba 3 dieną (8 ląstelių) ir, jei jie vystosi gerai, jie kultivuojami ir stebimi iki 5 arba 6 dienos (blastocistos stadijos).
6. Embriono perkėlimas į gimdą
Po šio periodo, dažniausiai 2 iš šių kiaušialąsčių, jau pavirtusių embrionais yra perkeliamos tiesiogiai į gimdą. Perkėlimas yra atliekamas plonu, specializuotu kateteriu per makštį ir gimdos kaklelį. Beveik visais atvejais, ši procedūra yra neskausminga. Blastocistos perkėlimas reiškia embriono perkėlimą į gimdą 5 arba 6 dieną po apvaisinimo. Šiame etape embrionas pasiekia tokį dydį ir ląstelių sudėtingumą (apie 100 ląstelių), kokį jis natūraliai pasiektų pasiekęs gimdą implantacijai. Embrionai, kurie sėkmingai progresuoja iki blastocistos stadijos, laikomi turinčiais didesnę gimdos prisitvirtinimo (implantacijos) tikimybę, nes tik stipriausi ir genetiškai kompetentingi embrionai linkę išgyventi šį ilgesnį kultivavimo laikotarpį. Embrionų perkėlimas yra labiausiai laukiamas ir dažniausiai neskausmingas paskutinis IVF gydymo ciklo etapas. Procedūra atliekama su pilnu moters šlapimo pūslės užpildu, paprastai ginekologinės apžiūros pozoje, ir ją prižiūri ginekologas. ultragarsas. Embriono atrinktas aukštos kokybės embrionas arba embrionai įdedami į ploną, lankstų kateterį, kuriame yra labai mažai skysčio. Šis kateteris švelniai įkišamas per gimdos kaklelį į gimdos ertmę, o embrionai išleidžiami netoli gimdos gleivinės.
7. Nėštumo testas
Praėjus 14 dienų po patalpinimo, yra atliekamas nėštumo testas. Nėštumo testas, kuris matuoja žmogaus chorioninio gonadotropino (Beta HCG) hormono kiekį kraujyje, paprastai atliekamas 10-14 dienų po embriono perkėlimo. Šis konkretus laukimo laikotarpis yra būtinas, kad embrionas sėkmingai įsitvirtintų gimdoje ir organizmas pradėtų gaminti aptinkamą kiekį HCG hormono. Teigiamas rezultatas patvirtina nėštumą, o neigiamas rezultatas rodo gydymo nesėkmę. Jeigu rezultatas teigiamas, ir procedūra yra laikoma sėkminga, 2-3 sav.
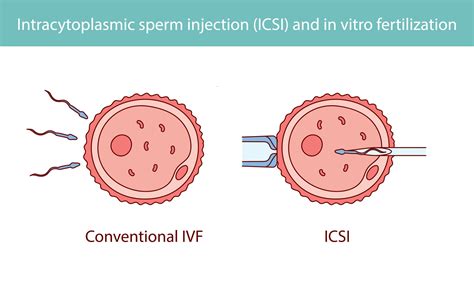
ICSI (intracitoplazminė spermos injekcija)
ICSI (intracitoplazminė spermos injekcija) procedūra yra naujausias ir labiausiai ištobulintas metodas gydyti vyrų nevaisingumą. ICSI yra atliekama kartu su in-vitro fertilizacijos (IVF) procedūra. ICSI yra rekomenduojama pacientams, kai jų sėklidės gamina itin mažai spermatozoidų, ir patys spermatozoidai nėra pakankamai pajėgūs be pagalbos pralaužti apsauginio sluoksnio, saugančio pacientės kiaušialąstę ir ją apvaisinti. Dažniausia to priežastis - itin prastas arba iš viso neegzistuojantis spermatozoidų judrumas. Taip pat ICSI procedūra yra atliekama, jeigu paciento sperma yra tiesiogiai išgaunama iš sėklidžių kitų procedūrų metu. Intracitoplazminės spermijų injekcijos metodas suteikia galimybę veiksmingai padėti netgi pačiais sunkiausiais vyrų nevaisingumo atvejais. Beveik visais atvejais, ICSI yra atliekama kaip sudėtinė IVF procedūros dalis. Kadangi abi procedūros yra atliekamos laboratorijos sąlygomis, reguliari IVF su ICSI procedūra ir IVF be ICSI procedūros mažai kuo skiriasi.
Kaip ir reguliaraus IVF metu, pacientei yra paskiriami kiaušialąsčių augimą stimuliuojantys medikamentai. Tuo metu pacientės folikulų ir kiaušialąsčių augimą bei vystymąsi stebi ginekologas. Išgautos kiaušialąstės yra patalpinamos į specializuotą kultūrą, ir naudojantis mikroskopine, specializuota adata, į kiekvieną iš kiaušialąsčių yra suleidžiama po vieną iš partnerio spermatozoidų.
Galimas šalutinis poveikis ir rizikos
Nors IVF yra veiksminga procedūra, ji gali būti susijusi su tam tikru šalutiniu poveikiu ir rizika. Bendras šalutinis poveikis apima lengvą pilvo pūtimą, maudimą po kiaušinėlių paėmimo (punkcijos), krūtų jautrumą dėl didesnio estrogenų kiekio, nedidelį tepliojimą po procedūros, vidurių užkietėjimą, nuotaikų svyravimus ir fizinį diskomfortą, pvz., pykinimą ar mėšlungį.
Rimtesnės komplikacijos yra kiaušidžių hiperstimuliacijos sindromas (KHSS). Dažniausia IVF komplikacija. Dėl stimuliuojančių vaistų poveikio kiaušidės gali per daug padidėti, pilvo ertmėje pradėti kauptis skystis. Lengvos formos pasitaiko dažniau, sunkesnės - rečiau (keli procentai ciklų). Simptomai - pilvo pūtimas, skausmas, pykinimas, sunkesniais atvejais - dusulys, didelis pilvo apimties padidėjimas. Sunkus KHSS reikalauja gydymo ligoninėje. Skausmas pilvo apačioje kartu su pykinimu arba vėmimu gali būti kiaušidžių hiperstimuliacijos sindromo (KHSS) simptomai. Tai gali rodyti, kad kiaušidžių reakcija į gydymą yra per stipri ir kad kiaušidėse susidarė didelių cistų. KHSS gali tapti sunkus su aiškiai padidėjusiomis kiaušidėmis, sumažėjusiu šlapimo susidarymu, svorio didėjimu, pasunkėjusiu kvėpavimu ir (arba) skysčių kaupimusi pilve arba krūtinėje. Labai retai gali pasireikšti sunkios kraujo krešėjimo komplikacijos (tromboemboliniai reiškiniai), kartais nepriklausomai nuo KHSS. Tai gali sukelti krūtinės skausmą, dusulį, insultą ar širdies smūgį.
Taip pat egzistuoja daugiavaisio nėštumo rizika: jei perkeliama daugiau nei vienas embrionas, padidėja daugiavaisio nėštumo rizika. Naujausi moksliniai duomenys rodo, kad moterims, kurios pastojo atlikus nevaisingumo intervencijas, padidėja insulto tikimybė. Ypač šioms moterims dažnai skiriamos didelės estrogenų dozės, kurios gali padidinti krešulių susidarymą - svarbų insulto pirmtaką. Kai kurie tyrimai rodo, kad jaunoms moterims, kurioms atliekama IVF procedūra, gali būti didesnė krūties vėžio rizika.
Progesterono funkcijos nėštumo metu
Progesteronas atlieka keletą svarbių funkcijų nėštumo metu: paruošia gimdos gleivinę vaisiaus implantacijai, slopina imuninę reakciją, kad moters kūnas neatmestų vaisiaus, užtikrina, kad gimda išliktų ramybėje ir nesusitrauktų per anksti, veikia kitas sistemas, tokias kaip virškinimo traktas ir nervų sistema. Progesterono trūkumas gali padidinti persileidimo riziką, kraujavimą ar vaisiaus augimo sutrikimus. Todėl progesterono lygis yra svarbus rodiklis, stebimas IVF procedūrų metu.
IVF gydymo sėkmės rodikliai ir kiti aspektai
IVF gydymo sėkmės rodikliai yra glaudžiai susiję, ypač su moters amžiumi. Sėkmės rodikliai didžiausi tarp moterų iki 35 metų. Senstant, ypač po 40 metų, sėkmės rodikliai paprastai gerokai mažėja dėl natūralaus kiaušinėlių kokybės blogėjimo ir padidėjusios chromosomų anomalijų rizikos jose. Gyvų gimimų, naudojant pačios moters kiaušinėlius, skaičius pastebimai sumažėja sulaukus 44 metų ir vyresnio amžiaus.
Vyrų nevaisingumo atvejais, be to, naudojami įvairūs pažangūs laboratoriniai metodai. ICSI, gali būti naudojami siekiant žymiai padidinti sėkmingo apvaisinimo tikimybę. Šie metodai apima IMSI (Intracitoplazminė morfologiškai atrinktų spermatozoidų injekcija), kai spermatozoidai atrenkami didinant iki 6000 kartų pagal jų morfologiją, ir chirurginiai metodai, pvz. TESE/PESA, naudojami gyvybingoms, bet galbūt nesubrendusioms spermatozoidams paimti tiesiai iš sėklidės arba prielipo.
Mitybos laikymasis IVF gydymo metu yra svarbus siekiant palaikyti bendrą sveikatą ir reprodukcinę funkciją. Viduržemio jūros stiliaus dieta, kurioje gausu daržovių, vaisių, neskaldytų grūdų ir sveikųjų riebalų (pvz., alyvuogių aliejaus ir avokado), paprastai rekomenduojama. Pacientai turėtų stengtis vengti perdirbtų maisto produktų, per didelio cukraus vartojimo ir didelio kofeino kiekio. Reguliarus folio rūgšties ir kitų gydytojo rekomenduotų vitaminų / mineralų vartojimas yra būtinas sveikai aplinkai skatinti. Pakankamas hidratavimas geriant vandenį taip pat yra labai svarbus bendrai organizmo sveikatai ir optimaliam kiaušidžių atsakui į stimuliaciją užtikrinti.
Moterims, kurių kiaušidžių rezervas mažas arba kiaušinėlių skaičius sumažėjęs, gydymo protokolas paprastai yra labai individualus, kartais taikant agresyvesnį arba, atvirkščiai, švelnesnį stimuliacijos metodą. Gydytojai gali naudoti didesnes stimuliuojančių vaistų dozes arba skirtingus vaistų derinius. Arba gali būti svarstomi švelnesni protokolai, kaip „Mini IVF“ arba natūralaus ciklo IVF. Pagrindinis tikslas yra optimaliai išnaudoti esamą kiaušidžių potencialą, kad būtų surinkta kuo aukštesnės kokybės kiaušialąsčių.
Embrionų užšaldymo procedūra, dėka šiuolaikinių stiklinimo technikų, daro beveik nedidelę žalą embrionams ir gali teigiamai paveikti gydymo sėkmę. Visų sveikų embrionų perkėlimas po užšaldymo ir atšildymo vėlesniame cikle, kai gimdos gleivinė idealiai paruošta vaistais (Užšaldytų embrionų perkėlimas - FET) kartais gali lemti didesnį nėštumo rodiklį, palyginti su „nauju“ perkėlimu.
Sėkmingam embriono perkėlimui gimdos gleivinė (endometriumas) turi pasiekti optimalų storį ir išvaizdą, tai yra labai svarbu implantacijai. Idealus storis paprastai rekomenduojamas nuo 7 iki 14 mm ir turėtų parodyti trilaminarinį (trijų linijų) ultragarso modelį. Šis specifinis storis ir išvaizda rodo, kad gimdos gleivinė yra labai imli, o tai reiškia, kad ji yra pasirengusi priimti embrioną. Gydytojai naudoja hormoninius vaistus, kad kruopščiai sukurtų ir palaikytų šią idealią būseną, patvirtindami tai reguliariai atlikdami ultragarsinį tyrimą.
IVF gydymo procesas dėl savo pobūdžio gali sukelti aukštą emocinio ir psichologinio streso lygį poroms, susiduriančioms su nevaisingumo sudėtingumu. Teoriškai manoma, kad per didelis stresas gali sutrikdyti jautrią organizmo hormonų pusę ir paveikti kraujotaką gimdoje, o tai teoriškai gali sumažinti sėkmingo implantavimo tikimybę. Todėl reikėtų taikyti tokius streso valdymo metodus kaip meditacija, joga, kvėpavimo pratimai, arba gydymo laikotarpiu labai rekomenduojama kreiptis į profesionalią psichologinę konsultaciją. Teigiama ir atsipalaidavusi nuotaika ne tik pagerina bendrą gyvenimo kokybę, bet ir padeda laikytis gydymo plano.
IVF gydymas natūraliai padidina daugiavaisio nėštumo riziką, ypač kai perkeliamas daugiau nei vienas embrionas. Veiksmingiausia šios rizikos mažinimo strategija yra įgyvendinti Vieno embriono perkėlimas (SET) protokolą, ypač kai yra aukštos kokybės embrionų ir moteris yra jaunesnė. Tobulėjant laboratoriniams metodams (PGT, pagreitinta transfūzija), pagerėjo galimybė tiksliai nustatyti sveikiausią embrioną, todėl galima pasiekti aukštą sėkmės rodiklį atliekant vieną perkėlimą.
IVF ciklas - kas tai? Pagalbinio apvaisinimo procedūros ir naujovės | Vaisingumo šaknys #34
Teisinis IVF gydymo amžiaus apribojimai gali labai skirtis priklausomai nuo šalies ir net konkrečios klinikos vidaus politikos. Pavyzdžiui, Kipre gydymas gali būti teisiškai įmanomas moterims iki 55 metų amžiaus (dažnai reikalaujantis specialių medicininių ir etikos tarybų patvirtinimų ir paprastai susijęs su donorų kiaušinėliais). Tailandas riba paprastai yra žemesnė ir dažnai skiriasi priklausomai nuo klinikos - maždaug 45 metų amžiaus gydymui naudojant moters kiaušialąstes. Biologinė amžiaus riba (kiaušidžių rezervas) yra pagrindinis veiksnys, lemiantis gydymą naudojant moters kiaušialąstes.
Kelionės ir apgyvendinimo planas gydymo proceso metu turi būti glaudžiai suderintas su labai specifiniu gydymo grafiku. Nors kiaušidžių stimuliacijos fazė gali prasidėti jūsų gimtojoje šalyje, paprastai Tailande arba Kipre turėsite...
tags: #skrecingas #yra #ivf





