Infekcijos ir Kiti Pavojai Nėštumo Metu: Išsamus Gidas Būsimosioms Mamoms
Įvairios infekcijos nėštumo metu kelia pavojų tiek mamai, tiek jos vaisiui. Dėl to visais laikais, visose kultūrose nėščiosios buvo itin saugomos. Jos galėdavo neiti į maldos namus ir kitas masinio susibūrimo vietas, nes per ilgus amžius buvo pastebėta, jog tai pavojinga ir motinai, ir jos palikuoniui. Virusinės ligos skirtingais nėštumo trimestrais gali sukelti skirtingas komplikacijas, todėl itin svarbu žinoti apie galimus pavojus ir prevenciją.

Svarbiausi infekcijų tyrimai nėštumo metu
Nėštumo metu yra gyvybiškai svarbu atlikti infekcijų tyrimus. Tinkamai įvertinus riziką ir atlikus reikiamus tyrimus, galima užkirsti kelią daugeliui komplikacijų. Reikėtų atkreipti dėmesį į įvairių virusų ir bakterijų, galinčių paveikti motinos ir vaisiaus sveikatą, nustatymą.
SVEIKAS RYTOJUS - Tyrimai nėštumo metu
Dažniausios infekcinės ligos ir jų poveikis nėštumui
Toksoplazmozė
Pagrindiniai toksoplazmozės infekcijos šaltiniai yra užteršta toksoplazmų oocistomis aplinka ir infekuota toksoplazmų cistomis žalia ar nepakankamai termiškai apdorota mėsa. Dažniausiai infekcija pasireiškia švelnia forma, nejaučiant jokių ryškesnių simptomų. Taksoplazmozė itin pavojinga nėščiosioms - serganti motina parazitą gali perduoti per placentą vaisiui, neturinčiam imuniteto. Didžiausias infekcijos pavojus vaisiui yra nėštumo pradžioje - galimas savaiminis persileidimas, o gimusiam kūdikiui - smegenų vandenė, aklumas bei kurtumas.
Norint nustatyti, ar naujagimis užsikrėtė toksoplazmoze, svarbu atlikti IgM antikūnų tyrimą, nes ūmi toksoplazmozė rodo, kad vaisius taip pat buvo infekuotas. Siekiant nustatyti, kaip seniai įvyko užsikrėtimas T. gondii, rekomenduojama atlikti IgG avidiškumo tyrimą, kurio metu nustatomas jungties tarp T.gondii antigeno ir IgG antikūno stiprumas. Didžioji dalis nėščiųjų jau būna susidūrusios su toksoplazmomis anksčiau ir turi imunitetą. Svarbiausia, kad moterys neužsikrėstų per nėštumą, ypač pirmomis jo savaitėmis. Įtarus toksoplazmozę reikėtų tirti kraujo mėginius ieškant specialių imunoglobulinų.

Raudonukė
Raudonukė - infekcinė virusinė liga, pasireiškianti odos bėrimu, padidėjusiais pakaušio bei kaklo limfmazgiais. Raudonukės viruso IgG tyrimas atliekamas imuniteto prieš raudonukę įvertinimui arba aktyvios ligos diagnozavimui. Susirgus raudonuke nėštumo metu, virusas infekuoja vaisių, o tai lemia didelę apsigimimų tikimybę: smegenų pažeidimus, širdies defektus, aklumą bei kurtumą. Raudonukės infekcija pirmosiomis 20 nėštumo savaičių gali padidinti persileidimo riziką. Liga perduodama oro lašeliniu būdu, didelė grėsmė ją pasičiupti sukiojantis tarp vaikų.
Moters, kuri šia liga persirgo, kol pastojo, organizme susidarė ilgalaikis imunitetas, todėl nesusirgs. Daugelyje šalių, jei moteris nesirgusi, planuojant nėštumą patariama pasiskiepyti. Ši viruso sukelta liga pavojinga, nors daugeliui gali praeiti visiškai be simptomų - maždaug 25-50 proc. žmonių. Ir jie vis tiek yra užkrečiami, o nėščiajai susirgus raudonuke pasekmės gali būti liūdnos, ypač ūmiai užsikrėtus pirmajame nėštumo trimestre. Užsikrėtus iki 12 savaičių nėštumo, vaisiaus pažeidimo rizika - 50 proc. Jei raudonuke sirgtų vaikas nėščiosios, kuri nėra sirgusi ir pasiskiepijusi, su juo būtų geriau vengti bendrauti.
Citomegalovirusas (CMV)
Citomegaloviruso infekcija nėščioms moterims yra itin pavojinga, nes gali sukelti įvairių komplikacijų vaisiui, ypač jei užsikrėtimas įvyksta pirmosiomis nėštumo savaitėmis. Naujagimių CMV infekcija pasireiškia per kelias dienas nuo gimimo. Citomegaloviruso infekcijai būdingas kūno pageltimas, kepenų ir blužnies padidėjimas, bėrimas bei centrinės nervų sistemos pažeidimai.
Citomegalovirusas plinta per organizmo skysčius (spermą, seiles, šlapimą, gimdos kaklelio gleives), todėl užsikrėsti galima per lytinius santykius, bučiuojantis su ligoniu, perpilant kraują. Liga gali būti „nebyli“ arba panaši į peršalimą, kai temperatūra neaukšta. Bėda, jei virusas paveikia vaisių, nes tai gali lemti mažylio negalią. Tačiau dažniausiai tyrimai nerodo ūmios infekcijos, apie 60-70 proc. nustatoma jau iki nėštumo buvusios infekcijos požymių. Ši infekcija neturi specifinių požymių.
CMV tyrimų rezultatai gali reikšti:
- Jei CMV tyrimo rezultatas yra IgG+/IgM-, reiškia, kad citomegalovirusas yra latentinėje, neaktyvioje būsenoje, motina turi imunitetą, kurį perduos vaisiui.
- Jei CMV antikūnų testo rezultatas yra IgG-/IgM+, galima įtarti pirminę infekciją, arba yra nespecifinė IgM reakcija.
- Jei po dviejų savaičių pakartojus tyrimą rezultatas yra IgG+/IgM+, didelė tikimybė, kad tai yra pirminė CMV infekcija, kuri gali būti perduota vaisiui.
- Jei CMV testo rezultatas yra IgG-/IgM-, galima teigti, kad nėščioji nebuvo užsikrėtusi citomegalovirusu arba infekcija yra latentinėje fazėje ir CMV IgG lygis yra toks žemas, kad neviršija aukščiausios normos ribos.
Chlamydia trachomatis
Chlamydia trachomatis infekcija - lytiniu keliu plintanti liga, dažnai diagnozuojama nėštumo metu. Chlamydia trachomatis infekcija daugeliu atvejų yra besimptomė, tačiau gali sukelti įvairių komplikacijų, tokių kaip priešlaikinis gimdymas ar vaisiaus dangalų ankstyvasis plyšimas. Literatūros duomenimis 30-50 % naujagimių, kurių motinos turi aktyvią, negydytą C. trachomatis infekciją, išsivysto konjugtyvitas (akies junginės uždegimas), o 5-10 % atvejų gali išsivystyti aspiracinė pneumonija. Plaučių uždegimas dažniausiai pasireiškia kūdikiams nuo 6 savaičių iki 6 mėnesių amžiaus.
B grupės beta hemolizinis streptokokas
B grupės beta hemolizinis streptokokas yra dažniausi naujagimių infekcijos kaltininkai, kurie gyvena moters organizme, dažniausiai žarnyne. Dėl ne visada žinomų priežasčių kai kada šios bakterijos apsigyvena greta žarnyno esančioje makštyje, šlapimo takuose. Iš čia gali patekti į vaisiaus aplinką ir gali jį užkrėsti. Infekcija pasireiškia sepsiu, pneumonija ar meningitu. Nėščiosioms šie streptokokai gali sukelti jokiais simptomais nepasireiškiantį bakteriuriją arba cistitus, kurie vėliau gali sukelti inkstų uždegimus. Šios bakterijos dažniausiai yra naujagimių įgimtų užkrečiamųjų ligų priežastis. Gana dažna priešlaikio vaisiaus vandenų nutekėjimo ir gimdymo, vaisiaus mažo svorio priežastis.

Vėjaraupiai (Varicella)
Vėjaraupiai (Varicella) - ūminė virusinė infekcija, pasireiškianti karščiavimu bei gleivinių bėrimu. Vėjaraupių sukėlėjas yra Varicella zoster virusas (VZV), dar vadinamas Human herpes virus 3. Vienas dažniausių motinos klinikinių komplikuotos vėjaraupių ligos požymių nėštumo metu yra vėjaraupių pneumonija, kuri gali greitai progresuoti iki hipoksijos ar kvėpavimo nepakankamumo. Jei motina užsikrečia vėjaraupių infekcija ankstyvuoju nėštumo laikotarpiu (nuo 8 iki 20 sav.), vaisiui gresia įgimto vėjaraupių sindromo išsivystymo rizika. Šiam sindromui būdingi odos, akių struktūriniai pažeidimai bei galūnių hipoplazija. Nėštumo metu motinos sergamumas vėjaraupiais taip pat yra susijęs su vėlesniu pūslelinės išsivystymu kūdikystėje.
Vėjaraupių viruso IgG tyrimas atliekamas imuniteto prieš vėjaraupius įvertinimui arba aktyvios ligos diagnozavimui. Antikūnų padidėjimas kraujyje rodo anksčiau buvusią infekciją arba įgytą imunitetą po skiepo. Tos nėščiosios, kurios neturi imuniteto vėjaraupiams (nepersirgo vaikystėje, nėra skiepytos), ypač pažeidžiamos. Tyrimais nustatyta, jog apie 20 proc. moterų, susirgusių šia liga, išsivysto plaučių uždegimas, kuris gali baigtis mirtimi.
Jeigu nėščioji, tarkime, turi vyresnį vaiką, kurį veda į darželį ar mokyklą, ten jai gresia didelė tikimybė užsikrėsti vėjaraupiais. Jų inkubacinis periodas yra 15 dienų, vadinasi, tu užsikrėtei, bet dar to nežinai, o virusas jau dirba savo juodą darbą. Patekęs į organizmą, čia apsigyvena visam laikui. Todėl nusilpus imunitetui, pervargus ar patyrus įtampą virusas suaktyvėja. Juo užsikrėsti būtų pavojinga iki gimdymo likus porai savaičių. Tada didesnė rizika susargdinti naujagimį. O jei liga labai ūmi, nėščiajai gali būti skirta vaistų nuo virusų.
Ureaplasma urealyticum/Ureaplasma parvum
Ureaplasma urealyticum ir Ureaplasma parvum - tai bakterijos, kurios gali būti aptinkamos sveiko žmogaus urogenitalinėje sistemoje, ir nors dažnai jos yra besimptomės, nėštumo metu gali sukelti įvairių komplikacijų tiek motinai, tiek vaisiui. Nustatyta, kad U. urealyticum ir U. parvum infekcijų perdavimo dažnis nėštumo metu vaisiui svyruoja nuo 18% iki 88%. Nėštumo metu infekcija gali sukelti priešlaikinį gimdymą: užsikrėtimo atveju skatinama citokinų ir prostaglandinų gamyba sukelia priešlaikinį vaisiaus vandenų plyšimą.
Hepatitas B
Virusinis hepatitas B - hepatito B viruso sukeltas ūminis arba lėtinis kepenų uždegimas. HBV perdavimo iš motinos vaikui rizika iš HBsAg (+) motinų jų kūdikiams, nenaudojant aktyviosios ir pasyviosios imunizacijos, siekia 90%. Perdavimas gali įvykti gimdoje, gimdymo metu arba po gimimo. Jei ūminis HBV yra simptominis, dėl geltos ir intoksikacijos gali prasidėti priešlaikinis gimdymas. Antroje nėštumo pusėje HBV gali komplikuotis: pasireiškia ūminis kepenų nepakankamumas, didelė kepenų nekrozė.
Nuo hepatito B geriausia yra pasiskiepyti, visoms nėščiosioms atliekami šio viruso tyrimai. Jei susirgimas yra latentinis, jis paprastai nėštumui įtakos neturi, tik reikia nuolat stebėti, kaip funkcionuoja kepenys.
Žmogaus imunodeficito virusas (ŽIV)
ŽIV yra retrovirusas, pažeidžiantis T limfocitus ir sukeliantis imuninės sistemos nepakankamumą. Perinatalinis ŽIV perdavimas iš motinos vaisiui priklauso nuo daugelio veiksnių. ŽIV užsikrėtusi nėščioji infekciją gali perduoti vaikui: 1) nėštumo metu (vaisiui esant gimdoje, prieš gimdymą); 2) gimdant; 3) žindant kūdikį. Nustatyta, kad ŽIV perdavimo rizika iš motinos vaikui yra 25-30 proc. nemaitinant krūtimi ir 40 proc. žindant naujagimį. Didesnė ŽIV perdavimo rizika vaisiui yra kai moteris užsikrėtė ŽIV nėštumo metu. Žmogaus imunodeficito viruso (ŽIV) tyrimu nustatomi specifiniai antikūnai motinos kraujo serume ir plazmoje.
Sifilis
Sifilis - lytiniu keliu plintanti bakterinė infekcija, kurią sukelia bakterija Treponema pallidum. Nėščiosios, sergančios ankstyvuoju sifiliu ir negydomos, 70-100 % pagimdo sifiliu užkrėstą naujagimį. Sifiliu serganti nėščioji vaisių užkrečia per placentą nuo 12 nėštumo savaitės. Užkrėstas sifiliu naujagimis būna hipotrofiškas, gali turėti kvėpavimo sutrikimų, smegenų edemą, ascitą, padidėjusią blužnį. Naujagimiui įgimto sifilio požymiai atsiranda per pirmuosius 4-5 mėnesius - tai karščiavimas, makopapulinis bėrimas (dažnai ant delnų ir padų), limfadenopatija, gydymui atsparus enteritas, laringitas, hemolizinė anemija ir kt.
RPR - pirminis tyrimas, kurį reikėtų atlikti įtarus sifilį ar tikrinantis profilaktiškai. RPR (angl. Rapid plasma reagin) tyrimo metu, kraujyje ieškoma specifinių antigenų, kurie pradeda gamintis žmogui užsikrėtus sifiliu. TPHA - tyrimas, naudojamas patikslinti diagnozę po to, kai RPR tyrimo metu gaunamas teigiamas rezultatas.
Gripas nėštumo metu
Gripas yra ūminė virusinė kvėpavimo takų infekcija, pasižyminti sezoniškumu ir plintanti lašeliniu būdu per orą. Šiai infekcijai būdingas staigus simptomų pasireiškimas, ilga, sunki eiga ir dažnos komplikacijos. Gripą sukelia RNR virusai, kurie skirstomi į 4 gentis, iš kurių žmogui pavojingos 3 - A, B ir C tipo virusai. Virusas geba greitai mutuoti ir prisitaikyti. Pats pavojingiausias yra A tipo virusas, kurio atstovai (H1N1 - kiaulių gripas, H5N1 - paukščių gripas) pasaulyje sukelia pandemijas. Dauguma mokslinių tyrimų apie gripo virusinės infekcijos ir gydymo poveikį nėščiosioms ir vaisiui yra atlikta būtent šių pandemijų metu. Nėščiosios, vaikai ir senyvo amžiaus žmonės yra pati pažeidžiamiausia visuomenės dalis, todėl jų gydymui ir prevencijai turi būti skiriamas išskirtinis dėmesys.
Gripo simptomai ir diagnostika
Nėščiųjų gripo simptomai nesiskiria nuo bendrosios populiacijos simptomų. Ligai būdinga >38 oC temperatūra, kosulys, šaltkrėtis, bendras silpnumas, raumenų, galvos ir gerklės skausmas. Tiesa, nėštumo metu ligos eiga būna sunkesnė, hospitalizavimo dažnis didesnis, o trukmė - ilgesnė. Dažnesnės letalinės išeitys, kurios susijusios su nėštumo metu pasikeitusiu moters kardiovaskuliniu krūviu, plaučių tūriu, metabolizmu ir hormonų pusiausvyra. Liga diagnozuojama įvertinus klinikinius požymius, epidemiologinius duomenis, anamnezę ir laboratorinius tyrimus. Tikslinga tirti ir tas nėščiąsias, kurios buvo paskiepytos sezonine vakcina nuo gripo, nes jos efektyvumas skiriasi priklausomai nuo gripo sezono.
Gripo poveikis vaisiui
Seroepidemiologinės studijos, atliktos 2000 metais, duomenimis, gripo virusas negali praeiti placentinio barjero ir užkrėsti vaisių antrame ir trečiame nėštumo trečdalyje. Nėra įrodymų apie tiesioginį viruso teratogeninį ar toksinį poveikį vaisiui, tačiau gripo infekcija pirmame nėštumo trečdalyje siejama su didesne vaisiaus nechromosominių anomalijų rizika. 2013 metais atlikta sisteminė apžvalga ir metaanalizė nurodo šias dažniausias vaisiaus raidos anomalijas: lūpos ir gomurio defektai, nervinio vamzdelio defektai, hidrocefalija, įgimtosios širdies ydos, aortos vožtuvo atrezija/stenozė, skilvelių pertvaros defektai, virškinimo trakto defektai ir galūnių redukcijos defektai. Atsakingas antipiretikų vartojimas labai sumažina hipertermijos sukeltų anomalijų dažnį. Gripo infekcija didina savaiminio persileidimo, priešlaikinio gimdymo, vaisiaus augimo sulėtėjimo ir intrauterinės vaisiaus mirties riziką. Diskutuojama, kas sukelia to priežastis - gripo sukeliama anoreksija, stiprus kosulys, o gal gydymas.
Gripo gydymas
Empirinis gydymas turi būti skiriamas iš karto įtarus gripo virusinę infekciją, kai nėra galimybių greitai patvirtinti influenza viruso. Teigiama, kad ankstyvojo gydymo nauda yra didesnė už teorinę riziką. Ankstyvoji gydymo pradžia (per 48 val. nuo pirmųjų simptomų pasireiškimo) sutrumpina vidutinį gulėjimo ligoninėje laiką nuo 7,8 iki 2,2 dienų. Gydymui rekomenduojami ir Lietuvoje yra prieinami yra 2 vaistai nuo gripo, priklausantys neuramidazių inhibitorių grupei - oseltamiviras ir zanamiviras.
Neetiška atlikti vaistų bandymus su nėščiosiomis, todėl oficialių tyrimų duomenų apie šių vaistų poveikį nėštumui nėra. Tačiau 3 moterys, iš dalyvavusiųjų klinikiniame oseltamiviro tyrime, pastojo. Vienai jų įvyko savaiminis persileidimas, viena nutraukė nėštumą savo noru ir viena pagimdė visiškai sveiką naujagimį. Kitose publikacijose nurodyta, kad oseltamiviras nedidina vaisiaus apsigimimų rizikos, todėl vaistas gali būti pirmojo pasirinkimo. Be specifinio antivirusinio gydymo, labai svarbu gydyti karščiavimą ir simptomus. Antipiretikai ne tik sumažina įgimtųjų vaisiaus defektų riziką pirmuoju nėštumo trimestru, bet ir gimdymo metu karščiavimo sukeltų naujagimių traukulių, encefalopatijos, cerebrinio paralyžiaus ir naujagimių mirties riziką. Svarbu laiku pastebėti komplikacijas ir, jei reikia, skirti antibakterinį gydymą. Gripu sergančios pacientės gydymo įstaigoje turėtų būti atskirtos nuo kitų ligonių tiek priėmimo skyriuje laukiant konsultacijos, tiek ir hospitalizacijos metu. Pacientės turėtų būti aprūpintos medicininėmis kaukėmis.
Parvovirusas
Parvovirusu dažniausiai serga vaikai ir įprastai jiems ligos eiga būna nesunki. Šia liga įprastai serga 3-15 metų vaikai. Nors daugiau infekcijos atvejų fiksuojama žiemą ir pavasarį, tačiau virusas aktyviausias orams šylant, tad tuo metu gali kilti ligos protrūkių.
Jei nėščioji neturi imuniteto nuo šio viruso, infekcija pavojingiausia pirmąsias 20 nėštumo savaičių (t. y. 4-20 sav.). Per placentą infekcija gali būti perduota vaisiui. Nėščiajai užsikrėtus parvovirusu vaisius gali būti paveikiamas praėjus 3-5 sav. Dauguma moterų, kurios nėštumo metu buvo užsikrėtusios parvovirusu, pagimdo visiškai sveikus kūdikius. Tačiau virusas gali pažeisti vaisiaus raudonuosius kraujo kūnelius bei sukelti sunkios formos anemiją (mažakraujystę), vaisiaus vandenę (hidrops fetalis) ir vaisiaus žūtį (persileidimą).
Kraujo tyrimas padeda nustatyti, ar moteris turi IgM ir IgG antikūnų prieš parvovirusą. Anksčiau sirgote parvovirusu ir turite nuo infekcijos apsaugančių antikūnų ir atitinkamai įgijote imunitetą. Beje, iš to paties kraujo mėginio gali būti atliekamas ir raudonukės tyrimas, ypač jei nėščioji nebuvo skiepyta MMR vakcina. Jei parvovirusu užsikrėtėte per pirmąsias 20 nėštumo savaičių, tuomet reikės reguliariai atlikti ultragarsinį tyrimą vaisiaus augimui ir vystymuisi stebėti. Jei nustatoma sunki anemija, vaisiui gali būti perpilamas kraujas. Pagrindinis infekcijos šaltinis nėštumo metu yra buitinis (o ne profesinis) kontaktas. Sąlytis - tai buvimas toje pačioje patalpoje su užsikrėtusiuoju ilgesnį laiką (15 min. ar ilgiau) arba tiesioginis kontaktas.
Pūslelinė (Herpes simplex)
Nėštumas ir pogimdyvinis periodas - tai laikotarpiai, kuomet pūslelinės problema tampa aktuali, kaip niekad. Virusas, sukeliantis burnos pūslelinę, lieka organizme visą gyvenimą - jis suaktyvėja kas kartą, kai nusilpsta imuninė sistema. Svarbu suprasti, kad imuninę sistemą itin neigiamai veikia patiriamas stresas ir hormonų pokyčiai. Pūslelinė gali atsirasti bet kuriuo metu, ypač kai kūnas patiria stresą ar vyksta hormonų svyravimai, todėl nėštumas yra dažnas protrūkio periodas. Besilaukiančioms moterims pūslelinė neretai įsisenėja, opų vietose atsiranda šlapiavimas: pūslelės patinsta, o tada trūksta, palikdamos negilią, rausvą žaizdą. Tai yra skausmingiausias ir užkrėtimui jautriausias pūslelinės ciklo etapas. Tokiu atveju vertėtų kreiptis į gydytojus ir vaistininkus, kurie rekomenduos tinkamiausią gydomąjį tepalą ar tabletes.
Jei dar neturėjote pūslelinę sukeliančio viruso, juo užsikrėsti galite tik tuomet, kai kontaktuojate su sergančiu asmeniu. Dažnai nemalonia lūpų liga užsikrečiama: bučiuojantis, dalinantis maistu ir indais, pasinaudojus ta pačia lūpų kosmetika, kaip ir sergantis žmogus.
Kaip užkirsti kelią pūslelinei? Stenkitės stiprinti imuninę sistemą - vartokite papildus: cinką, vitaminą C ir D. Nustatyta, kad cinkas ankstyvosiose pūslelinės stadijose sumažina pūslių atsiradimą, skausmą, niežėjimą ir dilgčiojimą. Taip pat venkite streso ir kuo daugiau ilsėkitės - eikite pasivaikščioti, medituokite, pasimėgaukite karšta vonia. Taip pat nepamirškite kruopščiai plauti rankų ir vengti artimo kontakto su pūsleline sergančiais asmenimis.
Jeigu nėštumo metu turite burnos pūslelinės protrūkį, tai greičiausiai neturės jokios įtakos jūsų kūdikiui. Lūpų pūslelinė yra lokali infekcija, dažniausiai plintanti tik burnos srityje. Paprastai šis virusas neperžengia placentos ir nepasiekia kūdikio. Didžiausia rizika pakenkti kūdikiui yra tada, jeigu pirmą kartą pūsleline užsikrečiama trečiąjį nėštumo trimestrą. Pirmą kartą užsikrėtus virusu, kūne dar nebūna prigaminta apsauginių antikūnų. Liga gali išsivystyti ir į lytinių organų pūslelinės protrūkį, kuriuo gimdymo metu gali užsikrėsti kūdikis.
Kiti reikšmingi pavojai nėštumo metu
Alkoholio vartojimas nėštumo metu
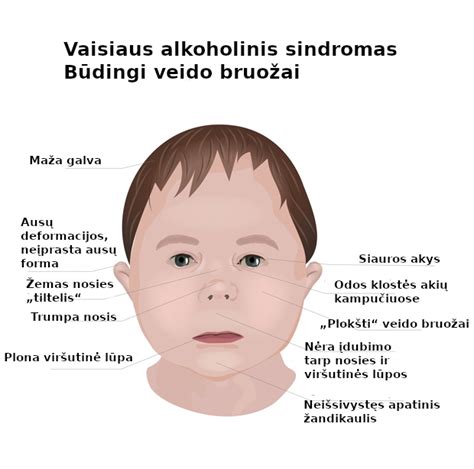
Alkoholio vartojimas nėštumo metu - dažniausia apsigimimų, vystymosi ir elgesio sutrikimų priežastis. Sunkiausias alkoholio sukeltas vaisiaus raidos sutrikimas - vaisiaus alkoholinis sindromas (VAS). Vaisiaus alkoholinio sindromo dieną gydytojai primena, jog 9 nėštumo mėnesius moteris neturi vartoti nė lašo alkoholio. Kad alkoholio vartojimas žalingas nėštumo periodu, žinoma daugiau kaip 2500 metų. Vis dėlto tyrimai rodo, kad nuo 2 iki 70 proc. 1973 metais Vašingtono universiteto (JAV) mokslininkai Džonsas ir Smitas embriono ir vaisiaus pažeidimus dėl alkoholio poveikio per nėštumą įvardino kaip vaisiaus alkoholinį sindromą.
Turi reikšmės ir alkoholio poveikio laikas, nes vaisiaus organai vystosi netolygiai. Įrodyta, kad didžiausią pavojų alkoholis kelia nuo trečios iki dešimtos nėštumo savaitės. Patekęs į motinos organizmą alkoholis greitai prasiskverbia per placentą ir patenka į vaisiaus audinius. Dėl to vaisiaus audiniai gauna per mažai deguonies, kuris ypač svarbus besiformuojančioms smegenims. Jei nėščia moteris nuolat geria alkoholį, sutrinka jos virškinimo sistemos veikla, silpnėja imunitetas. Alkoholiu piktnaudžiaujančių tėvų vaikai gimsta mažesnio svorio ir ūgio, dažnai turintys fizinių ir psichinių sutrikimų.
Alkoholiniu vaisiaus sindromu sergančio vaiko centrinė nervų sistema pažeista, jis gali turėti širdies ydų, išorinių lytinių organų ir galūnių anomalijų, veido defektų (plona viršutinė lūpa, siauri akių plyšiai, plokščia vidurinė veido dalis, trumpa plokščia nosis, neišsivystęs apatinis žandikaulis). Dažnai sutrikusi tokių vaikų psichikos raida. Šis sutrikimas paprastai išryškėja ikimokykliniu ar mokykliniu periodu. Toks vaikas agresyvus, dirglus, prastai mokosi, jam sunku susikaupti. Alkoholis veikia ne tik apvaisintą kiaušinėlį, bet ir dar prieš apvaisinimą - vyriškas bei moteriškas lytines ląsteles. Todėl alkoholiniam vaisiaus sindromui įtakos turi ir abiejų tėvų alkoholio vartojimas dar prieš moteriai pastojant. Moteriška lytinė ląstelė bręsta dešimtmečiais, todėl moteriai vartoti alkoholį išvis pavojinga. Be to, alkoholis mažina moters vaisingumą. Jeigu nėščioji trečiąjį trimestrą vienu kartu išgeria daug alkoholio, sutrinka vaisiaus elgesys ir kvėpavimas. Sergantis VAS vaikas neišgydomas. Operacija tegalima pašalinti ar sumažinti įvairius išorinius trūkumus.
Rezus faktoriaus neatitikimas
Rezus faktoriaus neatitikimas kraujo grupėse kelia pavojų tik tuomet, jei neigiamą kraujo grupę turinti moteris nešioja vaisių, kuris teigiamą kraujo grupę paveldėjo iš savo tėčio. Taip nutinka iki 50 proc. atvejų, tačiau tam tikros komplikacijos moteriai ir vaisiui iškyla antrojo nėštumo metu. Tačiau jeigu nėštumas yra tinkamai prižiūrimas ir suteikiama visa reikiama pagalba, moterys sėkmingai susilaukia naujagimio ir papildomų iššūkių nekyla.
Esant rezus faktoriaus neatitikimui, moteriai turi būti laiku atlikta imunoprofilaktika - suleidžiamas imunoglobulinas 28-30 nėštumo savaitę ir po gimdymo. Pavojus vaisiui iškyla, jeigu dėl įvairių priežasčių moters kraujyje atsiras antikūnai. Tai reiškia, kad vaisiaus kraujas, turintis rezus teigiamą faktorių, pateko į motinos kraują. Motinos imuninė sistema pagamina antikūnus prieš vaisiaus raudonuosius kraujo kūnelius. Antikūnai iš motinos kraujo, patekę į vaisiaus kraujotaką, suardo vaisiaus eritrocitus (raudonuosius kraujo kūnelius). Vaisiui, dar esant gimdoje, pradeda vystytis mažakraujystė. Tačiau šiuolaikiniame medicinos pasaulyje tokios situacijos - retos, nes visi moterį prižiūrintys specialistai žino apie imunoprofilaktikos būtinybę. Taip pat pavojus vaisiui gali kilti, jei prieš tai moteris jau buvo nutraukusi nėštumą arba patyrė persileidimą, nėštumas nesivystė arba nėštumas buvo įprastas, tačiau jai nebuvo atlikta imunoprofilaktika. Jei vaisiaus kraujas yra rezus neigiamas, kaip ir mamos, tuomet pavojaus nėštumo metu nebus.
Šiuolaikinės medicinos indėlis į rezus faktoriaus neatitikimo valdymą
Jeigu moters, kuri turi neigiamą kraujo grupę, kraujyje jau nustatomi pasigaminę antikūnai, imunoprofilaktika tampa neefektyvi, nes vaisius turi jau padidintą mažakraujystės išsivystymo riziką. Tuomet gydytojų užduotis - visą dėmesį skirti nėščiajai ir laiku diagnozuoti mažakraujystę vaisiui. Ši priežiūra moteriai nesukelia papildomo diskomforto, nes atliekami tik neinvaziniai tyrimai. Moteriai atliekamas ultragarsinis tyrimas, kurio metu matuojama vaisiaus kraujotaka. Matuojant jo smegenų kraujotaką, nustatoma, ar vaisiui neatsirado mažakraujystės požymiai. Jei matome, kad mažakraujystė progresuoja ir nėštumo trukmė nėra didelė (vaisius dar neišnešiotas), tuomet perpilame kraują vaisiui dar jam esant gimdoje. Kraujo perpylimai vaisiui Lietuvoje atliekami dviejuose perinataliniuose centruose (Kaune ir Vilniuje). Ši procedūra Kauno klinikose atliekama sėkmingai ir pavyksta užauginti sveiką vaisių. Jei nėštumo pabaigoje atsiranda vaisiaus mažakraujystės požymiai, vaisiaus kraujo perpylimo gimdoje neatliekame. Sužadinę gimdymą ir kraujo perpylimo procedūrą atliekame gimus kūdikiui.
Rekomendacijos prieš nėštumą esant neigiamai rezus kraujo grupei
Jokio papildomo pasiruošimo planuojant nėštumą, jei moters kraujo grupė yra neigiama, nėra. Kaip ir kiekvienai nėščiajai, reikia gerti folinę rūgštį, kontroliuoti savo lėtines ligas. Jei ankstesniojo nėštumo metu moters kraujyje buvo nustatyti antikūnai, tolesni jos nėštumai turi būti prižiūrimi perinataliniame centre.
Mitai apie rezus faktoriaus neatitikimą
Šiandien moterys daug domisi, skaito ir daug dalykų jau žino pačios, todėl mitų apie rezus faktoriaus neatitikimą girdima retai. Dabartinės galimybės vaisiaus kraujo grupę leidžia sužinoti dar jam negimus, todėl nemažai moterų pasinaudoja šiuo tyrimu. Tačiau pasitaiko ir baimių: moterys galvoja, kad jei su pirmu nėštumu viskas buvo gerai, tai antrasis nėštumas tikrai bus su komplikacijomis. Tačiau jeigu moteriai laiku suteikiama pagalba ir atitinkamai prižiūrimas nėštumas, jokio pavojaus neturėtų kilti. Dar vienas mitas - esant rezus faktoriaus neatitikimui, dažniau įvyksta persileidimai. Bet mokslinių įrodymų nėra, kad persileidimas susijęs su rezus faktoriaus neatitikimu. Taip pat nėra mokslinių įrodymų, kad gali atsirasti vaisiaus raidos anomalijų.
Perinatalinė pagalba Lietuvoje
Lietuvoje yra puikiai sutvarkyta perinatalinė pagalba. Net ir mažiausioje poliklinikoje gydytojai akušeriai ginekologai žino, kad esant rizikingam nėštumui, moteris turi atvykti į perinatalinį centrą. Kiekvienai nėščiajai nustatoma kraujo grupė ir jos rezus faktorius. Remiantis nėščiųjų priežiūros protokolu, jei moters kraujo grupė yra rezus neigiama ir yra nustatomas antikūnų titras, rodantis, jog kraujyje jau yra antikūnų, moteris atsiunčiama į perinatologijos centrą, pavyzdžiui, Kauno klinikas. Po nėščiosios ištyrimo įvertinama jos būklė ir parengiamas tolesnis nėščiosios priežiūros ir gimdymo planas. Jei moters kraujyje antikūnai nenustatomi, tuomet moteris sėkmingai prižiūrima gydymo įstaigoje pagal gyvenamąją vietą. Gydytojai akušeriai ginekologai žino, jog 28-30 savaitėmis moteriai reikia taikyti imunoprofilaktiką - suleisti imunoglobuliną. Ši paslauga Lietuvoje yra nemokama ir prieinama kiekvienai nėščiajai. Taikant imunoprofilaktikos gydymą, labai rimtų rezus neatitikimo atvejų, kuomet reikėtų dar negimusiam vaisiui perpilti kraują, šiandien pasitaiko labai retai.
Vaistų vartojimo rizikos kategorijos nėštumo metu
Vaistų vartojimo nėštumo metu rizikos kategorijos padeda įvertinti galimą poveikį vaisiui. Deja, bet nuo 2015 metų vaistų vartojimo nėštumo metu rizikos kategorijos nėra atnaujinamos (pagal US Food and Drug Administration Drug ratings in pregnancy). Žemiau pateikiamos anksčiau naudotos kategorijos:
| Kategorija | Pavojingumas vaisiui | Aprašymas |
|---|---|---|
| A | Nenustatyta jokio pavojaus | Kontroliuojamų klinikinių nėščiųjų tyrimų metu nenustatyta jokio pavojaus vaisiui. |
| B | Neįrodytas pavojingumas žmonėms | Nenustatyta jokio pavojaus vaisiui gyvūnų tyrimų metu (jeigu nebuvo atlikta klinikinių nėščiųjų tyrimų), arba nėra duomenų apie pavojų žmonėms, nors gyvūnų tyrimų metu ir rasta duomenų apie pavojų vaisiui. |
| C | Rizika gali būti nekontroliuojama | Trūksta klinikinių žmonių ir gyvūnų tyrimų, arba gyvūnų tyrimų metu nustatytas pavojus vaisiui. Galima skirti, jeigu laukiamas gydymo veiksmingumas yra didesnis už tikėtiną žalą vaisiui. |
| D | Įrodytas pavojingumas vaisiui | Klinikinių tyrimų arba klinikinės praktikos metu įrodytas pavojingumas vaisiui. Galima skirti, jeigu laukiamas gydymo veiksmingumas yra didesnis už tikėtiną žalą vaisiui. |
| X | Kontraindikuotina nėštumo metu | Klinikinių arba gyvūnų tyrimų metu nustatytas pavojus vaisiui, kurio negali persverti jokia laukiama gydymo nauda. |





