Perinatalinė depresija: statistika, paplitimas ir visuomenės atsakas
Besilaukiančias moteris dažnai lydi svajonės apie džiaugsmingą šeimos pagausėjimą bei naujo gyvenimo vizija. Deja, kartais lūkesčiai visai neatitinka realybės - gimus kūdikiui, mamą aplanko ne laimė, o liūdesys, baimė ar didelis kaltės jausmas. Kauno „InMedica“ klinikos Psichikos sveikatos konsultacijų centro gydytoja psichiatrė Rima Juknaitė pastebi, kad prieš gerą dešimtmetį vyravo gan griežta nuomonė, kaip pagimdžiusi moteris turėtų jaustis, todėl naujas mamas užklupdavo daugybė lūkesčių, pareigų bei prievolių. Tuo metu atsiradę depresiniai sutrikimai yra dažniausi psichikos sveikatos sutrikimai tarp besilaukiančių ir pagimdžiųsių moterų.
Pagal depresijos psichikos sutrikimų diagnostikos ir statistikos vadovą (angl. DSM-5) perinatalinė depresija diagnozuojama nėštumo metu arba iki 4 savaičių po gimdymo. Perinatalinė depresija - tai depresija atsiradusi nėštumo metu arba iki 4 savaičių po gimdymo. Šis sutrikimas diagnozuojamas sunkiai, nes yra nevienalytis ir kiekvienai moteriai pasireiškia skirtingai.
Perinatalinės depresijos paplitimas ir epidemiologija
Įvairių mokslinių šaltinių duomenimis, nuo 10 iki 40 proc. pagimdžiusių moterų patiria lengvesnius ar sunkesnius psichikos sutrikimus. Dar blogiau - remiantis kai kuriais duomenimis, iki 80 proc. jų patiria pogimdyvinę melancholiją (angl. „baby blues“). O paprastai kalbant - jei sveikinsime keturias drauges su vaikučio gimimu - didelė tikimybė, jog dvi iš jų turės emocinių sunkumų“, - pabrėžia R. Juknaitė. Literatūroje aprašoma, kad viena iš septynių moterų pasaulyje kenčia nuo perinatalinės depresijos. Perinatalinė depresija yra dažna vaisingo amžiaus moterų liga, kuria serga 10-15% moterų.
Kitų autorių duomenimis, nėštumo metu paplitimas gali siekti ir 18,4%. Tai priklauso nuo geografijos, populiacijos ir diagnozei nustatyti naudojamų kriterijų. Tai rečiausiai diagnozuojama nėštumo komplikacija JAV. Daugiau nei 400 000 kūdikių gimsta motinoms, kurioms kasmet pasireiškia depresija. Net iki 70% moterų nėštumo metu pasireiškia depresijos simptomai. Apskaičiuota, kad maždaug 33% moterų pirmasis depresijos epizodas pasireikš nėštumo metu, o 40% - pogimdyviniu laikotarpiu. Depresijos simptomai dažniausiai pasireiškia antruoju (13%) ir trečiuoju (12%) nėštumo trimestrais, lyginant su pirmuoju trimestru, kai simptomai pasireiškia tik 7%.
Nustatyta, kad paplitimas besivystančiose šalyse paprastai yra didesnis nei išsivysčiusiose. Pasaulio sveikatos organizacijos (PSO) duomenimis, nuo 1/3 iki 1/5 moterų besivystančiose šalyse ir maždaug 1/10 išsivysčiusiose šalyse turi psichikos sveikatos problemų nėštumo metu ir po gimdymo.
Pernai Lietuvoje atliktos apklausos duomenimis, tarp gimdžiusiųjų metų bėgyje, 5 proc. moterų galima įtarti potrauminio streso sutrikimą (PTSS) po gimdymo, tuo tarpu pogimdyminę depresiją - net 23 proc. respondenčių. Depresijos simptomus po gimdymo patiriančių moterų skaičius išlieka stabilus tarp 22-24 proc. nuo pat 2020-ųjų metų, o dėl gimdymo patirto potrauminio streso lygis net išaugo: 2020 m. jis siekė 3 proc., 2021 ir 2022 m. - po 1 proc., o 2023 m. - net 5 proc. Įvairiais duomenimis depresija po gimdymo Lietuvoje suserga viena iš septynių moterų, o reikšmingus simptomus patiria viena iš keturių.
Deja, nėra žinoma, kiek tiksliai moterų patiria pogimdyvinės depresijos požymius ir niekur nesikreipia - manoma, kad jų gali būti iki 20 proc.
Rizikos veiksniai
Ligos paplitimas priklauso nuo įvairių veiksnių, o depresija iki nėštumo yra vienas pagrindinių rizikos veiksnių, dėl kurių išsivysto perinatalinė depresija. Patyrusios depresiją iki nėštumo yra didesnės rizikos grupėje. Moterims, kurioms buvo diagnozuota depresija prieš pastojant, padidėja perinatalinės depresijos rizika. Liga dažnesnė tarp moterų, kurios sirgo depresija prieš pastojant bei turinčių žemą socialinę ir ekonominę padėtį. Taip pat grėsmė padidėja mamoms, neturinčioms palaikymo iš artimųjų ar pačioms keliant sau didelius reikalavimus.
Kiti depresijos rizikos veiksniai: nepageidaujamas nėštumas, stresas, priešmenstruacinis disforinis sutrikimas, seksualinė ar fizinė prievarta, jaunas amžius, žemas socialinis ir ekonominis statusas, socialinės ar finansinės paramos stoka. Taip pat psichoaktyviųjų medžiagų vartojimas, artimojo ar partnerio smurtas, pregestacinis diabetas ir nėštumo komplikacijos. Aukštąjį ar aukštesnįjį išsilavinimą turinčios moterys taip pat yra didesnės rizikos grupėje susirgti perinataline depresija.
PSO duomenimis, nėštumo metu ir pirmaisiais metais po gimdymo psichikos sutrikimai gali pasireikšti praktiškai visoms moterims. Deja skurdas, migracija, didžiulis stresas, smurto (buitinio, seksualinio ir lytinio) poveikis, nepaprastosios ir konfliktinės situacijos, stichinės nelaimės, iki tol turėti psichikos sveikatos sutrikimai, suicido, priklausomybių patirtis ir menka socialinė parama padidina konkrečių sutrikimų riziką.
Gimdymas kaip rizikos veiksnys
Lietuvoje 2024 metais atlikto tyrimo metu nustatyta, kad dažnesnės mintys apie savižudybę po gimdymo susijusios su jaunesniu gimdyvės amžiumi ir atlikta cezario pjūvio operacija.
Tačiau neatsižvelgiant į gimdymo eigos nesklandumus ar kūdikio gimimo būdą, tiek pogimdyminės depresijos, tiek pogimdyminio potrauminio streso sutrikimo simptomai reikšmingai susiję su menkesniu subjektyviu gimdymo patirties vertinimu, kaip tą mato pati moteris, su didesne neatitiktimi gimdyvių turėtiems lūkesčiams gimdymo atžvilgiu, mažesniu saugumo jausmu ligoninėje, patirtu gąsdinimu, patyčiomis ar prievarta, menkesniu pasitenkinimu gimdymo metu suteikta priežiūra, menkesniu pasitenkinimu po gimdymo suteikta priežiūra. Pasak dr. E. Mažulytės-Rašytinės, potrauminio streso sąsaja su gimdymo patirtimi yra tiesioginė, kaip gimdymo metu patiriama psichologinė trauma. Gimdymo patirties sąryšis su depresija - ne tiesioginis, bet taip pat reikšmingas. Todėl negalima gimdymo patirties tiesiog nubraukti, sakant, kad čia tik kelios valandos ir svarbiausia rezultatas, nes tiek psichologinių, tiek ir emocinių pasekmių vien kiekybiniuose rodikliuose nematyti.

Kodėl visi turime kalbėti apie pogimdyminę depresiją | Auburn Harrison | TEDxNevados universitetas
Simptomai ir diagnostika
Emocinė būklė, prasidedanti staiga, kartais net praėjus vos kelioms valandoms po gimdymo, ir trunkanti nuo kelių dienų iki keleto savaičių, vadinama pogimdyvine melancholija. Jos metu moterį vargina nerimas, įtampa, baimė, liūdesys, verksmingumas, gali būti sunku užmigti, pasirūpinti savimi ar vaikučiu.
Tuo metu pogimdyvinė depresija dažniau pasireiškia praėjus ilgesniam laikui po gimdymo - nuo kelių savaičių iki metų ir trunka iki kelių mėnesių. Jos metu pasireiškia stiprūs emocijų pokyčiai, dideli jų svyravimai, liūdesys, verksmingumas, apatija, energijos stoka, mieguistumas, sutrikęs miego rėžimas, apetito pokyčiai, kaltės ar beviltiškumo jausmas.
„Dažnai moterys domisi, kaip žinoti, ar liūdesys normalus, ar jau nebe. Pagrindinis kriterijus - ar rūpintis savimi ir mažyliu yra sunku, ar jau nebesugebu to padaryti.“
Diagnostikos kriterijai pagal DSM-5
Sutrikimas diagnozuojamas pagal DSM-5 kriterijus, kuomet pasireiškia 2 pagrindiniai ir 2 papildomi depresijos požymiai, atsiradę ir besitęsiantys ne trumpiau kaip 2 savaites. Remiantis DSM-5 perinatalinė depresija yra nustatoma nėštumo metu arba iki 4 savaičių po gimdymo. Tačiau kai kurių ekspertų teigimu perinatalinės depresijos laikotarpis tęsiasi iki metų po gimdymo.
Diagnozė paprastai grindžiama klinikiniais požymiais ir simptomais, apibrėžtais DSM-5 ir nustatoma, kai yra nemažiau kaip 2 pagrindiniai ir 2 papildomi depresijos sindromo simptomai, atsiradę ir besitęsiantys ne trumpiau kaip 2 savaites:
Pagrindiniai depresijos simptomai:
- Prislėgta, pablogėjusi nuotaika;
- Labai sumažėjęs domėjimasis ir pasitenkinimas anksčiau buvusia malonia veikla;
- Padidėjęs nuovargis ar energijos trūkumas.
Papildomi depresijos simptomai:
- Reikšmingas svorio sumažėjimas, kai nesilaikoma dietos, ar svorio priaugimas (kūno svorio pokytis ≥ 5% per mėnesį);
- Sutrikęs miegas;
- Psichomotorinis susijaudinimas ar sulėtėjimas (pastebėtas kitų, ne tik subjektyvus);
- Nepilnavertiškumo jausmas ar perdėtas/nederamas kaltės jausmas (kuris gali būti įsivaizduojamas);
- Susilpnėjusi koncentracija ir dėmesys, ar neapsisprendimas (subjektyvus ar kitų pastebėtas);
- Niūrus ar pesimistinis ateities įsivaizdavimas;
- Pasikartojančios mintys apie mirtį, savižudiški veiksmai be konkretaus plano, ar konkretus planas, kaip įvykdyti savižudybę.
Moterys dažnai išreiškia susirūpinimą naujagimių sveikata ir nerimauja dėl nepakankamos kompetencijos auginant vaiką. Depresijos simptomai persipina su fiziniais bei psichiniais pokyčiais, vykstančiais nėštumo metu ar po gimdymo. Kartais nerimas perauga į nevaldomą baimę, paniką.
Stebėjimo ir atrankos priemonės
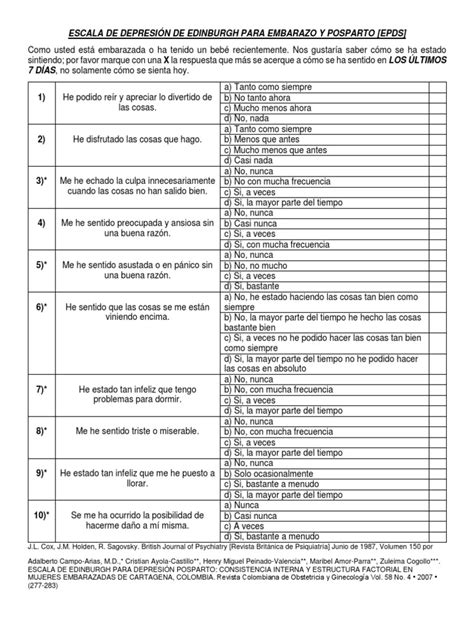
Edinburgo pogimdyvinės depresijos skalė (EPDS) yra dažniausiai naudojama klinikinėje praktikoje. Gauti EPDS rezultatai stebėjimo metu turėtų būti interpretuojami atsižvelgiant į klinikinę situaciją. Kitos patvirtintos patikros priemonės yra Beko depresijos testas ir paciento sveikatos klausimynas. Įtarus depresiją svarbu atlikti psichiatrinį ištyrimą ir paskirti gydymą. Tai ypač aktualu, kai pasireiškia vidutinio sunkumo ar sunkūs simptomai arba kai yra psichozinių ar savižudiškų požymių. Psichozės buvimas, mintys apie savižudybę ar žmogžudystę turėtų būti laikomos ekstremaliomis situacijomis.
Nuo 2024 metų liepos 1 d. įsigaliojo LR sveikatos ministro įsakymai, numatantys naujagimio šeimos informavimą apie depresijos po gimdymo atpažinimą, reagavimą ir pagalbos suteikimą bei pogimdyminės depresijos rizikos vertinimą taikant atrankinius klausimus, taip pat Edinburgo pogimdyvinės depresijos klausimyno (EPDS) pildymą 32 nėštumo savaitę ir gimus kūdikiui - apsilankymų pas šeimos gydytoją metu, kai kūdikiui sueina 1, 2, 4 ir 6 mėnesiai. Jei užpildyto Edinburgo klausimyno rezultatų suma siekia 12 ir daugiau balų, pacientei rekomenduojama skubiai kreiptis pagalbos į psichikos sveikatos specialistus, informuojama, kur suteikiama reikalinga pagalba, nemokamai dalinamas Pogimdyminės depresijos centro parengtas lankstinukas su pagrindiniais patarimais. Kaip ši praktika padės gimdyvėms bus galima tiksliau įvertinti apklausus jau šiemet gimdžiusias moteris, tačiau konsultantai pataria nepalikti visos atsakomybės tik gydytojams, nes artimieji nerimo ženklus pastebi daug anksčiau.
Gydymas ir pagalba
Prieš paskiriant gydymą reikia atsižvelgti į kiekvienos pacientės individualią situaciją ir įvertinti saugumo - rizikos santykį. Svarbu derinti medikamentinį gydymą su psichoterapija, esant vidutinei ir sunkiai depresijai. Svarbu suprasti, kad medikamentai nėra pageidaujama gydymo forma pogimdyviniu laikotarpiu, ypač, jei mama kūdikį žindo, tačiau jie yra galimi. Moterys gali atsisakyti vartoti antidepresantus nėštumo metu ar žindant iš baimės, kad tai gali pakenkti vaisiui ar naujagimiui, todėl svarbu jas informuoti apie alternatyvius gydymo metodus.
Nemedikamentinis gydymas
Psichoterapija yra pirmo pasirinkimo metodas lengvai, kartais ir vidutinio sunkumo per nėštumą atsiradusiai ar pogimdyvinei depresijai gydyti. Tyrimai rodo, jog efektyvi yra ir kognityvinė elgesio terapija, o partnerio dalyvavimas bei šeimos konsultavimas padeda greičiau pamatyti teigiamus gydymo rezultatus. Meditacija, mankšta, maisto papildai, akupunktūra, masažai bei aromaterapija taip pat gali būti pasitelkiami gydant lengvą depresiją.
Medikamentinis gydymas
Antros kartos antidepresantai yra pirmo pasirinkimo medikamentai perinatalinei depresijai gydyti. Šių vaistų saugumas įrodytas ir plačiai aprašomas literatūroje, tačiau yra ir prieštaringų nuomonių. Dažniausiai abejojama dėl tinkamo antidepresantų dozavimo, gydymo trukmės bei depresijos simptomų pasireiškimo kontrolės. Taip pat manoma, kad tam tikri modifikuojamieji veiksniai (pvz. rūkymas, narkotinių medžiagų vartojimas, nepakankama mityba), gali prisidėti prie nepageidaujamų šių vaistų poveikių.
Šiuo metu pirmo pasirinkimo vaistai perinatalinės depresijos gydymui yra antros kartos antidepresantai. Tai selektyvieji serotonino reabsorbcijos inhibitoriai (SSRI), kurie yra ganėtinai saugūs nėščiosioms, taip pat po gimdymo ir žindymo laikotarpiu. Vartojant pirmosios kartos antidepresantus pasireiškia nemažai nepageidaujamų reiškinių (mieguistumas, galvos svaigimas, vidurių užkietėjimas, prakaitavimas, drebulys, nemiga). O trečiosios kartos antidepresantų (SNRI) saugumas ir efektyvumas nėštumo ir žindymo laikotarpiu nėra įrodytas. Tad šie vaistai dažniausiai neskiriami perinatalinės depresijos gydymui. Prieš skiriant gydymą, reikia nepamiršti įvertinti saugumo - rizikos santykį ir atsižvelgti į kiekvienos pacientės individualią situaciją.
Pacientėms, kurios serga sunkia, gydymui atsparia depresija gali būti efektyvi elektrokonvulsinė terapija. O toms, kurioms pasireiškė psichozė, turi minčių pakenkti naujagimiui, mąsto apie savižudybę, psichiatro konsultacija dėl gydymo stacionare turėtų būti paskirta tą pačią dieną. Antipsichoziniai vaistai gali būti skiriami gydyti moteris, kurioms nėštumo metu ar pogimdyviniu laikotarpiu pasireiškė psichozė, nepaisant jų efektyvumą įrodančių tyrimų stokos.
2019 m. kovo 19 d. JAV maisto ir vaistų administracija (angl. FDA) patvirtino Zulresso (Breanolone) intrevenines injekcijas suagusioms moterims. Tai yra pirmasis patvirtintas vaistas, skirtas išskirtinai pogimdyvinės depresijos gydymui. Kadangi Zulresso gali sukelti daug nepageidaujamų reiškinių (mieguistumą, intensyvų raminamąjį poveikį ar staigų sąmonės praradimą), jis buvo patvirtintas pasitelkiant rizikos vertinimo ir švelninimo strategiją (angl. Risk Evaluation and Mitigation Strategy). Gydymas galimas tik sertifikuotuose sveikatos priežiūros centruose, kur vykdomas nuolatinis pacienčių stebėjimas.
„Visi šie specialistai gali padėti moteriai pasijusti geriau, tačiau reikėtų atkreipti dėmesį į tai, kad konsultacijos turi vykti bent kartą per savaitę.
Depresijos pasekmės motinai ir vaikui
Negydoma, depresija gali lemti sunkias pasekmes motinai ir vaikui. Laiku nenustatyta ir negydoma ji gali sukelti ilgalaikes pasekmes motinai ir vaikui. Liga gali sąlygoti motinos elgesį, kuris pakenktų vaisiui prenataliniu lakotarpiu ar naujagimiui po gimdymo. Nėštumo metu negydoma depresija išlieka ir po gimdymo. Depresija žmogui sukelia didžiules kančias ir negalią, nulemia mažesnį motinos atsaką į vaiko poreikius, kas beje yra pastebima ir kitų ligų atvejais, pavyzdžiui, esant didelio laipsnio skausmui ar aukštai kūno temperatūrai.
PSO tyrimai rodo, kad gydant motinų depresiją pagerėja mamos sveikata, o taip pat - ir naujagimių augimas bei vystymasis, sumažėja jų viduriavimo ir nepakankamos mitybos tikimybė. Savižudybės yra svarbi nėščiųjų ir moterų po gimdymo mirties priežastis. Pagal Higienos instituto (HI) suteiktus duomenis iš Privalomojo sveikatos draudimo informacinės sistemos (SVEIDRA), 2016-2022 metais Lietuvoje nusižudė 9 moterys, kurioms metų laikotarpyje iki savižudybės buvo patvirtintas nėštumas.
„Kartais net iš pažiūros nesudėtingi rūpesčiai ima atrodyti neįveikiami, nelieka gyvenimo džiaugsmo, sunku užmegzti prieraišumo ryšį su kūdikiu.
Pagalbos prieinamumas ir visuomenės atsakas
„Deja vis dar per dažnai pareiga spręsti sudėtingas situacijas prieš ir po gimdymo paliekama tik mamoms. Manoma, kad „susitvarkyti“ savo psichikos sveikatos reikalus yra paties žmogaus reikalas, nors dažnai emocinė sveikata labai stipriai sąveikauja su aplinkos veiksniais. Labai svarbu suprasti, kad iš tokios būklės žmogus ne visuomet gali išsikapstyti pats. Šiuo kritiniu laikotarpiu - nuo nėštumo pradžios iki kol kūdikiui sueis metai, bet žinoma - ir vėliau, labai svarbu moterims sulaukti palaikymo ir pagalbos iš jų partnerių, šeimos narių, draugų, bendruomenės, sveikatos įstaigų personalo“, - teigia N. Vildžiūnaitė.
„Biocheminių procesų mes nevaldome ir dideli lytinių hormonų bei neurotransmiterių, atsakingų už emocinę savijautą, svyravimai veikia mūsų nuotaikas. Tačiau kitus šią būklę sukeliančius veiksnius galima bent iš dalies valdyti ir jiems ruoštis iš anksto“, - pastebi R. Juknaitė. Nėštumas ir gimdymas nėra tik fiziologinis procesas - jo metu vyksta dideli pokyčiai ir emocinėje sferoje bei asmenybės raidoje, kai pasaulėjauta ir pasaulėžiūra prasiplečia, pasipildo nauja prasme.
Gydytoja psichiatrė akcentuoja, kad nebūtina visko daryti už mamą, tačiau būtina paklausti: „O kaip tu norėtum?“, „Gal tau reikia padėti?“. „Kartais į konsultacijas ateina tik artimieji, nupasakodami situaciją ir klausdami: „Čia normalu, ar jau nebe?“. Pogimdyviniame laikotarpyje to įprasto mums normalumo nelabai lieka. Vien pagalvojus apie miego rėžimą - tai, kas pagimdžiusiai moteriai yra norma ir kasdienybė (dvi, trys nepertraukiamos miego valandos kelis kartus per parą), kitam - medikamentinio gydymo ar net ligoninės reikalaujanti situacija“, - atkreipia dėmesį R. Juknaitė. Pasak jos, retais atvejais pasitaiko, jog mamos slapta ateina pasikalbėti, nenorėdamos, kad artimieji apie tai sužinotų.
Sudėtingais atvejais moterys nebeturi jėgų net ieškoti pagalbos, nežino pas ką kreiptis, jas gąsdina apsunkinta registracija, ilgos eilės, sunkumai nusigauti iki kabineto.
Pagalbos šaltiniai Lietuvoje
Tyrimo metu nustatyta, kad Lietuvoje moterys dažniausiai sulaukia emocinės pagalbos iš šaltinių:
- partnerio (76 proc.);
- artimųjų, bendraujančių gyvai arba nuotoliniu būdu (60-64 proc.);
- draugių, su kuriomis dažniau susisiekia nuotoliu (55 proc.), rečiau - gyvai (39 proc.).
Tik 55 proc. moterų po gimdymo emocinės paramos ieškojo pačios, kviesdamos pasikalbėti draugus ir artimuosius, 27 proc. jungėsi į mamas palaikančias grupes, 19 proc. - į vaikų užimtumo grupes ir tik 3 proc. kreipėsi į emocinės paramos tarnybas.
Kaip pastebi Pogimdyminės depresijos centro psichologė Vilma Petrikienė, konsultacijų ciklo dalyviai apie tai, kaip sužinojo apie šią galimybę, teigė: „draugė rekomendavo - jai labai padėjo“, „radau jus per „Google“ paiešką“, „rekomendavo kitas specialistas“, „kita šeima pasidalino registracijos nuoroda“ ir pan. „Deja, prastėjančios psichinės sveikatos dinamika veikia taip, kad moterys, patiriančios depresiją, psichozę ar kitus psichinės sveikatos iššūkius yra linkusios šiuos požymius priskirti įprastoms motinystės būsenoms arba ima kaltinti save, jog yra nepakankamai geros mamos ir žada labiau pasistengti. Tačiau sunkėjant depresijai nebelieka jėgų, užvaldo beviltiškumo jausmas, moterys užsisklendžia savyje, jaučia kaltę, baimę. Todėl atsakomybę už pagalbos prieinamumą turėtų prisiimti visi šeimos nariai“, - teigia PDcentras.lt vadovė.
Pasak N. Vildžiūnaitės, prie sunkios savijautos prisideda ir visuomenėje gajūs stereotipai apie tai, kad mama privalo viską sugebėti ir susitvarkyti pati, taip pat veikia skaudžios aplinkinių pastabos, tokios kaip „pakentėk, čia tik hormonai“, „visos susitvarko“, „čia normalu“ ir pan. - taip iš tiesų tik giliname problemą, ignoruojame tikrąją moters būseną, nuvertiname ir atstumiame. Dėl šios priežasties centro konsultantai ir lektoriai kviečia prie pogimdyminės depresijos atpažinimo ir prevencijos jungtis visus visuomenės narius - ir ne tik tuos, kieno aplinkoje gimė kūdikis. Svarbu prisiimti atsakomybę už viešus pasisakymus, komentarus, darbdavių, kolegų ar net praeivių pastabas.
Prevencija ir visuomenės sąmoningumas
Dar viena priemonė - tai psichinio atsparumo didinimas mokymų, konsultacijų, grupių metu. Pasirengimą sudėtingoms situacijoms galima lavinti suteikiant žinių, kaip sąmoningai atpažinti depresijos simptomus ir kur kreiptis. „Mes taip pat rengiame emocinio atsparumo didinimo, savitarpio palaikymo ir sutrikimų prevencijai skirtas mamų grupes, kad moterys išmoktų susikurti savo pagalbos planą: mobilizuoti, apjungti, numatyti įvairias pagalbos galimybes ir jas naudoti kompleksiškai, kartu, pagal individualius poreikius ir galimybes. Tokių mokymų ir konsultacijų metu lavinami psichosocialinio sveikatingumo įgūdžiai ir psichiniai gebėjimai, reikalingi prireikus adaptuotis prie kintančių gyvenimo sąlygų“, - teigia N. Vildžiūnaitė.
Pogimdyminės depresijos centro vadovė ragina nepalikti mamų vienų ir visiems drauge dalintis atsakomybe už mamų savijautą ir ant jų rankų augančią jaunąją kartą, kuri jau vadinsis beta karta. Pasak N. Vildžiūnaitės, pogimdyminės depresijos statistika kalba ne tik apie mamas, bet daug daugiau pasako apie visuomenę ir motinystei ne visuomet palankią aplinką, kuri pati savaime nepasikeis. Tam reikia aktyvių kiekvieno iš mūsų pastangų.
Pogimdyminės depresijos centras (pdcentras.lt) - nevyriausybinė organizacija, vykdanti pogimdyminės depresijos prevenciją ir atstovaujanti moterų ir šeimų teises į tinkamas, laiku suteikiamas psichikos sveikatos paslaugas nėštumo metu ir po gimdymo. 2024 m. centras įvykdė kvalifikacijos mokymus asmens sveikatos specialistams: 268 medicinos psichologai ir daugiau nei 450 akušerių, akušerių-ginekologų, šeimos gydytojų, slaugytojų gilino žinias apie depresijos atpažinimą, rizikos vertinimą, priežiūrą bei pagalbos suteikimą. Pagrindinę ir būtiniausią Pogimdyminės depresijos centro (VŠĮ „Mediapressa) veiklą - specifišką konsultavimą, atsižvelgiant į motinystės laikotarpį, asmenines nėštumo, gimdymo, partnerystės, perinatologinių netekčių patirtis, ypatingus rizikos faktorius - finansuoja parama, surinkta iš 1,2 proc. nuo GPM ir rėmėjų lėšos. Centras taip pat yra įgyvendinęs projektų pagal LR SAM ir Vilniaus miesto savivaldybės programas. Organizacija organizuoja ir psichikos sveikatos ambasadorių iniciatyvą „Žvelk giliau“, kviesdama dalytis patirtimi apie psichikos sveikatos sunkumus savo arba artimųjų gyvenime.
tags: #perinatalines #depresijos #statistika





