Paroksizminė tachikardija: išsamus vadovas apie vaisiaus ir naujagimio širdies ritmo sutrikimus
Kas yra paroksizminė tachikardija?
Paroksizminė tachikardija yra širdies ritmo sutrikimas, kuris susijęs su širdies elektrinio impulso generavimu ir jo perdavimu. Tai epizodiškai pasikartojantis, priepuolinio tipo, dažnesnis nei 100 kartų per minutę širdies susitraukimas, kuris staigiai atsiranda ir išnyksta. Širdies susitraukimų dažnis priepuolio metu būna nuo 100 iki 250 kartų per minutę, o priepuolis trunka nuo 3-5 padažnėjusių širdies ciklų iki 3 parų. Trumpalaikės tachikardijos trunka iki 30 sekundžių, ilgalaikės gali trukti ir ilgiau. Ši liga gali pasireikšti epizodiškai, todėl pacientai gali patirti periodinius širdies plakimo pagreičius. Paroksizminė tachikardija gali sukelti rimtų komplikacijų, tokių kaip širdies nepakankamumas ar insultas, todėl svarbu ją atpažinti ir gydyti.
Normalus širdies ritmas reguliuojamas sinoatrialiniu mazgu, kuris veikia kaip natūralus širdies laikrodis. Paprastai elektros signalai širdyje priverčia prieširdžius (viršutinę kamerą), o paskui skilvelius (apatinę kamerą) susitraukti ir išpumpuoti kraują į jūsų kūną. Šios tachikardijos vadinamos supraventrikulinėmis, nes paleidžiamieji mechanizmai formuojasi prieširdžiuose arba atrioventrikulinėje jungtyje. Terminas turi lotyniškas šaknis: „Supra“ reiškia aukščiau, o „skilvelis“ reiškia apatines jūsų širdies kameras. „Tachikardija“ reiškia širdies susitraukimų dažnio padidėjimą.
Proceso mechanizmas yra grįžtamojo sužadinimo fenomenas, dėl kurio tachikardijos epizodai yra priepuoliniai ir pasikartojantys. Normos atveju, širdies susitraukimo impulsas formuojasi sinusiniame mazge. Pagrindiniai šios tachikardijos patogeneziniai mechanizmai yra du - ektopinis automatinis miokardo židinys ir grįžtamojo sujaudinimo (angl. re-entry) mechanizmas. Vaisiaus supraventrikulinės tachikardijos galimi etiologiniai veiksniai - papildomas elektrinį impulsą miokarde generuojantis židinys arba papildomas elektrinio impulso sklidimo takas. Pastarasis mechanizmas aptinkamas dažniausiai (iki 65-85 proc. visų įtariamų tachikardijų).
Supraventrikulinės ir skilvelinės paroksizminės tachikardijos tipai
Pagal ektopinio (ekstrasistolinio) židinio vietą tachikardija būna supraventrikulinė (prieširdžių, atrioventrikulinio mazgo ir atrioventrikulinė reciprokinė) arba ventrikulinė (skilvelių).
Supraventrikulinė paroksizminė tachikardija (SPT)
Supraventrikulinė tachikardija yra nenormalus širdies ritmas, kai širdis plaka greičiau nei įprastai. Esant supraventrikulinei paroksizminei tachikardijai, elektrokardiogramos (EKG) QRS kompleksai būna normalios formos ir trukmės, P ir T danteliai dažnai susilieja. Supraventrikulinė paroksizminė tachikardija gali būti funkcinės kilmės (dėl streso) arba sukelta širdies ar kitų vidaus organų ligų, rečiau - vaistų (apsinuodijus širdį veikiančiais glikozidais, antiaritminiais vaistais), po širdies operacijų. Patogenezės mechanizmas - padidėjęs automatizmas (gali būti ektopinis - sužadinimo židinys yra ne sinusiniame mazge), sinusinio mazgo grįžtamasis sužadinimas, papildomų (anomalių) laidumo pluoštų (Kento, Jameso, Maheimo) patologinis veikimas.
Skilvelinė paroksizminė tachikardija (ŠPT)
Esant skilvelinei paroksizminei tachikardijai, elektrokardiogramoje registruojami išplitę deformavęsi QRS kompleksai, nes aritmiją sukeliantis impulsas formuojasi žemiau Hiso pluošto išsišakojimo. Skilvelinė paroksizminė tachikardija kyla dažnai dėl organinių širdies ligų (ūminio miokardo infarkto, nestabilios krūtinės anginos, miokardito, kardiomiopatijos ir kitų), rečiau - dėl širdį veikiančių glikozidų, antiaritminių vaistų, katecholaminų poveikio. Skilvelinę paroksizminę tachikardiją provokuoja alkoholis, elektrolitų pusiausvyros sutrikimas, deguonies badas, acidozė ir kitos patologinės būklės. Skilvelinę paroksizminę tachikardiją gali sukelti arterinė hipotenzija, aritminis šokas, ji gali pereiti į skilvelių virpėjimą. Patogenezės mechanizmas - padidėjęs ektopinio židinio automatizmas, grįžtamasis sužadinimas arba trigerinis aktyvumas (skilvelių vėlyvieji potencialai) esant sulėtėjusiam ar kintančiam intraskilveliniam laidumui.
Paroksizminės tachikardijos priežastys ir rizikos veiksniai
Paroksizminės tachikardijos priežastys gali būti įvairios. Dažniausiai ji yra susijusi su širdies struktūros anomalijomis, tokiomis kaip širdies ydų ar miokardo ligų buvimas. Taip pat gali būti ir elektrolitų disbalansas, stresas, fizinė apkrova ar tam tikrų vaistų poveikis. Supraventrikulinė tachikardija dažniausiai atsiranda, kai elektriniai signalai, valdantys širdies ritmą, veikia netvarkingai, dėl to širdis gali plakti greičiau nei įprastai. Kai kuriais atvejais asmenys gali gimti su nenormaliais širdies takais.
Pagrindinės ligos priežastys ir rizikos veiksniai apima:
- koronarinė širdies liga
- miokardo infarktas
- arterinė hipertenzija
- širdies-plaučių nepakankamumas
- įgimtos ir įgytos širdies ydos
- kardiomiopatijos
- sinusinio mazgo automatizmo ir laidumo sutrikimai
- elektrolitų, medžiagų apykaitos sutrikimai
- intoksikacija vaistais
- deguonies nepakankamumas
- alkoholio vartojimas, rūkymas
- emocijos, fizinis krūvis
Vaikams papildomų takų susidarymo priežastis dažniausiai išlieka nežinoma. Įvairių šaltinių duomenimis, įtakos gali turėti motinos rūkymas, kofeino vartojimas, motinos anemija ar tirotoksikozė. Supraventrikulinė tachikardija gali būti kitos patologijos pasekmė, pavyzdžiui, esant įgimtosioms širdies ydoms (pvz., Ebsteino anomalijai), tačiau dažniausiai ji būna izoliuota patologija. Ritmo ir laidumo sutrikimai gali atsirasti tam tikrų širdies ydų atvejais, persirgus miokarditu, sergant kardiomiopatija, po kai kurių širdies ydų operacijų. Bet didesnė ritmo ir laidumo sutrikimų dalis būna struktūriškai sveikoje širdyje, kaip rodo kai kurie klinikiniai atvejai.
Simptomai ir klinikiniai požymiai
Pagrindiniai paroksizminės tachikardijos simptomai gali apimti širdies plakimo pagreitį, dusulį, krūtinės skausmą, svaigimą, galvos skausmą ar net sąmonės netekimą. Požymiai, kuriuos gali pastebėti pacientai, yra dusulys, silpnumas, galvos svaigimas, kartais atsiranda krūtinės skausmas ar spaudimas, padažnėja širdies plakimas. Simptomai atsiranda dėl to, kad širdis neturi pakankamai laiko prisipildyti ir stumti kraują į kūną.
Dažniausiai pasitaikantys ligos simptomai ir požymiai:
- dažnas širdies susitraukimo dažnis (100 kartų per minutę ir daugiau)
- dusulys
- bendras silpnumas
- jungo venos pulsacija
- mirties baimė
- skausmas širdies plote
- alpimas
- širdies plakimo jausmas
Simptomų ryškumas priklauso nuo bendros paciento būklės ir širdies susitraukimų dažnio. Kuo dažnis didesnis, tuo ryškesni simptomai.
Vaisiaus ir naujagimio simptomai
Vaisiaus supraventrikulinės tachikardijos epizodai nesukelia pokyčių motinos organizmui - nėščioji gali jausti tik susilpnėjusius vaisiaus judesius. Užsitęsus ar dažnai kartojantis SPT, vaisiui vystosi širdies nepakankamumas, tiriant ultragarsu matomi vaisiaus vandenės požymiai.
Naujagimiai pakankamai gerai gali toleruoti trumpus, neužsitęsusius supraventrikulinės tachikardijos paroksizmus, tad klinikinė išraiška gali būti uždelsta, ypač jeigu supraventrikulinės tachikardijos epizodai yra reti. Po 12-24 SPT valandų, kairiojo skilvelio sistolinė ir diastolinė funkcija blogėja, širdies minutinis tūris sumažėja, vystosi širdies ir kraujotakos nepakankamumas. Naujagimio progresuojantį širdies nepakankamumą gali rodyti šie klinikiniai požymiai: gausesnis atpylimas ar vėmimas, prakaitavimas, tachipnėja, papilkėjusi, marmurinė, šalta oda.
PAPRASTA supraventrikulinės tachikardijos apžvalga naujagimių intensyviosios terapijos skyriuje
Diagnostika
Paroksizminė tachikardija diagnozuojama remiantis paciento simptomais ir atliekant įvairius tyrimus. Diagnozuojama atlikus elektrokardiografinį tyrimą. EKG (elektrokardiograma) yra pagrindinis diagnostikos įrankis, leidžiantis stebėti širdies elektrinę veiklą ir nustatyti ritmo sutrikimus. Prireikus atliekama echokardiografija, kraujo tyrimas, dozuoto fizinio krūvio mėginys, Holterio 24 val. ar kitos trukmės elektrokardiogramos stebėsena, perstemplinis širdies elektrofiziologinis ar intrakardinis elektrofiziologinis tyrimas.
Ilgalaikis elektrokardiogramos įrašymas yra naudingiausias metodas aritmijoms dokumentuoti, norint nustatyti, ar tokius simptomus kaip krūtinės skausmą, pernelyg stiprų ir greitesnį širdies plakimą ar alpimą sukelia širdies aritmijos. Gydytojams svarbi ir galimybė įvertinti medikamentinio aritmijos gydymo tinkamumą, patikrinti didelės rizikos širdies ligomis sergantiems pacientams, pavyzdžiui, sergantiems hipertrofine kardiomiopatija arba pooperaciniu laikotarpiu po tokių operacijų, po kurių dažnai atsiranda aritmijos, pvz., Fontano tipo operacijos. Tuo atveju, kai įprasta elektrokardiograma nesuteikia pakankamai informacijos, vaikų kardiologas gali skirti Holter monitoravimą, kuris gali ir 24 valandas, ir savaitę matuoti širdies ritmo būklę. Duomenys, gauti nešiojant Holterio monitorių, reikalingi diagnozuojant širdies aritmijas, plakimą bei labiausiai bauginančius nepaaiškinamus alpimus.
Vaisiaus paroksizminės tachikardijos diagnostika
Vaisiaus tachikardija dažniausiai nustatoma atsitiktinai, įprastinio nėščiosios vizito metu, atliekant ultragarsinį vaisiaus tyrimą, dažniausiai vėliau nei 20 gestacinę savaitę. Pastebėjus tachikardiją, vertinamos vaisiaus gyvybinės funkcijos, ieškoma vaisiaus vandenės ir anatominių širdies struktūrų pakitimų. Tiriant vaisiaus širdį, M režimu vizualizuojami prieširdžių ir skilvelių susitraukimai. Pulsinės doplerometrijos metu registruojama pulsinė banga viršutinėje tuščiojoje venoje ir aortoje, arba plaučių venose ir plaučių arterijoje. Plaučių venų arba viršutinės tuščiosios venos pulsacija atspindi prieširdžių susitraukimus, o plaučių arterijos arba aortos - skilvelių susitraukimus.
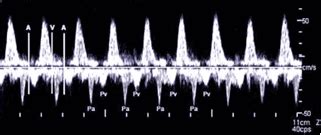
Naujagimio paroksizminės tachikardijos diagnostika
Naujagimio SPT diagnozei patvirtinti svarbiausi tyrimai yra momentinė elektrokardiograma (EKG) ir 24 valandų širdies susitraukimų dažnio (ŠSD) stebėjimas monitoriuje arba 24 valandų EKG. EKG turi būti pastebimi šie SPT požymiai: ŠSD >220 k./min., siauri QRS kompleksai, reguliari širdies veikla, P danteliai gali būti įvairūs (prieš QRS kompleksą ar po jo) arba nepastebimi dėl greito ritmo.
Holterio monitoravimas vaikams
Labiausiai vaikų kardiologus baugina nepaaiškinami vaikų alpimai, nes įprasta kardiograma jo nerodo, o užfiksuoti kardiogramą alpimo metu neįmanoma. Respublikinės Šiaulių ligoninės Vaikų konsultacijų skyriaus kardiologų kabinetui nupirkti du Holterio prietaisai - širdies veiklos stebėjimo aparatai bei kompiuteris su programine įranga, reikalingas duomenų analizei. Pasak gydytojos vaikų kardiologės Almos Tallat-Kelpšienės, tai puiki galimybė efektyviau diagnozuoti širdies ritmo sutrikimus ir užtikrinti dar kokybiškesnę vaikų kardiologinę priežiūrą. „Šis tyrimas labai svarbus širdies ritmo ir laidumo sutrikimams diagnozuoti. Ypatingai šis tyrimas svarbus alpstantiems vaikams. Vaikams šis sutrikimas gali būti nustatomas tik alpimo metu, nes paprasta elektrokardiograma nieko nerodo.“
Gydytoja A. Tallat-Kelpšienė prisimena situaciją, kai į kabinetą atėjo berniukas, neseniai susižalojęs galvą alpdamas. Jam nualpus užfiksuota 15 sekundžių pauzė, o „esant 6 sekundžių pauzei jau implantuojamas stimuliatorius“. Nuspręsta atlikti širdies stebėjimo procedūrą. Kitai pacientei alpimai prasidėjo šešiolikos metų. Mergaitė alpdavo fizinio krūvio metu labai padažnėjus širdies veiklai, bet, kol atvykdavo į gydymo įstaigą, ritmas būdavo atsikūręs ir elektrokardiograma normali. Dažniausiai panašiom aplinkybėm vaikams būna paroksizminė tachikardija, kuri sėkmingai gydoma abliacija. Pirmiausia jai buvo įtarta epilepsija, o, atlikus reikiamus tyrimus, paaiškėjo, kad vaikui - katecholaminerginis prieširdžių virpėjimas.
Pasak gydytojos, alpimo priežastys gali būti įvairios - vieniems mažakraujystė, žemas kraujospūdis, neurologinės ligos, kitiems - širdies sustojimas ar paroksizminės tachikardijos. Tad norint išsiaiškinti alpimo priežastį ir atliekamas Holterio monitoravimas. Gydytojos teigimu, naująjį Holterio aparatą vaikui galima uždėti savaitei. Tai ypač svarbu, kai vaikas alpsta kartą per savaitę. Tačiau būna, kad alpimai kartojasi vieną kartą per mėnesį ar kartą per pusmetį. Tokiu atveju dar sudėtingiau užfiksuoti kardiogramą alpimo metu. Dabar, kai Respublikinės Šiaulių ligoninės vaikų ligų klinikos Konsultacijų skyriuje dirbantys vaikų kardiologai gali naudotis dviem Holterio aparatais bei programine įranga duomenų analizei, pacientui, kuriam reikalingas Holterio monitoravimas, nebereikia laukti eilės. Tyrimo Holteriu prireikia, kai vaikas skundžiasi galvos svaigimu, skausmais širdies plote, labai dažnu širdies plakimu, alpimu. Šių simptomų priežastis gali būti ir sinusinio mazgo silpnumo sindromas ar atrioventrikulinė blokada bei paroksizminės tachikardijos. Pasak vaikų kardiologės Almos Tallat-Kelpšienės, Holterio monitoravimas ir yra širdies stebėjimo procedūra širdies ritmo sutrikimams nustatyti.
Vaikų ligų klinikos pacientai bei ambulatoriškai gydomi vaikai dėl šios procedūros atvyksta į Konsultacijų skyriaus kardiologo kabinetą. Bendrosios praktikos slaugytojos Austėja Zabitytė, Aušra Koskuvienė ir Aldona Survilienė pasirengusios prireikus uždėti Holter aparatą. Anot slaugytojos A. Zabitytės, nesvarbu kokio amžiaus vaikas, visiems vienodai tam tikrose vietose ant krūtinės pritvirtinami maži elektrodai. Vaiko bei jį atlydėjusio asmens gali būti paprašyta registruoti emocijas. Pavyzdžiui, jei vaikas verkė, susipyko ar išsigando, reikia užrašyti pakitusios emocijos laiką. Taip pat slaugytoja pataria vaikui pasportuoti, ypač kai pastebėta, kad širdies veikla sutrinka fizinio krūvio metu. Naujai įsigytas aparatas taip pat turi specialų mygtuką, kurį vaikas gali paspausti, kai jaučia širdies veiklos pakitimą: stipresnį plakimą, skausmą. Naujieji prietaisai veikia iki 7 parų, tačiau kol kas tokio ilgo širdies veiklos tyrimo neprireikė. Pasibaigus Holterio monitoravimo laikui ir pacientui atvykus į kabinetą, bendrosios praktikos slaugytoja nuima pritaisą ir nuklijuoja lipdukus.
Gydymas
Paroksizminės tachikardijos gydymas gali apimti tiek medicininius, tiek nemedicininius sprendimus. Daugumai asmenų, kenčiančių nuo supraventrikulinės tachikardijos, gydymo gali nereikėti, ir supraventrikulinė tachikardija paprastai nereikalauja jokio gydymo. Tačiau, jei dažni supraventrikulinės tachikardijos epizodai negydomi, gali susilpnėti širdis ir išsivystyti širdies nepakankamumas, ypač jei sergama kitomis gretutinėmis ligomis.
Medicininiai gydymo metodai dažnai apima antiaritminius vaistus, kurie padeda reguliuoti širdies ritmą. Kai kuriais atvejais gali prireikti procedūrų, tokių kaip kateterinė abliacija, kuri pašalina abnormalias elektrines grandines širdyje. Kardioversija yra procedūra, kurią atlieka gydytojas, jei vagalinis manevras nesumažina širdies ritmo. Širdies stimuliatorius yra mažas ir implantuojamas prietaisas, kuris skatina širdį normaliai plakti. Nemedicininiai gydymo būdai gali apimti gyvenimo būdo pakeitimus, tokius kaip streso valdymas, sveikesnė mityba, fizinis aktyvumas ir alkoholio bei kofeino vartojimo ribojimas. Naujausios terapijos galimybės, tokios kaip implantaciniai širdies defibriliatoriai, taip pat gali būti naudojamos sunkių atvejų gydymui.
Vaisiaus supraventrikulinės tachikardijos gydymas
Vaisiaus supraventrikulinė tachikardija (SPT) yra pavojinga vaisiui, nes gali sukelti širdies nepakankamumą, vaisiaus vandenę ir net mirtį. Siekiant išvengti galimų komplikacijų vaisiui, ši tachiaritmija pradedama gydyti dar nėštumo metu, skiriant antiaritminius medikamentus motinai. Toks gydymas yra vienintelė alternatyva iki 33 gestacinės savaitės, todėl šis metodas nuodugniai ištirtas ir aprašytas mokslinėje literatūroje kaip sėkmingai leidžiantis atkurti vaisiaus įprastinį sinusinį ritmą. Nors mokslinėje literatūroje yra išnagrinėta nemažai vaisiaus SPT sėkmingo gydymo atvejų, Lietuvoje žinomi tik keli atvejai, kai vaisiaus tachikardija gydyta skiriant vaistus motinai.
Gydymo tikslas - atkurti normalų vaisiaus širdies ritmą (nutraukti paroksizmą), sumažinti vaisiaus širdies nepakankamumą. Pradėti gydymą rekomenduojama skiriant medikamentus motinai peroraliai. Gydant svarbu visą parą stebėti vaisiaus judesius bei širdies ritmą. Gydymo taktika priklauso nuo vaisiaus būklės ir gestacinio amžiaus.
Antiaritminiai medikamentai
- Digoksinas: Pirmojo pasirinkimo medikamentas vaisiui, kuriam nėra nustatyta vandenė, yra digoksinas. Digoksino terapinis efektas pasiekiamas AV mazgo refrakterinio periodo ilginimu, sukeliančiu neigiamą chronotropinį (mažina susitraukimų dažnį) bei teigiamą inotropinį (didina miokardo susitraukimo jėgą) efektą. Digoksinas efektyvus iki 50 proc. atvejų. Motinai gali būti įvairūs nepageidaujami reiškiniai, kurių dažniausi yra virškinimo trakto sutrikimai, širdies laidumo sutrikimai, aritmijos. Nesant efekto, rekomenduojama skirti antrą antiaritminį medikamentą, skirti vaistą tiesiogiai vaisiui, arba skatinti gimdymą.
- Flekainidas: Kiti medikamentai, skirti vaisiaus tachiaritmijai gydyti, gali būti flekainidas. Flekainidas - IC klasės antiaritminis vaistas, blokuojantis greituosius natrio kanalus ir slopinantis širdies elektrinio impulso perdavimą Hiso-Purkinje skaiduloms, taip ilgindamas refrakterinį periodą. Šis medikamentas ypač efektyvus esant vaisiaus vandenei, o kai kurie autoriai šį vaistą laiko pirmojo pasirinkimo medikamentu. Po sėkmingo širdies sinusinio ritmo atkūrimo flekainidas gali būti nutrauktas tęsiant digoksino monoterapiją, atidžiai stebint vaisiaus ir motinos būklę. Flekainidas neturėtų būti skiriamas esant vaisiaus prieširdžių plazdėjimui ar motinoms, sergančioms struktūrine ar išemine širdies ligą, kardiomiopatija ar bradikardija. Pagrindiniai nepageidaujami reiškiniai yra proaritmija ir QRS praplatėjimas.
- Sotalolis: Sotalolis yra III klasės antiaritminis vaistas, pasižymintis beta adrenoreceptorius, natrio ir kalio kanalus blokuojančiu efektu, taip ilginantis veikimo potencialą ir lėtinantis elektrinio impulso sklidimo greitį miokarde. Sotalolio terapija turėtų būti pradedama nuo mažesnių dozių, palaipsniui jas didinant. Sotalolis yra pirmojo pasirinkimo medikamentas esant prieširdžių plazdėjimui, tačiau yra kontraindikuotinas esant SVT ir vaisiaus vandenei.
- Amiodaronas: Amiodaronas - III klasės antiaritminis vaistas, itin veiksmingas gydant įvairias vaisiaus tachikardijas. Jis gali būti skiriamas ir motinai, ir tiesiogiai vaisiui. Šio medikamento efektyvumas taip pat įrodytas gydant naujagimių SVT, kitiems vaistams atsparią tachikardiją, arba tachikardiją esant vaisiaus vandenei ar širdies nepakankamumui. Dėl didelės proaritmijų, hipotiroidizmo rizikos, amiodaronas yra tik antros ar trečios eilės vaistas. Nepaisant to, visi vaisiaus hipotiroidizmo atvejai, susiję su amiodarono vartojimu, buvo išgydyti po trumpos skydliaukės hormonų terapijos.
- Adenozinas: Adenozinas sėkmingai gali būti naudojamas vaisiaus SVT paroksizmui nutraukti. Preparatas yra inaktyvinamas motinos kraujotakoje, todėl turi būti leidžiamas tiesiai į virkštelės veną.
- Propranololis: Propranololis yra rečiau vartojamas antiaritminis vaistas, skirtas skilvelinėms tachikardijoms gydyti. Jis priklauso II klasės antiaritminiams vaistams, turintiems beta adrenoreceptorius blokuojantį efektą, tad turėtų būti atsargiai skiriamas motinoms, sergančioms bronchų astma. Šis vaistas dažniausiai yra vartojamas kartu su kitais antiaritminiais medikamentais.
Naujagimio supraventrikulinės tachikardijos gydymo ypatumai
Po gimimo, besitęsiant naujagimio SPT (ŠSD ≥220 k./min.), gydymas skiriamas atsižvelgiant į naujagimio hemodinaminę būklę. Paroksizminės tachikardijos metu, esant stabiliai hemodinamikai, galima atlikti N. vagus stimuliacijos mėginius. Jiems priskiriamas ledo uždėjimas naujagimiui ant odos bei vėmimo reflekso sukėlimas. Jei N. vagus stimuliacijos mėginiai negrąžina sinusinio ritmo, konversija į sinusinį ritmą pradedama pirmojo pasirinkimo antiaritminiu medikamentu - adenozinu (jis gali būti efektyvus 95 proc. atvejų). Paroksizmo metu ir po sinusinio ritmo atsikūrimo turi būti atlikta 12 derivacijų EKG. Preparato pusinės eliminacijos periodas yra 10-30 sek., todėl adenozinas ilgalaikio terapinio poveikio neturi, tachikardija gali pasikartoti po trumpo sinusinio ritmo epizodo.
Priepuolių profilaktikai rekomenduojama palaikomoji terapija digoksinu ar propranololiu. Nesant palaikomosios terapijos efekto, gydymui gali būti skiriamas flekainidas, amiodaronas. Jeigu naujagimis yra nestabilios hemodinamiškai būklės, aritmija gydoma sinchronizuota kardioversija (elektrinė iškrova sutampa su skilvelių susitraukimu). Po konversijos į sinusinį ritmą būtina įvertinti paroksizmo pasikartojimo riziką bei spręsti dėl palaikomosios terapijos medikamentais. Kai kurių šaltinių teigimu, dažnai tai yra beta adrenoreceptorių blokatoriams priklausantys medikamentai arba kiti vaistai.
Klinikinio atvejo pristatymas
Moteris, 30 metų, pirmas nėštumas. 27 nėštumo savaitę, išklausant vaisiaus širdies tonus Doplerio aparatu, pirmą kartą užfiksuotas tachikardijos iki 200-230 k./min. epizodas. Vaisiaus širdies ultragarsinio tyrimo metu M režimu nustatyta supraventrikulinė tachikardija struktūriškai normalioje širdyje. Gydytojų konsiliumo metu nutarta gydyti vaisiaus tachikardiją, skiriant motinai digoksiną, tačiau dėl motinai išsivysčiusios bradikardijos digoksinas buvo pakeistas flekainidu (50 mg ryte, 50 mg per pietus ir 100 mg vakare per os). Flekainidą nėščioji toleravo gerai, nepageidaujamų reiškinių nebuvo. Vaisiaus širdies ritmas atsikūrė per pirmąsias gydymo paras ir išliko stabilus.
36 nėštumo savaitę natūraliais gimdymo takais gimė mergaitė, gimimo svoris - 2 860 g, ūgis - 49 cm, galvos apimtis - 34 cm, pagal Apgar įvertinta 9-9 balais. Po gimimo naujagimei stebėta neritmiška širdies veikla - pavienės skilvelinės ekstrasistolės, kurių padaugėjo pirmos gyvenimo paros pabaigoje. ŠSD svyravo 130-160 k./min., KD - 40 k./min. Dėl vaisiaus periodu buvusios tachikardijos bei motinos gydymo flekainidu tęstas naujagimio gydymas flekainidu 2,5 mg/kg 2 k./p. per os. Dėl neritmiškos širdies veiklos 2 parų amžiaus naujagimė perkelta iš Akušerijos skyriaus į Naujagimių intensyviosios terapijos skyrių (NITS).
Perkėlus pirmą hospitalizacijos parą monitoriuje stebėti paroksizminės siaurų QRS kompleksų tachikardijos epizodai 1-2 k./p., atsikuriantys savaime, trunkantys 1-2 min., kurių metu ŠSD siekė 220-230 k./min., o skilvelių ir prieširdžių susitraukimų santykis - 1:1. Bendra būklė išliko stabili, kompensuota. Atliktuose kraujo tyrimuose pakitimų nenustatyta. Išliekant stabiliai būklei, naujagimė perkelta į Naujagimių skyrių, tęsiant palaikomąjį gydymą flekainidu. Skyriuje pradėjo dažnai kartotis SPT priepuoliai, kurių metu maksimalus ŠSD siekė 230-240 k./min. Daug kartų į veną leistas adenozinas, tačiau jo efektas buvo trumpalaikis. Įsotinta amiodaronu. Gydant SPT priepuoliai kartojosi, tačiau buvo trumpalaikiai, nedidelio dažnio (210-220 k./min.). Flekainidas pakeistas digoksinu. Pasiekta sinusinio ritmo kontrolė, skiriant amiodaroną ir digoksiną.
Paplitimas
Paroksizminė tachikardija dažnis svyruoja nuo 1 iki 3 atvejų 1000-čiui gyventojų. Moterys serga dažniau nei vyrai. Ligos dažnis didėja su amžiumi.
Vaisiaus paroksizminė tachikardija - tai būklė, nustatoma 0,4-0,6 proc. nėštumų, kai registruojamas padidėjęs vaisiaus širdies susitraukimų dažnis. Vaisiaus širdies susitraukimų dažnis (ŠSD) svyruoja nuo 90 k./min. 6-ą nėštumo savaitę, 160-180 k./min. 9-ą savaitę, vėl sumažėja iki 140-160 k./min. apie 16-20 nėštumo savaitę, susiformavus širdies laidžiajai sistemai, generuojančiai normalų vaisiaus širdies susitraukimų dažnį. Vaisiaus tachikardijos metu ŠSD pakyla iki 170 k./min. ir daugiau. Šį reiškinį 1930 metais pirmą kartą pastebėjo ir aprašė A. S. Hymano. Dažniausiai tachikardija yra supraventrikulinė, nustatoma 60-90 proc. kliniškai pasireiškiančių tachikardijos atvejų. Vaisiaus SPT - antra pagal dažnį po sinusinės vaisiaus tachikardija, pasitaikanti 60-90 proc. kliniškai pasireiškiančių tachikardijos atvejų.
Naujagimio SPT yra vaisiaus SPT tęsinys arba savarankiška patologija, kurios dažnis nėra tikslus, gali būti 1 iš 15-25 tūkst. naujagimių.
tags: #kudikiu #paroksizmine #tachikardija





