Vyrų nevaisingumas: kada kreiptis į gydytoją ir kokie gydymo metodai padeda įgyvendinti tėvystės svajonę
Nevaisingumas yra apibrėžiamas kaip negalėjimas pastoti per vienerių metų laikotarpį (ir/ar daugiau), kai reguliarių lytinių santykių metu nenaudojamos jokios barjerinės bei kitos kontraceptinės priemonės, kurios padėtų apsisaugoti nuo nėštumo. Jei moteris yra 35 metų ar vyresnė, šis laikotarpis sutrumpėja iki 6 mėnesių - ir tai jau galima laikyti nevaisingumu. Nevaisingumas - tai nesugebėjimas pastoti po 12 mėnesių reguliarių lytinių santykių be kontracepcijos priemonių. Ši jautri ir sudėtinga problema paveikia milijonus porų visame pasaulyje. Nevaisingumas tampa vis aktualesnė problema visame pasaulyje. JAV maždaug 6 proc. 15-44 metų sutuoktinių negali pastoti per pirmuosius metus. Nevaisingumas gali būti susijęs tiek su vyrais, tiek su moterimis, arba su abiejų partnerių sveikatos būkle.
Daugelis porų pasaulyje nuolatos bando išsigydyti nevaisingumą ir pastoti, tačiau dažnai manoma, jog dėl nepastojimo gali būti kalta tik moteris. Tačiau statistika rodo kitokį vaizdą: 40-50% atvejų poros nevaisingumą lemia vyro vaisingumo problemos, tačiau vyrai neretai vengia tirtis. Apskritai, porų nevaisingumą 40 proc. lemia moterų, 40 proc. - vyrų sveikatos sutrikimai, 10 proc. - imunologinis nesuderinamumas, o 10 proc. - priežastis lieka neaiški. Vyrų nevaisingumas - tai problema, kai turint pastovius lytinius santykius su pastovia partnere ir nenaudojant jokių apsisaugojimo priemonių nepavyksta apvaisinti moters kiaušinėlio.
Kada reikėtų kreiptis į nevaisingumo specialistą?
Jei bandote pastoti ilgiau nei 12 mėnesių (arba 6 mėnesius, jei esate vyresni nei 35 metų), rekomenduojama kreiptis į gydytoją. Jei reguliarų lytinį gyvenimą turinčiai porai, nenaudojant kontracepcijos priemonių, per metus laiko nepavyksta pastoti (ar per pusę metų, jei partnerei daugiau nei 35 metai), rekomenduojamas poros ištyrimas. Jeigu per tiek laiko pastoti nepasiseka, reikėtų kreiptis į nevaisingumo gydymo specialistą.
Kreiptis reikėtų ir esant rizikos veiksniams, tokiems kaip: partnerės amžius virš 35 metų, diagnozuoti reprodukcinių organų veiklos sutrikimai ar ligos, buvę persileidimai, kiti žinomi vaisingumo sutrikimai. Vyresnėms nei 35 metų moterims, taip pat moterims, sirgusioms lytinių organų uždegimais, besiskundžiančioms kiaušidžių veiklos sutrikimais, patyrusioms persileidimą, negimdinį nėštumą ar savanorišką nėštumo nutraukimą, taip pat tada, kai yra tam tikrų žinomų vaisingumo sutrikimų, trukdančių porai pastoti, rekomenduojama nedelsti. Pirminei konsultacijai rekomenduojama atvykti porai, kad abiejų partnerių ištyrimas būtų pradėtas vienu metu.

Vyrų nevaisingumo priežastys
Vyrų nevaisingumas gali kilti dėl įvairių veiksnių. Priežastys gali būti genetinės, hormoninės, nevaisingumą gali lemti traumos bei kiti medicininiai pakitimai. Taip pat vyrų vaisingumui didelę įtaką turi gyvenimo būdas, mityba, klimatas, psichologinė būsena.
- Genetiniai ir hormoniniai veiksniai. Hormonų lygio sutrikimai gali paveikti spermatozoidų gamybą ir kokybę.
- Traumos ir medicininės ligos. Sėklidžių traumos, varikocelė ar kitos urologinės problemos gali sukelti nevaisingumą.
- Gyvenimo būdas. Nesveika mityba, t. y. daug angliavandenių, greito maisto, mažai natūralių vitaminų, siejama su neigiamu laisvųjų radikalų poveikiu spermatozoidams.
- Temperatūros poveikis. Kūno temperatūros svyravimas yra svarbus. Fiziologiškai vyrų sėklidėse temperatūra yra keliomis laipsnio dalimis mažesnė negu bendra kūno temperatūra, todėl bet koks temperatūros pasikeitimas stipriai veikia spermatozoidų vystymąsi.
- Stresas. Stresas savo ruožtu išdarko organizme vykstančius metabolizmo procesus, paskatina ROS - reaktyviųjų deguonies dalelių gamybą sėklidėse, o tai atsiliepia spermatozoidų kokybei. Tokie spermatozoidai bus nepajėgūs apvaisinti, tiek jiems susitinkant su kiaušinėliu moters viduje, tiek išorėje, t.y.
Vyrų nevaisingumo diagnostika ir tyrimai
Tiksli diagnostika yra pagrindinis žingsnis siekiant nustatyti nevaisingumo priežastis. Poros nevaisingumo priežasčių ištyrimą rekomenduojame pradėti nuo spermogramos tyrimo. Vyrų nevaisingumo diagnostikai atliekamas sėklinio skysčio (spermos) tyrimas, ultragarsinis sėklidžių tyrimas ir kiti tyrimai.
Pirmos konsultacijos metu įprastai atliekama moters apžiūra, tyrimas ultragarsu, vyrui rekomenduojama atlikti spermogramą. Vėliau gali būti siūloma atlikti kai kuriuos kraujo tyrimus, nukreipiama pasikonsultuoti pas kitus specialistus. Išsamūs ir kompleksiniai vyro spermos tyrimai (spermograma) leidžia įvertinti svarbiausius vyro vaisingumo rodiklius - spermatozoidų kiekį, judrumą, formą ir bendrą spermos būklę. Atliekant spermos analizę, vertinama jos koncentracija, spermatozoidų judėjimas bei jų morfologija. Šį tyrimą vertina specialistas. Šiek tiek nukrypęs nuo normos ribų tyrimas nereiškia,kad vyras yra nevaisingas. Reikia paminėti, kad spermos tyrimas yra subjektyvus ir iš vieno tyrimo daryti išvadų nereikėtų. Prireikus gali būti atliekami ir išplėstiniai tyrimai, tokie kaip DNR fragmentacijos ar MAR testas. Gauti rezultatai padeda nuspręsti, ar taikytinas natūralus pastojimo būdas, ar reikalingos pagalbinio apvaisinimo procedūros. Tyrimas greitas ir neskausmingas, tačiau labai reikšmingas diagnostikos procese.
Kaip pasiruošti spermogramai?
Norint užtikrinti tikslius spermogramos rezultatus, svarbu tinkamai pasiruošti tyrimui.
| Aspektas | Rekomendacija |
|---|---|
| Ejakuliato surinkimas | Ejakuliatas (sperma) gaunamas masturbacijos būdu, surenkamas į sterilų, šiltą stiklinį ar plastmasinį indelį plačiu kaklu. |
| Higiena | Prieš masturbaciją būtina švariai apiplauti varpą. |
| Abstinencijos laikotarpis | Ejakuliatą rekomenduojama surinkti esant ne mažiau kaip 48 val. ir ne daugiau kaip septynioms dienoms po paskutinių lytinių santykių. |
Supraskite savo spermos analizės rezultatus – dr. Lora Shahine
Kaip pagerinti spermos kokybę ir gydymo būdai
Gavus tyrimų rezultatus, pirmiausia reiktų išsiaiškinti, ką tie tyrimų rezultatai rodo. Vyrų nevaisingumas gali būti gydomas įvairiai, viskas priklauso nuo indikacijų, nuo nevaisingumo priežasčių. Išskiriami trys pagrindiniai nevaisingumo gydymo būdai: medikamentinis gydymas, chirurginis gydymas bei pagalbinis apvaisinimas.
Gyvenimo būdo korekcijos spermos kokybei gerinti:
- Nustoti rūkyti, vartoti alkoholį.
- Vengti karštų vonių, pirčių, ilgai stovėti po karštu dušu.
- Stengtis vengti streso, dažniau atsipalaiduoti, užsiimti fizine veikla, sumažinti viršsvorį, jei tokio turite.
- Taip pat rekomenduojama sumažinti kavos vartojimą, daugiau vartokite vandens.
- Reguliarus seksualinis gyvenimas, t.y. lytinio akto kartojimas kelis kartus per savaitę taip pat prisideda prie spermos kokybės, tačiau per dažnas seksas taip pat nėra sveika.
Mitybos įpročiai, gerinantys spermos kokybę:
Mityboje įtraukite daugiau riebios žuvies: lašišos, sardinės, lydekos ir kt. Taip pat vartokite daugiau daržovių, vaisių, kuriuose daug vitaminų, antioksidantų bei mineralų, kurie padidina spermatozoidų kiekį. Įtraukite į mitybos racioną produktų, turinčių cinko ir folio rūgšties. Cinko daug turintys produktai: mėsa, žuvies produktai, kiaušiniai, o folio rūgšties turi lapinės daržovės, baklažanai bei pilno grūdo duona. Spermos kokybę sumažina daug kofeino turintys produktai, alkoholis, saldumynai bei saldinti gėrimai, transriebalai.
Pagalbinio apvaisinimo procedūros
Kai gyvenimo būdo korekcijos ir medikamentinis gydymas nepadeda, gali būti taikomas pagalbinis apvaisinimas.
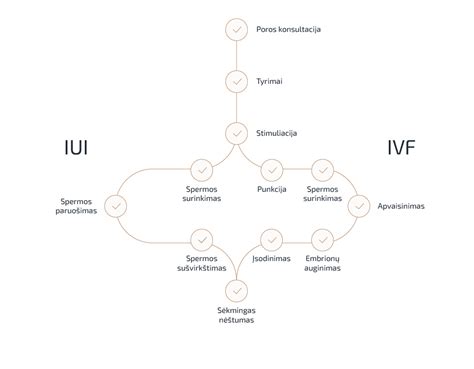
- Intrauterininė inseminacija (IUI). Tai spermos (vyro arba donorinės) surinkimas bei sušvirkštimas į moters gimdą. Tai gana dažnai rekomenduojama procedūra aptikus pakitimų vyro spermoje arba dėl moters fiziologijos pakitimų, kuomet natūraliu būdu pastoti nepavyktų. Procedūra trumpa, nereikalauja nejautros ir dažnai atliekama ambulatoriškai. Nors tai paprastesnis metodas nei apvaisinimas mėgintuvėlyje (IVF), tam tikrais atvejais jis gali būti labai veiksmingas.
- Apvaisinimas mėgintuvėlyje (IVF). Viena pažangiausių pagalbinio apvaisinimo procedūrų, kai kiaušialąstės apvaisinamos laboratorijoje, o užsimezgę embrionai perkeliami į moters gimdą. IVF dažniausiai atliekamas tada, kai pastoti natūraliai nepavyksta dėl kiaušintakių nepratekamumo, ovuliacijos sutrikimų, endometriozės ar neaiškios kilmės nevaisingumo. Ši procedūra nėra kompensuojama iš Privalomojo sveikatos draudimo fondo (PSDF) biudžeto. Poroms, išnaudojusioms du PSDF biudžeto lėšomis kompensuojamus gydymo ciklus ar moteriai esant vyresnei kaip 42 metų amžiaus, gali būti teikiamos mokamos paslaugos.
- Intracitoplazminė spermatozoido injekcija į kiaušialąstę (ICSI). ICSI - intracitoplazminė spermos injekcija. ICSI procedūros metu parenkamas stipriausias spermatozoidas ir įkeliamas į kiaušialąstę. Ji atliekama, kai spermos kokybė yra stipriai pakitusi - žema spermatozoidų koncentracija ir judrumas, netaisyklinga forma arba kai sperma išgauta chirurginiu (TESA) būdu. ICSI padidina apvaisinimo tikimybę tais atvejais, kai įprastas apvaisinimas nepavyksta.
- Fiziologiškai atrinktų spermatozoidų intracitoplazminė injekcija į kiaušialąstę (PICSI). PICSI yra ICSI procedūros atmaina, kuomet spermatozoidai atrenkami pagal gebėjimą pritraukti kiaušialąstę supančią hialurono rūgštį. Tokiu būdu parenkami brandesni, genetiškai kokybiškesni spermatozoidai. Ši procedūra dažniausiai rekomenduojama, kai ankstesnių ICSI bandymų metu embrionai arba neužsimezgė, arba buvo prastos kokybės.
- Spermatozoidų aspiracija iš sėklidžių (TESA / TESE). Kai vyro ejakuliate nėra spermatozoidų (azoospermija), jie gali būti išgaunami tiesiai iš sėklidžių. Procedūra atliekama taikant bendrinę nejautrą - plona adata per odą paimamas sėklidžių audinys ir iš jo išskiriami gyvybingi spermatozoidai. TESA dažniausiai taikoma kartu su ICSI arba PICSI. Mikroskopinė TESE - tai procedūra, kai atsargiai atidengus sėklidės dangalus, mikroskopu ieškoma spermatozoidų, kurių nėra niekur kitur. Jei šių procedūrų metu randama spermatozoidų, tuomet galima ICSI procedūra. Jei spermatozoidų nerandama, ICSI procedūra negalima.
Embrionų ir kiaušialąsčių šaldymas
„Baltijos Amerikos klinika“ buvo pirmoji Lietuvoje, įdiegusi ypač greitą embrionų ir kiaušialąsčių šaldymo metodą - vitrifikaciją. Moksliškai nėra įrodyta, kad užšaldymo-atšildymo procedūra kenkia būsimam kūdikiui. Skystame, žemos temperatūros (-196°C) azote visi biologiniai procesai tarsi sustoja laike. 2008 m., po klinikoje atliktos vitrifikacijos ir atšildytų embrionų patalpinimo gimė pirmasis „vitrifikuotas“ kūdikis Lietuvoje.
Kiaušialąsčių šaldymas (vitrifikacija) - tai galimybė moteriai išsaugoti savo vaisingumą ateičiai. Užšaldytų ir atšildytų embrionų patalpinimas (FET) - tai procedūra, kurios metu į moters gimdą patalpinamas(-i) atšildytas(-i) embrionas(-ai). Šviežiai įkeliamas embrionas to paties ciklo metu, t.y. iš karto subrendus blastocistoms. Ar geriau rinktis blastocistą (5 dienos embrioną) ar 3-čios dienos embrioną? Trečios dienos embrionas susideda iš maždaug 8 ląstelių, o 5-os dienos blastocista turi jau 100+ ląstelių ir yra labiau pažengusi savo vystymosi procese. Blastocistų perkėlimas į gimdą dažnai siejamas su didesne pastojimo tikimybe.
Jei nepastojau po IVF, ar verta bandyti vėl? Taip, verta bandyti. Iki kelių metų galima bandyti atlikti IVF? Nėra amžiaus apribojimo.
Donorystės programos
Kokiu atveju reikėtų svarstyti apie kiaušialąsčių/spermos donorystės programą? Viena dažniausiai pasitaikančių priežasčių, dėl ko tenka pasinaudoti kiaušialąsčių donorystės programa, - išsekęs kiaušidžių rezervas. Pasitaiko, jog ir jaunos moterys susiduria su anksti prasidėjusia menopauze, mažu kiaušialąsčių skaičiumi dėl skirtingų priežasčių, pvz. ligų, operacijų ir kt. Jei Jūsų AMH (antimiulerinis) hormono lygis labai žemas, tai nuodo, jog jūsų kiaušinėliai nesiformuoja ir, deja, savo pastangomis pastoti nepavyks.
Spermos donorystės atveju, lieka partnerės genetikos faktorius, kuris taip pat lemia būsimo vaiko išorinius bruožus. Kokie tyrimai atliekami spermos donorams? Rezultatus atidžiai įvertina gydytojai specialistai. Kokie tyrimai atliekami kiaušialąsčių donorėms? Atliekami infekciniai, lytiškai plintančių ligų tyrimai, klinikinis įvertinimas. Jei atsakymai neigiami, papildomai atliekamas DNR kariotipo tyrimas.
Ar galime būti garantuoti dėl rezultato po donorinės programos? Kiekvienos poros situacija yra unikali. Latvijos bei Lietuvos Respublikos pagalbinio apvaisinimo įstatymai draudžia embrionų atranką lyties atžvilgiu.

Pas kokius specialistus kreiptis?
Nevaisingumą gali diagnozuoti gydytojas akušeris - ginekologas, šeimos gydytojas ar kiti gydytojai specialistai. Moterys, kurioms nepavyksta pastoti, labai dažnai yra nukreipiamos endokrinologo konsultacijai, norint surasti nevaisingumo problemos sprendimą. Nevaisingos poros tyrimą rekomenduojama atlikti specializuotose klinikose, kuriose dirba patyrę šios srities specialistai ginekologai arba, vyro nevaisingumo atveju, urologai-andrologai. Tiriami abu partneriai.
Konsultacija su gydytoju akušeriu-ginekologu, nevaisingumo gydymo specialistu yra svarbus pirmas žingsnis planuojant nėštumą. Mūsų nevaisingumo gydymo specialistai suteiks išsamias konsultacijas, atliks reikalingus tyrimus tiksliai nevaisingumo diagnozei nustatyti ir paskirs kiekvienai porai tinkamiausius pažangius gydymo metodus, prireikus, nukreips pas kitus gydytojus specialistus. Vaisingumo klinikose konsultuoja ir procedūras atlieka vaisingumo specialistai: akušeriai-ginekologai, embriologai, andrologai-endokrinologai, urologai, gyvensenos medicinos specialistai, medicinos psichologai, akupunktūros specialistai.
Kaip išsirinkti specialistą? Nevaisingumo gydymo specialistas yra žmogus, su kuriuo drauge keliaujate per sudėtingą kelionę, kurios metu esate palaikomas, jumis rūpinamasi, atsakoma į kylančius klausimus. Vaisingumo specialistų komanda stengiasi kiekvienam pacientui suteikti ne tik medicininę pagalbą, bet ir emocinį palaikymą, dėmesį bei supratimą lydint juos vaisingumo kelionėje. Psichologinė pagalba yra svarbi kompleksinio nevaisingumo gydymo dalis. Mokslinių tyrimų duomenimis, dėl patiriamų emocinių išgyvenimų apie 23 proc. pacientų nutraukia gydymą pirminiuose gydymo etapuose, o dar trečdalis pacientų vėlesniuose gydymo etapuose.
Lietuvoje yra keletas specializuotų klinikų, teikiančių aukščiausios kokybės paslaugas. Pavyzdžiui, „Vaisingumo klinika” (šiuo metu Medicija) pradėjo savo veiklą 2000 metų liepos mėnesį Vilniuje. Lietuvos sveikatos mokslų universiteto Kauno klinikų Reprodukcinės medicinos centre (RMC) gydytojai akušeriai ginekologai konsultuoja poras, turinčias vaisingumo sutrikimų. „Northway“ vaisingumo centrai didžiuojasi turėdama didžiausią Lietuvoje patyrusių nevaisingumo gydymo ekspertų komandą. Antrą dešimtmetį skaičiuojantys „Northway“ vaisingumo centrai - didžiausias vaisingumo centrų tinklas Baltijos šalyse. Vaisingumo centras „Northway“ didžiuojasi turėdamas gausią aukštos kvalifikacijos gydytojų specialistų komandą Lietuvoje. „Northway“ vaisingumo centrai yra įsikūrę visuose didžiuosiuose Lietuvos miestuose: Vilniuje, Kaune bei Klaipėdoje. Viskas visada labai tvarkinga, gydytojai atsako į klausimus ir rūpinasi gydymo eiga. Maloni atmosfera tik atėjus į kliniką, personalas paslaugus, malonus.

Finansiniai ir teisiniai aspektai
Pagalbinio apvaisinimo procedūros Lietuvoje yra reglamentuojamos Lietuvos Respublikos sveikatos apsaugos ministro 2016 m. gruodžio 20 d. įsakymu Nr. Kai kurios nevaisingumo gydymo paslaugos yra kompensuojamos Privalomojo sveikatos draudimo fondo (PSDF) lėšomis.





