Žmogaus kraujo grupę lemia ant eritrocitų (raudonųjų kraujo kūnelių) esantys A ir B antigenai. Šalia jų, kraujyje gali būti arba nebūti rezus (Rh) faktoriaus. Rezus neigiamų žmonių dažnis priklauso nuo rasės: tarp baltaodžių neigiamą kraujo grupę turi apie 15 proc. žmonių, tarp aziejiečių ir Amerikos indėnų - apie 1-2 proc., afroamerikiečių - 7-8 proc. Šis faktorius tampa itin svarbus nėštumo metu, ypač kai būsimosios motinos ir kūdikio tėvo Rh faktoriai nesutampa.
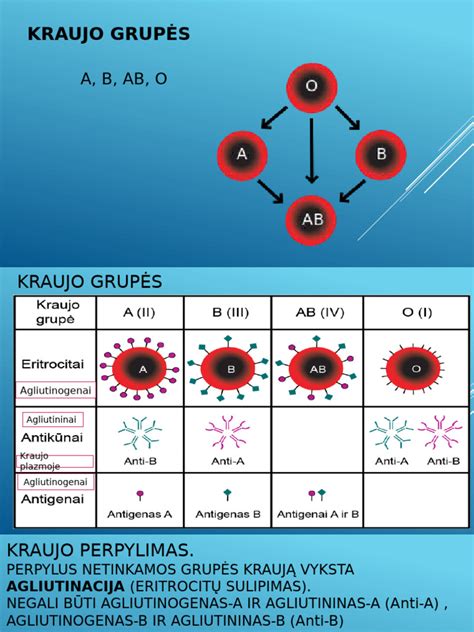
Rh konflikto esmė ir jo pasekmės
Serologinio konflikto rizika yra tik tuo atveju, kai mama turi rezus neigiamą faktorių (Rh-), o tėtis - rezus teigiamą (Rh+). Tokiu atveju, yra 50% tikimybė, kad vaikas paveldės teigiamą rezus faktorių (Rh+). Pastojimui nei kraujo grupė, nei Rh jokios įtakos neturi. Pirmajam nėštumui taip pat jokio pavojaus dažniausiai nėra. Problemų kiltų, jei Rh- moteris gimdytų Rh+ kūdikį, ir gimdymo metu į motinos kraują patektų vaisiaus eritrocitų. Tuomet sekančių nėštumų metu galėtų išsivystyti Rh konfliktas.
Kaip vystosi Rh konfliktas?
Nėštumo metu, ypač gimdant, vaisiaus eritrocitai gali patekti į motinos kraujotaką. Esant tam tikriems veiksniams - persileidimui, nėštumo nutraukimui (abortui), kraujavimui nėštumo metu, negimdyniam nėštumui, pilvo traumoms ar procedūroms nėštumo arba gimdymo metu - į motinos kraujotaką patenka rezus teigiamo vaisiaus eritrocitų. Kadangi moters organizme nėra D antigenų, imuninė sistema tuos eritrocitus atpažįsta kaip svetimkūnius, kaip bakterijas ar virusus, ir ima kurti imuninį atsaką, kad juos nugalėtų. Motinos organizmas prieš vaiko eritrocitus kovojančius antikūnus ima gaminti tik tuomet, kai į motinos kraują patenka kūdikio kraujo ląstelės su teigiamu rezus (Rh+). Tai paprastai nutinka vykstant gimdymui arba po jo, dažniausiai, kuomet atsiskiria placenta. Nėščiosios imuninei sistemai naikinant vaisiaus eritrocitus vystosi anemija (mažakraujystė).

Rh konflikto pasekmės vaisiui
Dažniausiai pirmojo nėštumo metu tas konfliktas didelių problemų nesukelia, tačiau susiformuoja „imunitetas“ rezus D faktoriui ir pasigamina specialūs antikūnai prieš rezus D faktorių. Šie antikūnai yra labai smulkūs ir praeina pro placentą į vaisiaus kraujotaką, todėl jei vėlesnių nėštumų metu moteris nešioja rezus D teigiamą vaisių, mamos imuninė sistema ima naikinti vaisiaus eritrocitus, išsivysto vaisiaus mažakraujystė, atsiranda pakitimų visame organizme - pakenkiami vidaus organai, organizme ima kauptis skysčiai, sutrinka širdies veikla, pažeidžiamos vaisiaus smegenys. Kuo anksčiau prasideda pažeidimas, tuo blogesnė išeitis, vaisius gali žūti. Kai vaikelio organizmas stipriai apnuodytas, vaisiui gali prireikti kraujo perpylimo. Hemolizinės ligos simptomai ne visada akivaizdūs, ypač jei liga nėra sunkios formos:
- Anemija: Po gimimo anemiją gali išduoti labai tankus kūdikio kvėpavimas, išblyškusi oda, prastas apetitas.
- Gelta: Yrant eritrocitams vaisiaus organizme kaupiasi šalutinis jų irimo produktas - pigmentas bilirubinas. Prasideda hemolizinė gelta, kuri ypač sustiprėja gimus naujagimiui.
- Vandenė: Dėl anemijos gali kilti vaisiaus hipoksija (deguonies stoka), gali būti pažeisti vaisiaus vidaus organai. Gimęs naujagimis kenčia nuo kvėpavimo ir širdies veiklos nepakankamumo, edemos (skysčių susikaupimo audiniuose), berniukams pasireiškia kapšelio vandenė. Labai sunkiais atvejais nustatomas ascitas (skysčių susikaupimas pilvaplėvės ertmėje), hidroperikardas (skysčių susikaupimas širdyje).
Anti-D imunoglobulino vaidmuo ir sudėtis
Daugiau nei prieš du dešimtmečius buvo išrastas vaistas, vadinamas anti-D imunoglobulinu. Šis vaistinis preparatas - Rhesonativ 625 TV/ml injekcinis tirpalas - yra skirtas Rh(D) imunizacijos profilaktikai moterims, kurių Rh(D) yra neigiamas, ir asmenų, kurių Rh(D) yra neigiamas, gydymui po nesuderinamo Rh(D) teigiamo kraujo ar kitų vaistinių preparatų, kuriuose yra eritrocitų, perpylimo. Pasyvi imunizacija anti-D imunoglobulinu padeda išvengti imunizacijos Rh(D) daugiau kaip 99% atvejų, jei pakankama anti-D imunoglobulino dozė yra paskiriama pakankamai greitai po to, kai į kraujotaką pateko vaisiaus eritrocitų, kurių Rh(D) yra teigiamas.
Vaistinio preparato sudėtis ir farmacinė forma
Rhesonativ sudėtyje yra žmogaus anti-D imunoglobulinas. 1 ml tirpalo yra 625 TV (125 mikrogramai) žmogaus anti-D imunoglobulino ir 165 mg žmogaus baltymo. Imunoglobulino G yra ne mažiau kaip 95 %, o IgA yra ne daugiau kaip 0,05 % bendro baltymo kiekio. Tirpalo spalva gali būti įvairi, nuo bespalvio tirpalo iki blyškiai gelsvos ar šviesiai rudos spalvos.
Profilaktika ir gydymas
Dozavimas nustatomas atsižvelgiant į tai, kiek į kraujotaką pateko eritrocitų, kurių Rh(D) yra teigiamas, ir į tai, kad norint neutralizuoti 0,5 ml eritrocitų, kurių Rh(D) yra teigiamas, ar 1 ml kraujo, kurio Rh(D) yra teigiamas, reikia maždaug 10 mikrogramų (50 TV) anti-D imunoglobulino.
Antenatalinė profilaktika
Kai moteris pastoja, pirmame apsilankyme pas ginekologą jai nustatoma kraujo grupė ir Rh faktorius. Jei moters Rh yra neigiamas, tiriami antikūnai, o tyrimas kartojamas 20 ir 27 nėštumo savaitėmis. Jei antikūnų nerandama, imunoprofilaktika vykdoma įprastiniu režimu. Vaisiaus eritrocitų patekimo į moters organizmą tikimybė didėja kartu su nėštumu, todėl trečiame trimestre bet kokiu atveju suleidžiama anti-D imunoglobulino profilaktiškai visoms rezus D neigiamos grupės nėščiosioms. Pagal bendrąsias rekomendacijas, šiuo metu vartojamos dozės svyruoja nuo 50 iki 330 mikrogramų ar nuo 250 iki 1650 TV.
Planinė antenatalinė profilaktika: Vienkartinė dozė (pvz., 250 g ar 1250 TV) 28 - 30 nėštumo savaitę arba dvi dozės 28 ir 34 savaitę.
Antenatalinė profilaktika po nėštumo komplikacijų pasireiškimo: Vienkartinė dozė (pvz., 125 g ar 625 TV prieš 12 nėštumo savaitę, arba 250 g ar 1250 TV po 12 nėštumo savaitės) turi būti paskirta kuo greičiau per 72 valandas ir, esant reikalui, likusį nėštumo laiką kartotinai skiriama kas 6 - 12 savaičių. Po amniocentezės ir choriono biopsijos reikia skirti vienkartinę dozę (pvz., 250 g ar 1250 TV). Taip pat po savaiminio persileidimo, nėštumo nutraukimo (aborto), mikroadsorbcijos, nesivystančio nėštumo, negimdinio nėštumo, kraujo perpylimo vaisiui gimdoje.
Postnatalinė profilaktika
Po gimdymo naujagimiui nustatoma kraujo grupė ir Rh faktorius. Jei naujagimis gimsta su rezus D teigiama kraujo grupe, moteriai suleidžiamas imunoglobulinas. Vaistinis preparatas skiriamas motinai kuo greičiau per 72 valandas po kūdikio, kurio Rh (D, Dsilpnas, Ddalinis) yra teigiamas, gimimo. Jei praėjo daugiau nei 72 valandos, vaistinio preparato negalima neskirti ir jį reikia sušvirkšti kuo greičiau. Dozę po gimdymo reikia skirti net ir tuo atveju, jei buvo skirta antenatalinė profilaktika ir, jei motinos serume nustatomas liekamasis aktyvumas, pasireiškęs po antenatalinės profilaktikos. Pagal bendrąsias rekomendacijas, šiuo metu vartojamos dozės svyruoja nuo 100 iki 300 mikrogramų ar nuo 500 iki 1500 TV. Standartinė dozė: 1250 TV (250 g).
Jeigu įtariamas gausus vaisiaus ir motinos kraujavimas (>4 ml (0,7%-0, 8% moterų)), pvz., nustatoma vaisiaus ar naujagimio anemija ar intrauterininė vaisiaus mirtis, kraujavimo intensyvumą reikia nustatyti tinkamu metodu, pvz., Kleihauer-Betke rūgščių išplovimo testu vaisiaus HbF nustatyti ar tėkmės citometrija, kurią naudojant galima specifiškai nustatyti ląsteles, kurių Rh D teigiamas. Atitinkamai, reikia papildomai skirti po dozę anti-D imunoglobulino (10 mikrogramų ar 50 TV) 0,5 ml vaisiaus eritrocitų.
2 dalis. Anti-D imunoglobulino klaidos ir imunizacija nėštumo metu: įžvalgos iš SHOT tyrimo
Dozavimas ir vartojimo metodas
Imunoglobulinas leidžiamas į raumenis. Jeigu reikia didelės dozės (>2 ml vaikams ar > 5 ml suaugusiesiems), rekomenduojama ją padalyti ir švirkšti į skirtingas vietas. Jei leisti į raumenis negalima (esant kraujavimo sutrikimams) ir jei nėra į veną leidžiamo vaistinio preparato, injekciją galima atlikti po oda. Atlikus injekciją dūrio vietoje reikia uždėti spaudžiamąjį tvarstį.
Gydymas po nesuderinamų eritrocitų perpylimo
Rekomenduojama dozė yra 20 mikrogramų (100 TV) anti-D imunoglobulino 2 ml perpilto kraujo, kurio Rh(D) yra teigiamas, ar 1 ml eritrocitų masės. Tinkama dozė turi būti parinkta pasitarus su gydytoju transfuziologu. Kontrolinius tyrimus dėl Rh D teigiamų eritrocitų reikia atlikti kas 48 valandas ir anti-D skirti tol, kol visos Rh D teigiamos eritrocitų ląstelės išnyks iš kraujotakos. Didžiausios 3000 mikrogramų (15000 TV) dozės pakanka tais atvejais, kai perpilama daugiau kraujo, nepriklausomai nuo to, ar transfuzijos metu perpilta daugiau nei 300 ml eritrocitų, kurių Rh(D) teigiamas. Rekomenduojama skirti alternatyvų vaistinį preparatą į veną, kadangi tuo atveju iš karto susidarys reikiama koncentracija plazmoje. Jei nėra į veną skiriamo vaistinio preparato, septynias dienas į raumenis reikia švirkšti didesnę dozę.
Galimi nepageidaujami poveikiai ir atsargumo priemonės
Kontraindikacijos ir specialūs įspėjimai
Anti-D imunoglobulinas kontraindikuotinas esant padidėjusiam jautrumui veikliajai arba bet kuriai pagalbinei medžiagai. Ypač svarbu įsitikinti, kad Rhesonativ nešvirkščiamas į kraujagyslę, nes yra šoko pavojus. Injekcija atliekama į raumenis ir, prieš sušvirkščiant vaistinį preparatą, reikia atsargiai patraukti švirkšto stūmoklį atgal, kad įsitikintumėte, jog adata nepataikė į kraujagyslę. Po gimdymo vaistinio preparato skiriama motinai, naujagimiui jo skirti negalima. Šis vaistinis preparatas netinka asmenims, kurių Rh(D) yra teigiamas, ir kurie jau imunizuoti Rh(D) antigenui. Po vaistinio preparato vartojimo pacientą stebėti mažiausiai 20 minučių, o jei jo netyčia buvo sušvirkšta į veną, mažiausiai 1 valandą.
Retai žmogaus anti-D imunoglobulinas gali sukelti kraujospūdžio kritimą ir anafilaksinę reakciją net tiems pacientams, kurie gerai toleravo ankstesnį gydymą žmogaus imunoglobulinu. Jei įtariama alerginė ar anafilaksinio tipo reakcija, injekciją reikia nedelsiant nutraukti. Pasireiškus šokui, reikia taikyti standartinį šoko gydymą. Rhesonativ sudėtyje yra nedaug IgA. Nors anti-D imunoglobulinu buvo sėkmingai gydyti kai kurie pacientai, turintys IgA trūkumą, tačiau asmenims, kuriems yra IgA trūkumas, po kraujo komponentų su IgA vartojimo gali padidėti IgA antikūnų formavimosi ir anafilaksinių reakcijų pavojus. Pacientus, kuriems po nesuderinamo kraujo perpylimo buvo skirtos labai didelės anti-D imunoglobulino dozės, reikia stebėti kliniškai ir tikrinti biologinius rodiklius, nes yra hemolitinės reakcijos rizika.
Nepageidaujamas poveikis
Injekcijos vietoje gali būti skausmas ir jautrumas. Šito galima išvengti didesnes vaistinio preparato dozes padalijus ir sušvirkštus į skirtingas vietas. Apie nepageidaujamo poveikio dažnį klinikinių tyrimų metu patikimų duomenų nėra. Pranešta apie šį nepageidaujamą poveikį:
- Kraujo ir limfinės sistemos sutrikimai: Hemolizinė reakcija.
- Imuninės sistemos sutrikimai: Anafilaksinis šokas, anafilaksinės/anafilaktoidinės reakcijos, padidėjęs jautrumas.
- Nervų sistemos sutrikimai: Galvos skausmas.
- Širdies sutrikimai: Tachikardija.
- Kraujagyslių sutrikimai: Hipotenzija.
- Kvėpavimo sistemos, krūtinės ląstos ir tarpuplaučio sutrikimai: Švokščiantis kvėpavimas.
- Virškinimo trakto sutrikimai: Vėmimas, pykinimas.
- Odos ir poodinio audinio sutrikimai: Odos reakcijos, eritema, niežėjimas, niežulys, dilgėlinė.
- Skeleto, raumenų ir jungiamojo audinio sutrikimai: Artralgija.
- Bendrieji sutrikimai ir vartojimo vietos pažeidimai: Karščiavimas, krūtinės skausmas, bendras negalavimas, šaltkrėtis, injekcijos vietos reakcija (pvz., patinimas, skausmas, eritema, sukietėjimas, šiluma, niežulys, bėrimas).
Sąveika su kitais vaistais ir nėštumo ypatumai
Sąveika su susilpnintų gyvų virusų vakcinomis
Aktyvią imunizaciją gyvų virusų vakcina (pvz., tymų, kiaulytės (epideminio parotito) ar raudonukės) rekomenduojama atidėti 3 mėnesiams nuo paskutinės anti-D imunoglobulino dozės, kadangi gyvų virusų vakcinos efektyvumas gali sumažėti. Jei anti-D imunoglobulino prireikia vartoti per 2-4 savaites po vakcinacijos gyvų virusų vakcina, skiepų efektyvumas gali sumažėti.
Nėštumas ir žindymas
Anti-D imunoglobulinas yra skirtas vartoti nėštumo laikotarpiu. Nėra duomenų, kad žmogaus anti-D imunoglobulinas turėtų žalingą poveikį vaisingumui. Šį vaistinį preparatą žindymo laikotarpiu vartoti galima, nes imunoglobulinai išsiskiria į motinos pieną, tačiau tyrimo metu apie su vaistu susijusias nepageidaujamas reakcijas vaikams, kuriuos pagimdė daugiau nei 450 moterų, po gimdymo gavusios standartines Rhesonativ dozes, nepranešta.
Nėštumo metu vartojamų vaistų kategorijos ir poveikis
Kai kurie vaistai gali paveikti nėštumo eigą, sukelti persileidimą, priešlaikinį gimdymą, pakenkti vaisiaus vystymuisi, todėl gali atsirasti įgimtų anomalijų, cerebrinis paralyžius arba kūdikis gali gimti negyvas. Manoma, kad dėl netinkamų vaistų vartojimo nėštumo metu įvyksta apie 1 proc. šių įvykių. Absoliučiai saugių vaistų nėra, yra tik saugesnių ir nesaugių. Spręsdami, kokius vaistus skirti (o gal visai neskirti) nėščiąjai, specialistai paprastai suskaičiuoja žalos ir naudos santykį. Nėštumo metu vartojamų vaistų pavojus susijęs su keliais veiksniais: koks preparatas parenkamas, kokia vaisto dozė ir kaip vaistas patenka į moters organizmą.
Vaistų poveikis vaisiui priklauso nuo nėštumo laikotarpio:
- Embriotoksiniai medikamentai žalingai veikia embrioną antrą trečią nėštumo savaitę. Dėl jų poveikio jis gali nustoti vystytis.
- Teratogeniniai medikamentai žalingai veikia vaisių nuo trečios iki 8-10 nėštumo savaitės ir sukelia vystymosi anomalijų. Koks tai bus pažeidimas, priklauso nuo to, kuriuo nėštumo metu buvo vartojami šie vaistai.
- Fetotoksiniai vaistai veikia jau subrendusį pilvelyje esantį vaikelį. Šis žalingas poveikis pasireiškia struktūriniais ir funkciniais mažylio vystymosi nukrypimais.
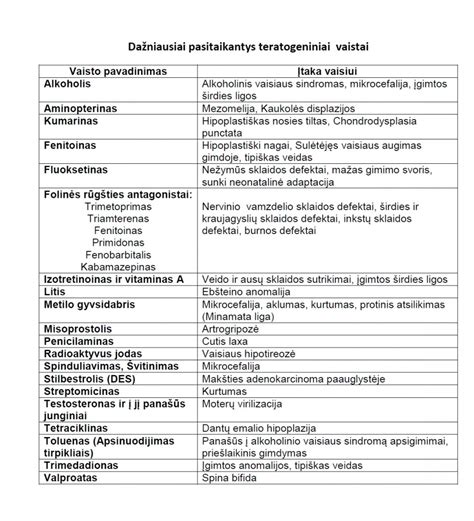
Vaistai, atsižvelgiant į jų saugumą nėštumo metu, skirstomi į kategorijas:
| Kategorija | Aprašymas |
|---|---|
| A grupė | Vaistai, kuriuos nėščiosios bei vaisingo amžiaus moterys vartojo nedideliais kiekiais ir jie nesukėlė vaikeliui įgimtų anomalijų ar kitokio neigiamo poveikio. |
| B grupė | Vaistai, kurie, atliekant tyrimus su gyvūnais, pasižymėjo teratogeniniu ir embriotoksiniu poveikiu. Metronidazolis priklauso B vaistų kategorijai. |
| C grupė | Vaistai, kurie, atliekant tyrimus su gyvūnais, pasižymėjo teratogeniniu ir embriotoksiniu poveikiu. Aminoglikozidai, gentamicinas ir amikacinas priskiriami C vaistų kategorijai. |
| D grupė | Šie vaistai sukelia arba įtariama, kad gali sukelti įgimtas vaikelio anomalijas arba negrįžtamai paveikti jo organizmą. Tobramicinas priskiriamas D kategorijai. |
| E grupė | Poveikio aprašymas nepateiktas, tačiau, greičiausiai, tai yra didelio pavojaus vaistai. |
Placenta - tai tam tikras barjeras, apsaugantis vaikelį nuo žalingo poveikio. Todėl, ar vaistai pakenks, didele dalimi priklauso nuo placentos būklės, t.y., kaip ji vykdo apsaugines funkcijas. Apsauga sumažėja, kai yra placentos nepakankamumas. Geriamieji vaistai nėštumo metu iš virškinimo sistemos lėčiau patenka į kraujotakos sistemą. Dauguma vaistų nėščiosios skrandyje dėl rūgščių ir fermentų poveikio suyra ir veikia silpnai. Vartojant vaistų rektalinių žvakučių pavidalu, veikliųjų medžiagų nesuardo virškinimo fermentai, jie patenka tiesiai į kraujotaką. Tiek į raumenis, tiek į veną leidžiami vaistai veikia itin greitai, nes veikliosios medžiagos patenka tiesiai į kraujotaką. Todėl vaisto dozės turi būti itin tikslios ir mažesnės negu geriamųjų vaistų.
Rh imunizacijos diagnostika ir valdymas
Diagnostika ir stebėjimas
Kiekvienai nėščiajai nustatoma kraujo grupė ir jos rezus faktorius. Jeigu moters, kuri turi neigiamą kraujo grupę, kraujyje jau nustatomi pasigaminę antikūnai, imunoprofilaktika tampa neefektyvi, nes vaisius turi jau padidintą mažakraujystės išsivystymo riziką. Tokiu atveju, nėštumas tampa labai didelės rizikos ir profilaktika netaikoma, o vaisius stebimas. Ši priežiūra moteriai nesukelia papildomo diskomforto, nes atliekami tik neinvaziniai tyrimai. Moteriai atliekamas ultragarsinis tyrimas, kurio metu matuojama vaisiaus kraujotaka. Jei matome, kad mažakraujystė progresuoja ir nėštumo trukmė nėra didelė (vaisius dar neišnešiotas), tuomet perpilame kraują vaisiui dar jam esant gimdoje. Kraujo perpylimai vaisiui Lietuvoje atliekami dviejuose perinataliniuose centruose (Kaune ir Vilniuje). Jei nėštumo pabaigoje atsiranda vaisiaus mažakraujystės požymiai, vaisiaus kraujo perpylimo gimdoje neatliekame.
Statistika ir kiti antigenai
1968 metais pradėjus taikyti visuotinę anti-D imunoprofilaktiką, rezus imunizacijos rizika yra sumažėjusi iki 0,2 proc. Galima sakyti, kad taikant šiuolaikines priemones laiku ir vietoje, rizika yra labai maža. Rezus imunizacija nustatoma tada, jeigu nėščiosios kraujyje nustatomi antikūnai prieš rezus D faktorių. Rezus D faktoriaus imunizacija yra pati dažniausia ir rimčiausia, tačiau egzistuoja dar apie 50 įvairių eritrocitų antigenų galinčių sukelti nėščiosios imunizaciją. Jei tėtis ir mama yra rezus neigiami, neįmanoma, kad vaisius turėtų teigiamą kraujo grupę, rizikos nėra ir profilaktika nėra būtina.
