Specializuotoje lytinės sveikatos priežiūros klinikoje „Asmeda“ konsultuojantis gydytojas Mamertas Kukčikaitis perspėja, kad planuodamos pastoti moterys ar jau besilaukiančios turėtų atlikti tyrimus dėl lytiniu keliu plintančių ligų (LPL). Statistika gąsdinanti, nes sergančios LPL neretai nepastoja, o pastojusios 1-2 moterys iš dešimties patiria savaiminį persileidimą - nėštumo nutrūkimą būtent dėl šios priežasties.
„10 procentų nėra didelis procentas, tačiau tie skaičiai tampa per daug skaudūs, kai kalbame apie mažo žmogaus - dar negimusio kūdikio - gyvybę. Persileidimas - visiška užsimezgusios gyvybės netektis, tačiau tai ne vienintelė pasekmė, kuri gali būti sukeliama laiku neaptiktos lytiniu būdu plintančios ligos“, - dėl nepakankamo rūpinimosi savimi apgailestauja gydytojas ginekologas-akušeris Mamertas Kukčikaitis.
Gydytojo įsitikinimu, susilaukti sveiko vaiko yra ne atsitiktinė sėkmė, o rimta dviejų suaugusių žmonių - būsimųjų tėvų - atsakomybė. Nėštumo planavimas - fizinis, psichologinis pasiruošimas, konsultacijos su gydytoju - būtina šios atsakomybės sudedamoji dalis.
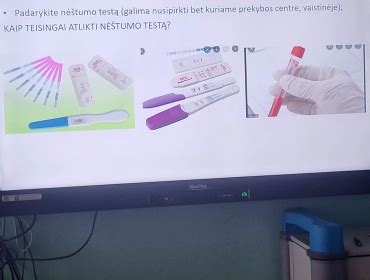
Kam būtina tirtis dėl LPL?
Anot M. Kukčikaičio, ar moteris nėra užsikrėtusi jokia lytiniu būdu plintančia liga, gali nesitikrinti tik idealiai sveika būsimoji mama. Tai yra, jei ji per pastaruosius dvejus metus nekeitė partnerio, jei yra visiškai tikra, kad partneris taip pat neturėjo kitų santykių, jeigu partneriai yra vienas kitam pirmieji ir vieninteliai. Be to, norint jaustis ramiau, besilaukiančios moters ligos istorijoje neturėtų būti besikartojančių makšties, gimdos kaklelio uždegimų, atsirandančių pienligės epizodų ir taip toliau.
„Nors esame laisva tauta, žmonės matę pasaulio, kosmopolitiški, tačiau vis dar nesugebame deramai pasirūpinti nei savo, nei savo artimųjų sveikata. Gėdijimasis, vengimas ar klaidingos žinios ypač būdingos, kuomet kalba pasisuka apie intymias problemas. Planuojant nėštumą svarbiausia priežastis apsilankyti pas gydytoją ginekologą turėtų būti siekis susilaukti sveiko vaiko ir pačiai išlikti sveikai bei gyvybingai“, - sako M. Kukčikaitis.
Lytiškai plintančių infekcijų (LPI) bendroji informacija
Lytinė sveikata yra svarbi mūsų bendros gerovės dalis, tačiau dažnai ją pamirštame arba skiriame per mažai dėmesio. Visuomenės sveikatos specialistai pažymi, kad užsikrėsti lytiškai plintančiomis infekcijomis (LPI) gali kiekvienas lytiškai aktyvus asmuo, todėl pajutus net menkiausius simptomus, būtina kreiptis į specialistus.
Užsikrėtimo būdai ir simptomai
- Lytiškai plintančiomis infekcijomis dažniausiai užsikrečiama visų rūšių lytinių santykių metu - vaginalinių, oralinių, analinių. Buitiniu keliu, ypač laikantis asmens higienos, LPI neužsikrečiama.
- Įvairioms LPI simptomai skiriasi. Bet, dažniausiai, jie atsiranda ne iš karto, o praėjus inkubaciniam periodui, kuris visoms LPI yra skirtingas. Kartais simptomai pasireiškia po savaitės, mėnesio ar pusmečio. Kartais požymių visai nebūna. Užsikrėtusios LPI moterys dažnai nejaučia jokių simptomų.
- Neįprastos išskyros iš lyties takų, pūslelės ar opos, bėrimai, niežulys - tai signalas susilaikyti nuo lytinių santykių ir nedelsiant apsilankyti pas gydytoją (dermatovenerologą, šeimos, ginekologą).

Tyrimai ir diagnozė
Dėl tyrimų rekomenduojama kreiptis į savo šeimos gydytoją, gydytoją dermatovenerologą, gydytoją ginekologą ar kitus specialistus.
Didžioji dalis lytiškai plintančių infekcijų (LPI) yra besimptomės, o pavėluotas gydymas gali sukelti rimtų sveikatos problemų - tapti uždegimo, nevaisingumo ar persileidimo priežastimi. Šiandien plačiausiai taikomas molekulinės diagnostikos PGR (polimerazės grandininės reakcijos) tyrimo metodas leidžia greitai ir tiksliai nustatyti infekciją pačioje jos pradžioje, praėjus vos kelioms dienoms nuo užsikrėtimo. Metodo esmė - viruso ar bakterijos DNR fragmentas pagausinamas kelis milijonų kartų, kad taptų aptinkamas tyrimo metodo aptikimo ribose. Kompiuterinių programų pagalba tyrimo rezultatas vizualizuojamas, interpretuojamas laboratorijos personalo ir gali būti saugomas neribotą laiką. PGR yra kokybinis tyrimo metodas, kurio atsakymas pateikiamas „RASTA“ arba „NERASTA“ tiriamo patogeno DNR. PGR tyrimas nurodo tik ar tiriamajame ėminyje patogeno DNR aptikta, bet negali įvertinti ar patogenas gyvybingas ir ar sukelia infekciją - šiuos aspektus turėtų įvertinti gydytojas remdamasis paciento anamneze.
Daugelis LPI sukeliančių mikroorganizmų sukelia labai silpną organizmo imuninį atsaką, todėl serologiniai antikūnų nustatymo metodai iš kraujo yra mažai informatyvūs. Taip pat didžioji dalis LPI sukeliančių mikroorganizmų neauga įprastose mikrobiologinėse terpėse.
Kodėl svarbu tirtis?
- Ankstyva diagnostika leidžia išvengti nemalonių simptomų.
- Neuždelsta infekcija lengviau išgydoma.
- Užkertamas kelias komplikacijų išsivystymui.
- Nustatyta ir pilnai išgydyta infekcija neplinta.
Pasiruošimas prieš tyrimą
Rekomenduojama neturėti vaginalinių lytinių santykių 24 val., neatlikti tyrimo, jei jums menstruacijos; nenaudoti vietinių medikamentų, lubrikanto ir kitų medžiagų; nenaudoti intensyvaus poveikio lytinės zonos prausiklių. Jei jums yra nustatyta infekcija, kurią gydėte anksčiau - rekomenduojama atlikti pakartotiną tyrimą praėjus ne mažiau kaip dvejoms savaitėms po paskirto gydymo.
Galimos LPL komplikacijos
Negydomos ar gydomos neefektyviai, LPL gali sukelti ilgalaikius ar net neišgydomus sveikatos pakitimus, pavyzdžiui, nevaisingumą, impotenciją ir kt. Specifinės komplikacijos, svarbios nėštumo metu, apima:
- Pilvo, gimdos dugno uždegiminė liga.
- Nevaisingumas.
- Padidėjusi persileidimo rizika.
- Didesnė rizika užsikrėsti ŽIV, hepatitais ir kitomis lytiškai plintančiomis ligomis.
- Ligos perdavimas naujagimiui gimdymo metu.

Dažniausios lytiškai plintančios ligos ir jų poveikis nėštumui
Chlamydia trachomatis
Tai obligatinė viduląstelinė bakterija, kuri savo gyvybinei veiklai naudoja šeimininko ląstelės energiją. Lietuvoje šios bakterijos paplitimas siekia 3-5 %. C. trachomatis pažeidžia cilindrinio epitelio ląsteles, kurios randamos gimdos kaklelyje, šlaplėje, tiesiosiojoje žarnoje ir akių gleivinėje. Infekcijos metu šios ląstelės yra suardomos, o susiformavusios sąaugos gali lemti nevaisingumą, negimdinį nėštumą ar sutrikusį sėklos nutekėjimą. Dažniau nevaisingumas ar savaiminiai persileidimai įvyksta sergant chlamidioze.
Pirminės infekcijos simptomai priklauso nuo lyties: moterims dažniausiai pasireiškia gimdos kaklelio uždegimu, o vyrams - šlaplės uždegimu. Reikšminga dalis užsikrėtusiųjų lieka asimptominiai - apie 50-80 % moterų ir 30-50 % vyrų nejaučia jokių simptomų.
Negydoma infekcija gali komplikuotis: moterims išsivysto mažojo dubens organų uždegimas, o vyrams - sėklidės prielipo arba prostatos lėtinis uždegimas. Be dažniausiai pasitaikančių simptomų, C. trachomatis infekcija gali pažeisti ir kitus organus. Infekcijai pasiekus akis, išsivysto konjunktyvitas, o patekus į sąnarių skystį - sąnarių uždegimas (Reiterio sindromas). Infekcija taip pat gali sukelti perihepatitą - Fitz-Hugh-Curtis sindromą, kuriam būdingos sąaugos prie kepenų kapsulės, primenančios „smuiko stygas“.
Gimdymo metu užsikrėtusi motina gali perduoti infekciją naujagimiui, kuriam gali išsivystyti konjunktyvitas arba pneumonija. Efektyvus diagnostikos ir gydymo taikymas yra būtinas siekiant užkirsti kelią komplikacijoms ir infekcijos plitimui. Chlamidiozė gydoma kelių rūšių antibiotikais: azitromicinu, doksiciklinu, eritromicinu, ofloksacinu. Kontrolinį tyrimą rekomenduojama atlikti praėjus 4-5 savaitėms po gydymo.
Chlamydia trachomatis LGV (Lymphogranuloma venerum)
Chlamydia trachomatis L1-L3 serotipai, pasižymintys tropizmu limfoidiniam audiniui, yra Lymphogranuloma venereum (LGV) sukėlėjai. Iki 2003 m. LGV buvo laikoma liga, būdinga tik besivystančių šiltų kraštų regionams. Tačiau pastaraisiais dešimtmečiais infekcijos atvejų vis dažniau nustatoma Europoje ir Šiaurės Amerikoje, ypač tarp homoseksualių vyrų.
Svarbu atskirti LGV nuo urogenitalinių ir akių gleivinių chlamidiozės, kurią sukelia C. trachomatis D-K serotipai. LGV gali pasireikšti lokaliai arba progresuoti į sistemines formas, kurios yra panašios į sifilio eigą, apimančią pirmąją ir antrąją stadijas. Po inkubacinio periodo, kuris trunka 3-12 dienų, infekcijos vietoje gali atsirasti limfmazgių padidėjimas, erozijos, pūslelės ar opos. Šie pažeidimai dažnai kliniškai primena Herpes simplex viruso infekcijos ar sifilio sukeltus darinius, todėl diferencinė diagnostika yra būtina. Europoje registruotų LGV atvejų metu dominuojantis simptomas yra lėtinis proktitas, pasireiškiantis pūslelių, opų ir uždegiminių pakitimų formavimusi. Vis dėlto dalis atvejų gali būti besimptomiai, kai užsikrėtusieji tampa infekcijos nešiotojais ir platintojais.
LGV diagnozė yra patvirtinama tik molekuliniais metodais, dažniausiai taikant polimerazės grandininę reakciją (PGR), kuri leidžia tiksliai identifikuoti patogeną. Savalaikis LGV nustatymas ir gydymas yra būtinas, siekiant užkirsti kelią infekcijos plitimui ir komplikacijoms.
Mikoplazmos
Mikoplazmos - tai smulkiausios žinomos bakterijos, priskiriamos Mollicutes klasei (lot. mollis - minkštas, cutis - oda). Šios bakterijos neturi ląstelės sienelės, todėl jų struktūra yra itin plastiška. Specifinė ląstelės membrana leidžia mikoplazmoms efektyviai prisitvirtinti prie šeimininko ląstelių, tokių kaip gleivinės epitelis ar spermatozoidai, ir išvengti šeimininko imuninės sistemos gynybinių mechanizmų.
Nors šios bakterijos dažniausiai aptinkamos kaip gleivinių patogenai, jos nepasižymi tiesioginiu epitelio ląstelių suardymu, skirtingai nei, pavyzdžiui, Chlamydia trachomatis. Iki šiol identifikuota apie 17 mikoplazmų rūšių, tačiau dažniausiai žmogaus organizme aptinkamos Ureaplasma parvum, Ureaplasma urealiticum, Mycoplasma hominis ir Mycoplasma genitalium.
Mikoplazmos dažnai pasireiškia kaip koinfekcija ir aptinkamos pacientams, sergantiems lytiniu keliu plintančiomis infekcijomis, tokiomis kaip gonorėja ar trichomonozė. Nepaisant to, jos gali būti randamos ir besimptomiuose asmenyse, o šių bakterijų klinikinė reikšmė kai kuriais atvejais lieka diskusijų objektu. Mikoplazmų gydymas yra sudėtingas, nes jos neturi ląstelės sienelės ir yra nejautrios antibiotikams, veikiantiems sienelės sintezę, tokiems kaip beta-laktaminiai preparatai. Gydymui dažniausiai taikomi vaistai, veikiantys bakterijų baltymų sintezę, tokie kaip makrolidai, tetraciklinai ar fluorochinolonai. Tačiau dėl atsparumo antibiotikams didėjimo tinkamos gydymo schemos parinkimas tampa vis sudėtingesnis.
Mycoplasma hominis
Mycoplasma hominis patogeniškumas yra panašus į Ureaplasma genties bakterijų. Šis mikroorganizmas savo gyvybinėms funkcijoms palaikyti skaido aplinkoje esančią amino rūgštį argininą, kurios skilimo metu susidaro amoniakas, šarminantis mikroaplinką. Dėl šios savybės M. hominis gali prisidėti prie gleivinių pokyčių.
Mycoplasma hominis dažnai aptinkama bakterinės vaginozės (BV) atvejais. Taip pat šis mikroorganizmas siejamas su pielonefritu (inkstų struktūrų uždegimu) ir pogimdyviniu endometritu (gimdos gleivinės uždegimu). Manoma, kad bakterija skatina uždegiminius procesus, suaktyvindama citokinų ir įvairių antikūnų gamybą.
Mycoplasma hominis ir Ureaplasma spp. priskiriamos oportunistinių infekcijų grupei. Nors jų patogeniškumas yra ribotas ir dažnai priklauso nuo aplinkybių, jos gali sukelti reikšmingų komplikacijų pacientams, turintiems rizikos veiksnių.
Mycoplasma genitalium
Tai viena iš mažiausių žinomų bakterijų ir laikoma agresyviausia iš visų mikoplazmų rūšių. Jos patogeninis poveikis yra panašus į Chlamydia trachomatis, tačiau skiriasi tam tikrais klinikiniais aspektais. Moterims M. genitalium gali sukelti mažojo dubens uždegimines ligas, gimdos kaklelio uždegimą (cervicitą) ir šlaplės uždegimą (uretritą). Vyrams ji siejama su šlaplės uždegimu (uretritu) ir prostatos uždegimu (prostatitu). Pastebėta, kad vyrams simptomai dažnai būna ryškesni nei, tarkim, C. trachomatis infekcijos atvejais.
Ši bakterija dažniausiai lemia lėtines infekcijas, tačiau ūminės fazės metu gali pasireikšti tokie simptomai kaip pūlingos ar gausios išskyros iš lytinių takų, niežėjimas, deginimas ir perštėjimas išorinių lytinių organų srityje. Kartais gali būti padidėję kirkšnies limfmazgiai, tačiau tai nėra dažnas simptomas. M. genitalium yra atspari kai kuriems antibiotikams, įprastai naudojamiems kitų lytiniu keliu plintančių infekcijų gydymui, kas apsunkina tinkamos terapijos pasirinkimą. Patogenas geba sukelti ilgalaikes komplikacijas, tokias kaip nevaisingumas ar lėtiniai dubens skausmai.
Ureaplasma spp., Ureaplasma urealyticum, Ureaplasma parvum
Ureaplazmos išsiskiria iš kitų mikoplazmų savo ureaziniu aktyvumu. Šios bakterijos energijai gauti ir gyvybinėms funkcijoms palaikyti gamina fermentą ureazę, kuris skaido šlapalą (urea) aplinkoje. Šio proceso metu išsiskiria amoniakas, kuris ne tik šarmina mikroaplinką, bet ir toksiškai veikia gleivinių ląsteles. Tokia aplinka tampa palanki kitiems mikroorganizmams, mėgstantiems šarminę terpę, todėl ureaplazmos dažnai aptinkamos kaip koinfekcijos kartu su kitomis bakterijomis. Bakterinės vaginozės (BV) atvejais ureaplazmos randamos iki 92 % atvejų.
Moterims jos dažniau aptinkamos sergant gimdos kaklelio ar mažojo dubens organų uždegimais. Šios bakterijos taip pat gali sukelti uretrinį sindromą, kuris pasireiškia dažnu ir skausmingu šlapinimusi, tačiau bakteriologinis šlapimo pasėlis paprastai būna neigiamas. Vyrams ureaplazmos dažnai aptinkamos sergant šlaplės ar prostatos uždegimais ir gali pabloginti spermos kokybę. Be to, jos siejamos su sąnarių uždegimais ir magnio-amonio fosfatinių akmenų susidarymu šlapimo pūslėje, kurie dažniau formuojasi šarminėje terpėje.
Iki 1998 m. ureaplazmos buvo laikomos viena rūšimi (U. urealyticum), tačiau vėliau jos buvo suskirstytos į dvi atskiras rūšis - U. urealyticum ir U. parvum. U. parvum yra labiausiai paplitusi rūšis (aptinkama apie 30 % žmonių), tačiau ji pasižymi mažesniu patogeniškumu nei U. urealyticum. U. parvum dažniausiai laikoma sąlyginai patogenine bakterija, o jos aptikimas turėtų būti vertinamas atsižvelgiant į klinikinius simptomus. U. urealyticum yra itin svarbu diagnozuoti moterims, planuojančioms nėštumą. Ši bakterija gali patekti į vaisiaus vandenis ir padidinti chorionamnionito, priešlaikinio gimdymo, ankstyvo vaisiaus vandenų nutekėjimo ir mažo gimimo svorio riziką. Ureaplazmos, ypač esant kitoms infekcijoms, gali apsunkinti lėtinių uždegiminių ligų eigą, todėl jų aptikimas ir gydymas yra reikšmingas tiek diagnostikai, tiek gydymo strategijų planavimui. Ne visais atvejais ligos gydomos - pavyzdžiui, nustačius tokias infekcijas kaip mikoplazmas, ureaplazmas, trichomonas ar gardnerelas, kiekvienas atvejis vertinamas individualiai, sprendžiama, ar gydyti nėštumo metu, ar apsiriboti griežtesniu nėščiosios stebėjimu, siekiant laiku pastebėti šių ligų paūmėjimą. Ligai paūmėjus, skiriamas gydymas, atsižvelgus į nėštumo trukmę, siekiant vaistais nepakenkti vaisiaus sveikatai.
Neisseria gonorrhoeae
Neisseria gonorrhoeae, dar vadinama gonokoku, yra patogeniška bakterija, sukelianti ligą gonorėją. Ši bakterija pasižymi itin agresyviomis savybėmis - ji turi daugybę specializuotų baltymų, leidžiančių prisitaikyti prie įvairių aplinkos sąlygų bei išvengti šeimininko imuninės sistemos atakų. Gonokokai yra nejudrūs, dažniausiai aptinkami išsidėstę poromis (diplokokai), o jų paviršiuje esantys plaukelio formos išaugos padeda bakterijoms prisitvirtinti prie šeimininko epitelio ląstelių. Gonorėja gali būti lokalizuota ar išplitusi.
Šiai bakterijai palankiausia dauginimosi terpė yra gleivinės, išklotos cilindriniu ar tarpiniu epiteliu, pavyzdžiui, šlaplės, gimdos kaklelio, kiaušintakių ar tiesiosios žarnos srityse. Po trumpo inkubacinio periodo (paprastai 3-5 dienos) vyrams pasireiškia ūmus šlaplės uždegimas, lydimas gausių pūlingų išskyrų. Negydoma infekcija gali komplikuotis prostatitu ar epididimitu (sėklidės prielipo uždegimu). Moterims gonorėja dažniausiai pasireiškia gimdos kaklelio uždegimu, kuris gali būti besimptomis arba lydimas išskyrų. Negydyta infekcija gali išplisti į aukštesnius lytinius organus, sukelti mažojo dubens uždegimines ligas, taip pat pažeisti šlaplę ir tiesiąją žarną. Sergantis asmuo yra itin užkrečiamas, todėl dažnai perduoda infekciją savo lytiniam partneriui. Dažniau nevaisingumas ar savaiminiai persileidimai įvyksta sergant gonorėja.
Nėščiosioms N. gonorrhoeae infekcija yra ypač pavojinga. Gimdymo metu bakterija gali būti perduota naujagimiui, sukeldama rimtas komplikacijas, tokias kaip naujagimių oftalmija (akių uždegimas), sepsis ar meningitas. Savalaikė diagnostika ir gydymas, įskaitant tinkamai parinktus antibiotikus, yra būtini siekiant užkirsti kelią gonorėjos komplikacijoms ir jos plitimui. Gonorėja gydoma antibiotikais. Gydyti reikia ir partnerį. Gonokokų atsparumo antibiotikams didėjimas kelia visuotinį rūpestį, todėl nuolatinis infekcijos valdymas ir stebėsena yra kritiškai svarbūs. Ligai diagnozuoti imamas pasėlis, šlapimo mėginys, atliekami molekuliniai tyrimai.

Gardnerella vaginalis
Gardnerella vaginalis yra maža, nejudri fakultatyvinė anaerobinė bakterija, dažniausiai aptinkama makšties mikrofloroje. Ši bakterija paprastai būna makšties mikrobiotos dalis, tačiau esant mikrofloros disbalansui, gali dominuoti ir prisidėti prie bakterinės vaginozės (BV) išsivystymo. G. vaginalis geba prisitaikyti prie aplinkos sąlygų, o jos kolonizacija dažnai siejama su pH pokyčiais makštyje - padidėjęs pH sudaro sąlygas daugintis kitoms oportunistinėms bakterijoms, kurios kartu su G. vaginalis dalyvauja uždegiminių procesų patogenezėje.
Moterims G. vaginalis kartu su kitais mikroorganizmais gali sukelti bakterinę vaginozę - būklę, kuri pasireiškia balkšvai pilkšvomis išskyromis, pasižyminčiomis nemaloniu „žuvies“ kvapu. Šis kvapas atsiranda dėl aminų, išsiskiriančių bakterijų metabolizmo metu, ir gali sustiprėti po lytinių santykių. Kartais G. vaginalis siejama su išorinių lytinių organų ir makšties uždegimu (vulvovaginitu), tačiau tai pasitaiko rečiau. Vyrai gali būti besimptomiai G. vaginalis nešiotojai, tačiau kai kuriais atvejais gali pasireikšti neryškūs simptomai.
Sifilis
Sifilį - vieną dažniausiai pasitaikančių užkrečiamųjų ligų - sukelia spiralės formos gramneigiama bakterija blyškioji spirocheta. Ji gali prasiskverbti net pro smulkiausius odos pažeidimus. Sifilis turi tris stadijas - pirminę, kurios metu ant odos (dažniausiai greta lytinių organų srities) atsiranda kelios neskausmingos opos, padidėja, sukietėja limfmazgiai, ir antrinę, prasidedančią praėjus apie 2 mėn. nuo infekcijos pradžios. Antrajai stadijai būdingi peršalimą primenantys simptomai, galimi skrandžio pažeidimai, liga gali pakenkti nervų sistemai. Antrinio sifilio simptomai gali išnykti, o po kurio laiko ir vėl pasikartoti.
Sifilis diagnozuojamas atlikus kraujo tyrimą. Liga gali būti visiškai išgydoma vartojant gydytojo skirtus antibiotikus. Negydomas sifilis gali stipriai pakenkti nervų sistemai, sergantis asmuo gali likti neįgalus, jam net gali grėsti mirtis.
Trichomonozė
Trichomonozė diagnozuojama atlikus išskyrų iš lytinių takų tepinėlį. Liga gydoma antibiotiku metronidazoliu.
Žmogaus imunodeficito virusas (ŽIV)
ŽIV - žmogaus imunodeficito virusas - naikina imuniteto ląsteles, tad juo užsikrėtęs asmuo tampa neatsparus mikroorganizmams ir imlus daugeliui infekcijų. ŽIV diagnozuoti atliekamas kraujo tyrimas, kuriame ieškoma antikūnų prieš infekciją arba gali būti taikomas tiesioginis diagnostinis metodas.
Žmogaus papilomos virusas (ŽPV)
Žmogaus papilomos virusas (ŽPV) - tai kontaktiniu lytiniu keliu plintanti infekcija, kurią sukelia virusai. Ši infekcija pavojinga laikoma dėl to, kad ji nesukelia jokių akivaizdžių simptomų ar sutrikimų. Dažniausiai ŽPV infekcija diagnozuojama pastebėjus pakitimus ant odos ar gleivinių. Neaptikus ir negydant ŽPV gali išsivystyti gimdos kaklelio ar kitos formos vėžys.
Pūslelinė (herpis)
Pūslelinė (arba kitaip herpis) yra virusinė liga, kurios metu šlapiuojančios pūslelės pažeidžia burną, lūpas ir lytinius organus. Bėrimas pūslelėmis. Pačioje pradžioje oda parausta ir ima kilti viena ar iškart kelios, skysčiu užpildytos pūslelės. Vėliau jos gali susilieti į didesnę, ištisinę pūslelę. Nemalonūs pojūčiai bėrimo vietoje. Prieš prasidedant bėrimui oda parausta, kaista, ima dilgčioti, peršti. Atsiradę bėrimai yra skausmingi, erzinantys, niežtintys, plotas aplink juos gerokai patinsta. Kiti simptomai. Atsiradus bėrimams (ypač lytinių organų srityje) gali padidėti limfmazgiai, atsirasti peršalimą primenančių simptomų: nedidelis karščiavimas, silpnumas, irzlumas, galvos ir raumenų skausmas, jautrumas šviesai. Šie simptomai ypač stiprūs, jeigu bėrimas yra ant lytinių organų ir jis pasireiškė pirmą kartą.
Pūslelinė dažniausiai nustatoma pasireiškus simptomams, t.y. gydytojui dermatovenerologui apžiūrėjus bėrimus. Pūslelinė nėra visiškai išgydoma. Siekiant išvengti pasikartojančių bėrimų reikia stiprinti imunitetą: atsikratyti žalingų įpročių, sveikai maitintis, pailsėti, vengti stresinių situacijų, tinkamai gydytis susirgus kitomis ligomis ir pan.: nors herpio virusas nėra pilnai išgydomas, tačiau, jeigu žmogaus imuninė sistema yra stipri, bėrimai pasikartoja rečiau.
Hepatitas B ir C
Hepatitas B ir C yra kepenų uždegimai, kurie gali būti ūminiai arba lėtiniai (trunkantys ilgiau nei 6 mėn.). Hepatito B viruso DNR galima nustatyti ir PGR metodu. Ligai diagnozuoti atliekamas hepatito B viruso paviršinio antigeno (HBsAg) tyrimas, taip pat HBV tyrimas. Hepatito C virusas, patekęs per kraują, pažeidžia kepenų ląsteles. Hepatitui C diagnozuoti atliekamas anti-HCV antikūnų testas, dar vadinamas atrankos testu. Ilgai negydant hepatitas C gali tapti mirtina liga. Neretai žmogus gali ja sirgti dešimtmečiais, kol galiausiai išryškėja sunkios komplikacijos, kaip, pavyzdžiui, kepenų cirozė ar vėžys.
tags: #lytiskai #plintancios #ligos #nestumo #metu