Nėščiųjų (gestacinis) diabetas: viskas, ką reikia žinoti
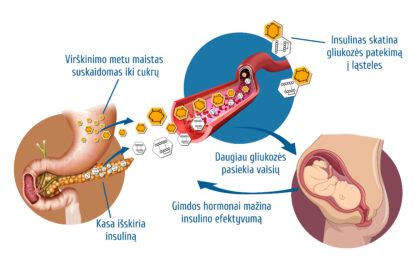
Nėščiųjų (gestacinis) diabetas - tai angliavandenių apykaitos sutrikimas, pasireiškiantis įvairaus laipsnio hiperglikemija, nustatytas nėštumo metu. Tai dažniausia endokrininė patologija, sukelianti nėštumo komplikacijų. Dėl nėštumo nulemtų metabolinių ir endokrininių pokyčių didėja moters organizmo rezistentiškumas insulinui. Placenta gamina hormonus, tokius kaip augimo hormonas, placentos laktogenas, progesteronas, dėl kurių motina tampa atspari savo pačios insulinui. Kai insulino nėra pagaminama pakankamai ir gliukozės koncentracija kraujyje išlieka padidėjusi, nėščiosioms vystosi gestacinis diabetas (GD). Tai būklė, atsirandanti dėl placentos išskiriamų hormonų, veikiančių priešingai nei insulinas. Gliukozė nebegali patekti į ląsteles ir būti panaudojama kaip energija, todėl kraujyje susidaro per didelis gliukozės kiekis.
Ši būklė gali neigiamai veikti nėštumo eigą, vaisiaus augimą bei raidą. Negydomas GD gali sukelti komplikacijų - preeklampsiją, polihidramnioną, vaisiaus makrosomiją ir vidaus organų hipertrofiją. Be to, GD yra susijęs su dažnesnėmis motinos ir naujagimio traumomis gimdant, dažniau atliekama cezario pjūvio operacija, padidėjusiu perinataliniu mirtingumu ir naujagimio patologinėmis būklėmis. NCD sergančioms moterims kyla didesnė rizika sirgti 2 tipo cukriniu diabetu, o jų vaikams didėja rizika ne tik sirgti 2 tipo cukriniu diabetu, bet ir turėti antsvorio ar būti nutukusiems. GD didina perinatalinę riziką, todėl ankstyvoji diagnostika ir tinkama nėštumo priežiūra yra labai svarbūs veiksniai mažinant nepalankių baigčių dažnį.
Diagnostika
Nėščiųjų diabeto nustatymas ir gydymas gali sumažinti naujagimių sergamumą, nėštumo ir gimdymo komplikacijų riziką. Pirmo vizito metu visoms nėščiosioms atliekamas gliukozės kiekio tyrimas veninėje plazmoje nevalgius. Nustačius glikemiją ≥ 5,1mmol/l, diagnozuojamas nėščiųjų diabetas. Jei glikemija atitinka cukrinio diabeto diagnostikos kriterijus, retais atvejais nėštumo metu patvirtinama tikrojo cukrinio diabeto diagnozė. Jei pirmojo vizito metu glikemija stebėta normos ribose, 24-28 nėštumo savaitę nėščiosioms, nepriklausomai nuo rizikos veiksnių, atliekamas trijų taškų gliukozės tolerancijos mėginys veninėje plazmoje. Jeigu yra bent vienas patologinis glikemijos rodiklis, diagnozuojamas nėščiųjų diabetas:
- Glikemija nevalgius 5,1-6,9 mmol/l;
- Glikemija 1 val. po 75g gliukozės ≥ 10,0 mmol/l;
- Glikemija 2 val. po 75g gliukozės 8,5-11,0 mmol/l.
Jei nustatoma kritinė daugiau nei 5,1 mmol/l riba arba ji atitinka gliukozės tolerancijos mėginio rezultatus ir viršija bent vieną reikšmę, tada patvirtiname nėščiųjų diabeto diagnozę. Pacientes supažindiname su tuo, kas yra diabetas ir kokios jo priežastys. Neretai nėščiosios pas gydytoją endokrinologą atvyksta jau pasiskaičiusios, išsigandę ir susidarę išankstinę nuomonę. Gydytojo endokrinologo pareiga nėščiąją nuraminti ir leisti suprasti, kad tai yra nėščiosios būklė - ne liga, kuri tęsis iki nėštumo pabaigos.
Nėščiųjų diabetą nėštumo pradžioje arba antroje nėštumo pusėje nustato gydytojai akušeriai ginekologai arba šeimos gydytojai. Jei nustatomos kritinės glikemijos reikšmės ir patvirtinama nėščiųjų diabeto diagnozė, moterys nukreipiamos gydytojui endokrinologui. Norime atkreipti dėmesį, kad testas turi būti atliktas esant įprastinei nėščiosios mitybai. Tai reiškia, kad pacientė kelias pastarąsias paras iki testo atlikimo neturėtų valgyti daugiau angliavandenių turinčio ar riebesnio maisto nei įprastai. Prieš tyrimą pacientė turėtų būti 10-12 valandų nevalgiusi ir atvykti ryte kraujo paėmimui.

Gydymas ir priežiūra
Pacientė,i nustačius glikemijos rodiklius, atitinkančius nėščiųjų diabeto diagnozę, turi būti nukreipiama gyd. endokrinologui, kurios metu aptariama nepageidaujamų išeičių rizika nėštumui, rizikos sumažinimas, savikontrolė ir jos svarba, mitybos ir gyvenimo būdo keitimo rekomendacijos. Rekomenduojama stebėti glikemijas, vertinami ketonai šlapime ar kraujyje. Pacientė nukreipiama slaugytojo-diabetologo konsultacijai, kurios metu paaiškinami mitybos korekcijos principai, išduodama savikontrolės priemonės, apmokoma glikemijų matavimo.
Mitybos rekomendacijos
35 - 50 proc. dienos energijos kiekio turėtų sudaryti angliavandeniai (rekomenduojamas kiekis ne mažiau 175 g/d.), rekomenduojama daugiau vartoti žemą glikeminį indeksą turinčius maisto produktus. Baltymai turi sudaryti 20 - 25 proc. per dieną suvartojamų kalorijų kiekio (ne mažiau kaip 60 - 80 g per dieną). Riebalai turi sudaryti 30 - 40 proc. per dieną suvartojamų kalorijų kiekio. Vengti gyvulinės kilmės riebalų ir juos keisti į augalinės kilmės riebalus. Per dieną rekomenduojama suvartoti 20 - 35 g skaidulų. Rekomenduojama subalansuota mityba, susidedanti iš neapdorotų grūdų ar krakmolo turinčių produktų, liesos mėsos, vaisių, daržovių bei pieno produktų. Rekomenduojama per dieną valgyti 3 pagrindinius patiekalus ir 2-4 užkandžius, valgyti kas 2-3 valandas. Jeigu įprastos mitybos metu gaunamas nepakankamas vitaminų ir mineralų kiekis, mitybą reikėtų papildyti maisto papildais, siekiant išvengti maisto medžiagų trūkumo nėštumo metu.

Fizinis aktyvumas
Padidėjęs atsparumas insulinui yra fiziologinis pokytis nėštumo metu. Normalaus nėštumo metu padidėjusį atsparumą insulinui kompensuoja didesnis kiekis insulino, išskiriamo kasos β ląstelių. Tai padeda palaikyti normalų gliukozės kiekį kraujyje. Nėštumo metu atsparumas insulinui didėja dėl placentos išskiriamų hormonų koncentracijos. Normalaus nėštumo metu moters organizme nėštumo metu kasos ląstelės hiperplazuoja ir patenkina didesnį insulino poreikį. Fizinis aktyvumas 30-60 minučių per dieną, 3-7 kartus per savaitę. Taip pat svorio korekcija, sveika mityba.
Insulino terapija
Gydymą insulinu Jums paskirs gydytojas endokrinologas, jei laikantis mitybos nurodymų nebus pasiektos tikslinės glikemijos. Paskyrus insuliną, iki pat gimdymo būtina reguliariai stebėti glikemiją bent 3 kartus per dieną (nevalgius ir 2 val. po valgio) bei konsultuotis su endokrinologu ir akušeriu-ginekologu. Gydymo insulinu metu, tikslinės glikemijos išlieka tos pačios. Dažniausiai nėštumo metu skiriamas ilgo veikimo insulinas vieną ar du kartus paroje (ins. detemir, ins. glargine) bei greito veikimo insulinai prieš valgius (ins. lispro, ins. aspart). Insulino dozė parenkama individualiai pagal kiekvienos moters poreikius. Insulino titravimo principai ir glikemijų korekcija reguliariai aptariama su gydytoju endokrinologu.
Insulinas yra geras vaistas tuo, kad nepraeina placentos barjero ir veikia tik motinos organizme esančią glikemiją. Tuo tarpu gliukozė yra labai lengvai pro placentą praeinanti medžiaga. Nustatyti, koks yra glikemijos lygmuo vaisiaus kraujyje, negalime, todėl apie vaisiaus glikemiją sprendžiama pagal mamos glikemijos rodiklius. Jei laiku neskiriamas insulinas, gliukozė iš mamos kraujo per placentą patenka į vaisiaus kraują ir stimuliuoja jo kasą. Kasa ima sparčiai gaminti insuliną, kuris vaisiaus organizmą veikia kaip augimo hormonas ir skatina tiek jo paties bendro svorio augimą, tiek tam tikrų organų didėjimą. Šios komplikacijos dažnai matomos ir ultragarsu. Jei visgi moteris nusprendžia insulino nesileisti ar insulinas nepaskiriamas, kai jo reikia, gresia komplikacijos. Paprastai šios komplikacijos yra susijusios su nėštumu ir gimdymu bei yra būdingos vaisiui. Dėl per didelio vaisiaus svorio gali būti apsunkintas gimdymas, dažniau atliekama cezario pjūvio operacija.
Priežiūra nėštumo metu ir po gimdymo
Nėščioji taip pat turi būti pakonsultuota tretinio lygio akušerio ginekologo 24-28 ir 32-36 nėštumo savaitėmis. Jei tikslingas dažnesnis stebėjimas ultragarsu - nurodys akušeris ginekologas. Vaisiaus ultragarsinio tyrimo metu vertinamas vaisiaus augimas, organų vystymasis, vaisiaus vandenų kiekis.
Jei numatomas vaisiaus svoris ≥4500 g - sprendžiama dėl Cezario pjūvio operacijos tikslingumo. Jei moters glikemijos koreguotos dieta, dažniausiai insulinoterapija ir glikemijos stebėsena gimdymo metu nereikalinga. Po gimdymo per 24 - 72 val. patariama nustatyti glikemiją nevalgius, įvertinti, ar nėra cukrinio diabeto (jei glikemija nevalgius > 7 mmol/l - reikalinga endokrinologo konsultacija). Dažniausiai gydymas insulinu gali būti nutraukiamas iš karto po gimdymo.
Būtina laikytis gydytojo nurodytų mitybos rekomendacijų ir po gimdymo, rekomenduojamas fizinis aktyvumas, svorio kontrolė. Gimdyvei rekomenduojama žindyti naujagimį. Po gimdymo praėjus 6 - 12 savaičių visoms moterims, kurioms buvo diagnozuotas nėščiųjų diabetas, turi būti patikslinta diagnozė atliekant standartinį 2 taškų 75 g gliukozės tolerancijos mėginį. Tyrimą skiria ir vertina šeimos gydytojas. Jei mėginio rezultatai patologiniai - endokrinologo konsultacija.
Taip pat rekomenduojama ištirti glikemiją planuojant vėlesnius nėštumus, kadangi pakartotinio gestacinio diabeto rizika yra didesnė. Daugumai moterų angliavandenių apykaitos sutrikimas po gimdymo išnyksta. Apie 40 - 60 proc. moterų per artimiausius 5 - 15 metų gali išryškėti 2 tipo cukrinis diabetas.
Gestacinis diabetas (nėštumo diabetas) | Priežastys, rizikos veiksniai, simptomai, pasekmės, gydymas
Visoms moterims, kurioms buvo diagnozuotas NCD, praėjus 6-12 savaičių po gimdymo, turi būti atliekamas 2 val. 75 g GTM diagnozei patikslinti. Šį tyrimą skiria ir vertina šeimos gydytojas. Jei GTM rezultatai viršija normos ribas, reikalinga endokrinologo konsultacija.

tags: #iii #lygio #debetas #nesciosioms





