Išsami informacija apie gimdymą ir vaisiaus būklės tyrimus
Gimdymas, komplikuotas vaisiaus patologijos, yra situacija, kai gimdymo procesas yra paveiktas tam tikrų vaisiaus vystymosi anomalijų. Ši liga tiesiogiai susijusi su motinos ir vaisiaus anatomija. Pagrindinės paveiktos sistemos apima reprodukcinę sistemą, kurią sudaro moterų lytiniai organai, ir vaisiaus organų sistemą, kuriai priklauso širdis, plaučiai, inkstai ir nervų sistema.
Gimdymas, komplikuotas vaisiaus patologijos, apima įvairių patologinių būklių, kurios gali pasireikšti vaisiui gimdymo metu, grupę. Tai gali būti genetinės ligos, struktūriniai anomalijos ar infekcijos, kurios trukdo normaliai gimdymo eigai.
Gimdymo, komplikuoto vaisiaus patologijos, priežastys gali būti įvairios. Pagrindinės priežastys apima genetinius veiksnius, kurie gali sukelti chromosomų anomalijas, teratogeninius veiksnius, tokius kaip alkoholis ar vaistai nėštumo metu, ir infekcijas, pavyzdžiui, citomegalovirusą ar toksoplazmozę.
Gimdymo, komplikuoto vaisiaus patologijos, diagnostika dažnai prasideda nuo ultragarsinio tyrimo, kuris leidžia įvertinti vaisiaus vystymąsi ir struktūrą. Be to, gali būti atliekami genetiniai tyrimai, amniocentrozė ar kraujo tyrimai, siekiant nustatyti galimas infekcijas ar kitus sutrikimus. Gydymo galimybės priklauso nuo konkrečios patologijos, su kuria susiduriama. Medicininiai sprendimai gali apimti vaistų skyrimą motinai, siekiant kontroliuoti jos sveikatos būklę, arba chirurgines intervencijas, jei tai būtina. Be to, naujagimiai, kuriems diagnozuotos patologijos, gali reikalauti intensyvios priežiūros ir specializuoto gydymo. Naujausios terapijos galimybės apima genų terapiją ir naujas medicinines technologijas, kurios gali padėti gydyti tam tikras patologijas dar prieš gimdymą.
I. Vaisiaus būklės vertinimo metodai nėštumo metu
A. Hormoninė diagnostika
Nėštumo laikotarpiu placenta ir vaisius gamina hormonus: chorioninį gonadotropiną, estrogenus, progesteroną, alfa fetoproteiną ir kt.
- Chorioninis gonadotropinas (hCG): Pagal cheminę struktūrą - glikoproteidas, kurį pradeda gaminti sincitiotrofoblasto ląstelės po apvaisinto kiaušinėlio implantacijos. Didžiausia koncentracija motinos kraujyje - apie 60-ąją nėštumo dieną. Nuo 80-osios dienos jo produkcija mažėja ir išlieka nedidelė iki nėštumo pabaigos. hCG skatina estrogenų sintezę placentoje, progesterono gamybą geltonkūnyje, hormonų steroidogenezę vaisiaus antinksčiuose, vaisiaus kiaušidžių raidą. Apie 10 proc. cirkuliuojančio hormono išsiskiria su šlapimu. Ankstyvieji nėštumo testai pagrįsti šio hormono nustatymu moters šlapime. Pirmuoju nėštumo trimestru jo kraujyje būna 40-60 mU/ml, o su šlapimu išsiskiria 3 000-40000 mU/ml. Sergant trofoblastine liga, Dauno liga hCG produkcija ryškiai padidėja.
- PAPP-A (angl. pregnancy associated plasma protein-A): Tai specifinis nėštumo glikoproteinas, kurį sintetina trofoblastas. Šis baltymas aptinkamas motinos serume nuo 28-os pastojimo dienos. Maža jo koncentracija nustatoma, kai vaisius serga Dauno liga ar kita trisomija.
Chorioninis gonadotropinas (hCG) ir su nėštumu susijęs plazmos proteinas A (PAPP-A) tiriami nuo 11-os nėštumo savaitės iki 13-os savaitės + 6 d. (dvigubas testas).
- Estrogenai: Gaminami placentoje ir vaisiaus antinksčiuose. Jie sukelia fiziologinę gimdos raumenų hipertrofiją ir hiperplaziją, minkština gimdos kaklelį, veikia jungiamąjį audinį, pieno liaukas. Estriolio koncentracija nėštumo pabaigoje - 350-1900 ng/ml. Jis išsiskiria su šlapimu.
- Progesteronas: Gaminamas placentoje. Šio hormono produkcija didėja nuo 9-osios iki 32-osios savaitės (10-100 kartų). Progesteronas svarbus kiaušinėlio implantacijai, mažina gimdos tonusą, skatina augti gimdą, vešėti pieno liaukas.
- Alfa fetoproteinas (AFP): Glikoproteinas, gaminamas trynio maišelyje, o vėliau - vaisiaus kepenyse ir virškinimo trakte. Vaisiaus kraujyje ir vandenyse jo koncentracija didėja iki 13-osios nėštumo savaitės, vėliau mažėja. Motinos kraujyje alfa fetoproteino galima aptikti nuo 10-osios nėštumo savaitės, jo koncentracija didėja iki 32-osios nėštumo savaitės. Motinos kraujyje AFP koncentracija padidėja esant vaisiaus nervinio vamzdelio, virškinimo sistemos raidos ydų, daugiavaisiam nėštumui ir kt. Dauno liga sergančio vaisiaus kepenyse AFP sintezė sulėtėja.
14-21-ąją nėštumo savaitę gali būti atliekamas trigubas („triple“) testas: nustatoma chorioninio gonadotropino, estriolio ir alfa fetoproteino koncentracija motinos kraujyje. Biocheminių nėščiosios kraujo serumo žymenų tyrimas (dvigubas ir trigubas testai) naudojamas atrinkti nėščiąsias su padidinta rizika vaisiaus nervinio vamzdelio raidos ydoms, chromosominei patologijai, ypač Dauno ligai (jautrumas - 60-75 proc.). Joms atliekami invaziniai prenatalinės diagnostikos metodai.

B. Gimdos dugno aukščio kreivė
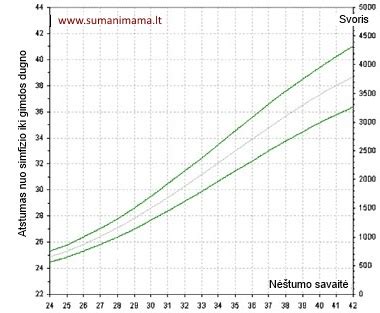
Gimdos dugnas iškyla iš mažojo dubens virš gaktinės sąvaržos ir čiuopiamas per priekinę pilvo sieną nuo 12-os nėštumo savaitės. Visoms nėščiosioms gimdos dugno aukštis matuojamas nuo 18-20 nėštumo savaitės per kiekvieną apsilankymą.
Metodika. Ant nugaros gulinčiai nėščiajai centimetrine juostele matuojamas atstumas nuo gaktinės sąvaržos viršutinio krašto vidurio iki gimdos dugno pagal vaisiaus ašį. Matuojama kas 1-4 savaites.
Klinikinė testo interpretacija. Iš gimdos dugno aukščio kreivės galima spręsti apie vaisiaus augimą gimdoje:
- kai kreivė kyla greitai, įtariamas daugiavaisis nėštumas, polihidramnionas, didelis vaisius, gimdos navikas;
- kai gimdos dugnas kyla per lėtai (nepakankamai), įtariamas sulėtėjęs vaisiaus augimas, oligohidramnionas, žuvęs vaisius;
- nustačius patologinę gimdos dugno aukščio kreivę, atliekamas ultragarsinis nėščiosios tyrimas;
- gimdos dugno aukščio kreivė gali būti įvertinta netiksliai, kai yra netaisyklinga vaisiaus padėtis gimdoje, gimdos navikai, nėščioji nutukusi.
20-ąją nėštumo savaitę gimdos dugnas yra per du pirštus žemiau bambos, 24-ąją savaitę - siekia bambą, 28-ąją - esti per du pirštus virš jos. 36-ąją nėštumo savaitę gimdos dugnas siekia kardinę krūtinkaulio ataugą. Nėštumo pabaigoje gimdos dugno aukščio ir pilvo apimties (cm) sandauga rodo numatomą vaisiaus svorį (g).
C. Vaisiaus judesiai
Nėščia moteris pajunta vaisiaus judesius 20-ąją pirmojo nėštumo savaitę, o kartotinio nėštumo - 18-ąją savaitę. Nuo 30-osios nėštumo savaitės galima aiškiai išskirti vaisiaus miego ir aktyvumo ciklus. Vaisiaus judesiai būna įvairūs: spardosi, verčiasi, sukasi, rąžosi, žagsi ir kt. Paskaičiuota, kad vaisius per vieną ciklą miega vidutiniškai apie 23 min.
Vaisiaus judesiai skaičiuojami nuo 30-osios nėštumo savaitės. Gulėdama ant šono, nėščioji skaičiuoja visus vaisiaus judesius per 30 min. 1-3 kartus per dieną. Normalu, kai jų būna 5 ir daugiau. Kai judesių mažiau, skaičiuojama iki 1 val. Jei ir tada būna mažiau kaip 5 judesiai, reikia kreiptis į akušerę ar gydytoją.
Vertinimas. Vaisiaus judesių dažnis ir jų pobūdis atspindi vaisiaus būklę gimdoje. Aktyvūs judesiai rodo gerą būklę. Judesiai būna reti, silpni ar visai išnyksta dažniausiai dėl įvairių patologinių nėščiosios ar vaisiaus būklių, vaisiaus hipoksijos.

D. Akušerinė echoskopija (Ultragarsinis tyrimas)
Akušerinė echoskopija atliekama vaisiaus ir akušerinės patologijos, vaisiaus raidos ydų diagnostikai. Nėra duomenų apie žalingą diagnostinio ultragarso poveikį vaisiui. Jam kontraindikacijų nėra. Nėščiosioms rekomenduojama atlikti 1-2 ultragarsinius tyrimus, jei nėra papildomų indikacijų. Moksliniais įrodymais pagrįstais duomenimis, ultragarsinis tyrimas antrąjį nėštumo trimestrą yra svarbus vaisiaus anomalijoms, nėštumo trukmei nustatyti, vaisiaus biometrijai atlikti. Ultragarsinio tyrimo vertė trečiuoju nėštumo trimestru yra diskutuotina. Lietuvoje ultragarsinė nėščiųjų patikra atliekama 18-20 savaitę.
Specializuotas akušerinis ultragarsinis tyrimas skirtas vaisiaus vystymosi stebėsenai, jo sveikatos būklės vertinimui ir ankstyvam galimų anomalijų nustatymui. Tyrimas atliekamas visų nėštumo trimestrų metu. Taip pat atliekamas detalus vaisiaus širdies ultragarsinis tyrimas, padedantis anksti nustatyti galimas širdies ydas ir tinkamai suplanuoti pogimdyminį gydymą.
Pirmojoje nėštumo pusėje, 16-20-ąją savaitę, nustatoma:
- nėštumo lokalizacija;
- daugiavaisis nėštumas;
- nėštumo laikas;
- nėštumo raida;
- apsigimimai;
- gimdos ir kiaušidžių navikai.
Antroje nėštumo pusėje, 32-34-ąją savaitę, nustatoma:
- vaisiaus padėtis, pirmeiga, gyvybingumas;
- vaisiaus biometrija, svoris;
- placentos lokalizacija, storis, sandara;
- vaisiaus vandenų tūris;
- apsigimimai;
- vaisiaus augimo sutrikimai;
- kraujavimas iš gimdos.
Papildomų ultragarsinių tyrimų nėštumo laikotarpiu indikacijos:
- kraujavimas iš gimdos;
- įtariamas negimdinis nėštumas;
- gimdos dydžio ir nėštumo laiko nesutapimas;
- gimdos anomalijos;
- gimdos ir kiaušidžių dariniai;
- nėštumas ir spiralė;
- daugiavaisis nėštumas;
- įtariamas žuvęs vaisius;
- įtariamas sulėtėjęs vaisiaus augimas;
- įtariama vaisiaus hipoksija;
- netaisyklinga vaisiaus padėtis;
- polihidramnionas;
- oligohidramnionas;
- Rh izoimunizacija;
- invazinės procedūros (choriono biopsija, amniocentezė, kordocentezė);
- nepalanki genetinė anamnezė.
Metodika. Ultragarsinis tyrimas atliekamas realaus laiko režimu:
- pro pilvo sieną - naudojant sektorinį ar linijinį 3,5 mHz ir didesnio dažnio daviklį;
- pro makštį - naudojant 6,5-7,5 mHz daviklius.
Pacientės paruošimas. Šlapimo pūslė turi būti pilna tiriant pro pilvo sieną - pirmąjį nėštumo trimestrą bei antrąjį ir trečiąjį trimestrus - vertinant gimdos kaklelį, įtariant placentos pirmavimą. Tiriant pro makštį, šlapimo pūslė turi būti tuščia.
Vertinimas. Echoskopija pirmuoju nėštumo trimestru:
- gemalinė pūslė (GS, angl. gestational sac): apvalios ar ovalios formos echonegatyvi struktūra; matoma nuo 4-osios nėštumo savaitės, 2 mm dydžio; sienelė 3 mm storio, ryškiai echopozityvi; didėja 1 mm per parą;
- trynio maišas: plonasienė cistinė struktūra tarp amniono ir choriono membranų; matoma nuo 4-5-osios nėštumo savaitės; dydis - 3-6 mm;
- embrionas (CRL, angl. crown-rump length): matomas nuo 5-osios nėštumo savaitės arba kai GS > 18 mm; auga 10 mm per savaitę; kai CRL > 5 mm, 6-ąją nėštumo savaitę matomas širdies plakimas (100-160 k./min.). Matuojant CRL, nėštumo laikas nustatomas 3-5 dienų tikslumu.
Būtina įvertinti gimdą, gimdos kaklelį, kiaušides. Sprando raukšlės storis vertinamas 10-14-ąją nėštumo savaitę (norma < 3 mm).
Antrasis ir trečiasis nėštumo trimestrai.
Atliekama vaisiaus biometrija:
- BPD (angl. diameter biparietalis) - tarpmomeninis matmuo;
- FO (angl. diameter frontooccipitalis) - pakaušio-kaktos matmuo;
- HC (angl. head circumference) - galvos apimtis;
- ABD (angl. diameter abdominalis) - pilvo matmuo;
- AC (angl. abdomen circumference) - pilvo apimtis;
- Fe (angl. femur) - šlaunikaulio ilgis.
Remiantis vaisiaus biometrijos duomenimis, nustatomas nėštumo laikas (tiksliausiai 18-20-ąją savaitę), apskaičiuojamas vaisiaus svoris.
Vertinama vaisiaus anatomija:
- galva - kaukolės kontūras, forma, vidurinė linija, skaidriosios pertvaros ertmė, gumburas, užpakalinė duobė;
- stuburas - sagitalinėje ir koronarinėje plokštumose;
- krūtinės ląsta;
- širdis - „keturių kamerų“ vaizdas;
- skrandžio pūslė;
- kepenys, blužnis;
- pilvo siena, virkštelės prisitvirtinimo vieta;
- inkstai;
- šlapimo pūslė;
- lyties organai;
- galūnės;
- virkštelės kraujagyslių skaičius.
Vertinama placentos lokalizacija, storis, sandara. Apskaičiuojamas vaisiaus vandenų indeksas, AFI amniotic fluid index, - vaisiaus vandenų „kišenių“, matuojamų centimetrais keturiuose nėščiosios pilvo kvadrantuose, suma (norma - 8-20 cm). Vaisiaus vandenų tūris, AFV amniotic fluid volume, - vertinamas matuojant vertikaliai giliausią vandenų „kišenę“ (norma - 2-8 cm). Taip pat vertinama gimdos ir kiaušidžių struktūra, jų dariniai. Kai yra rizikos veiksnių, matuojamas gimdos kaklelio ilgis, vidinių gimdos kaklelio žiočių išsiplėtimas.
E. Vaisiaus kardiotokograma (KTG) nėštumo metu
Vaisiaus kardiotokograma (KTG) - tai saugus ir patikimas tyrimas, skirtas įvertinti vaisiaus širdies veiklą bei gimdos susitraukimus nėštumo metu. Kardiotokograma - tai neinvazinis tyrimas, kurio metu specialūs jutikliai fiksuoja vaisiaus širdies ritmą ir gimdos susitraukimus. KTG tyrimas paprastai atliekamas nuo 32 nėštumo savaitės, tačiau esant poreikiui - ir anksčiau.
Vaisiaus kardiotokograma (KTG) atliekama ramiai gulint ar pusiau sėdint. Ant pacientės pilvo uždedami du davikliai: vienas fiksuoja širdies plakimą, kitas - gimdos susitraukimus. Vaisiaus kardiotokograma yra visiškai saugus, neinvazinis ir neskausmingas tyrimas. Specialaus pasiruošimo nereikia. Rekomenduojama prieš tyrimą suvalgyti lengvo maisto, kad vaisius būtų aktyvesnis, ir neiti į tyrimą tuščiu skrandžiu. Tyrimas padeda pastebėti galimus vaisiaus deguonies trūkumo ar širdies veiklos sutrikimo požymius.
Jei nėštumas vyksta sklandžiai, KTG dažniausiai atliekamas 1-2 kartus paskutiniais nėštumo mėnesiais. Specializuota procedūra - vaisiaus širdies tonų monitoringas, kurios metu stebima vaisiaus širdies veikla, vertinamas jo gyvybingumas ir reakcija į motinos organizmo pokyčius. Monitoringas ypač svarbus nėštumo pabaigoje.
Trumpas vaisiaus širdies ritmo stebėjimo vaizdo įrašas
Indikacijos kardiotokografijai nėštumo laikotarpiu:
- įtariama vaisiaus hipoksija;
- sulėtėjęs vaisiaus augimas;
- pernešiojimas;
- hipertenzinės nėščiųjų būklės;
- gresiantis priešlaikinis gimdymas;
- vaisiaus vandenų patologija;
- daugiavaisis nėštumas;
- diabetas;
- Rh izoimunizacija.
KTG gali būti registruojama nuo 26-28-osios savaitės, tačiau daugiausia informacijos gaunama nuo 32-osios nėštumo savaitės. Netiesioginė (išorinė) KTG registruojama ant šono gulinčiai nėščiajai, uždėjus kardiotokografo daviklius, registruojančius vaisiaus širdies ritmą ir gimdos susitraukimus. Vertinami vaisiaus širdies ritmo kitimai, susiję su gimdos susitraukimais. Jei nėra gimdos susitraukimų, tiriama 10-30 min., kol sulaukiama ne mažiau kaip 2 vaisiaus judesių. Vertinami vaisiaus širdies ritmo kitimai, susiję su vaisiaus judesiais. Tai nestresinis testas (NST).
Nestresinis testas (NST):
- Reaktyvi KTG: dvi ir daugiau akceleracijų per 20 min., amplitudė - 15 k./min., 15 sek. trukmės po vaisiaus judesių. Kartojama pagal indikacijas.
- Nereaktyvi KTG: motorinių vaisiaus judesių yra mažiau kaip 2 per 20 min., nėra akceleracijų. Kai yra nereaktyvi ar abejotina KTG, kreivės registruojamos iki 30-40 min. Atliekamas stimuliavimo testas (pvz., Hono mėginys - vaisiaus sujudinimo testas). Nesikeičiant kreivei, registruojama kartotinai po 2 val., atliekama doplerometrija, vertinamas biofizinis vaisiaus profilis. Kai yra patologinė KTG, žali vaisiaus vandenys - nėštumas užbaigiamas pagal akušerinę situaciją.

F. Amniocentezė
Amniocentezė - vandenmaišio punktavimas pro nėščiosios pilvo sieną kontroliuojant ultragarsu. Komplikacijų rizika: 0,5-1,0 proc. Procedūra gali būti atliekama ambulatoriškai.
Indikacijos:
- Rh izoimunizacija;
- vaisiaus plaučių brandumui vertinti;
- polihidramnionas;
- vaisiaus kariotipui nustatyti;
- įtariama intrauterinė infekcija;
- įtariamos vaisiaus medžiagų apykaitos ligos.
Kontraindikacijos:
- reguliari gimdymo veikla;
- infekcinės pilvo organų ligos.
Metodika. Amniocentezė atliekama nuo 14-16-osios nėštumo savaitės stacionare ar ambulatoriškai. Tiriant ultragarsu, parenkama punkcijos vieta ir 20-22 G storio bei 9-15 cm ilgio adata su mandrenu įkišama į amniono ertmę nepažeidžiant placentos ir vaisiaus. Vietinė anestezija dažniausiai netaikoma. Tirti imama 15-30 ml vaisiaus vandenų. Diagnostinė amniocentezė kartojama po 7-14 dienų atsižvelgiant į indikacijas. Kai yra polihidramnionas, atliekama gydomoji amniocentezė. Su švirkštu ištraukiama vidutiniškai 500-1000 ml vaisiaus vandenų. Procedūra gali būti kartojama kas 1-3 dienas. Rh(-) nėščiosioms po amniocentezės reikalinga specifinė priežiūra.

II. Vaisiaus būklės vertinimo metodai gimdymo metu
A. Vaisiaus širdies auskultacija
Vaisiaus širdies veikla akušeriniu stetoskopu arba rankiniu doplerio aparatu vertinama nuo 18-20 nėštumo savaitės visoms nėščiosioms.
Metodika. Moteriai gulint ant nugaros ar ant šono (kai esti v. cava sindromas), akušerinis stetoskopas glaudžiai prispaudžiamas prie nėščiosios pilvo sienelės ir klausančiojo ausies, nelaikant jo ranka. Skaičiuojamas vaisiaus širdies ritmas tarp sąrėmių, t. y. bazinis ritmas per 1 minutę. Vieta, kur geriausiai girdima širdis, pasirenkama priklausomai nuo vaisiaus padėties gimdoje. Lyginamas vaisiaus širdies ritmas su motinos a. radialis pulsu. VŠR klausant ultragarsiniu doplerio davikliu galima girdėti ir moteriai sėdint ar stovint. Auskultuojama po sąrėmio, ne trumpiau nei 60 sekundžių. Stetoskopas prispaudžiamas prie pilvo sienos ir klausančiojo ausies ir nelaikomas ranka. Geriausiai VŠR girdimas ties vaisiaus nugara.
I-ojo laikotarpio latentinės fazės metu auskultuojama kas 30-60 min., I-ojo laikotarpio aktyvios fazės metu - kas 15-30 min., II-ojo laikotarpio latentinės fazės metu - kas 15 min., II-ojo laikotarpio aktyvios fazės metu - kas 5 min.
Klinikinė interpretacija. Normalus bazinis vaisiaus širdies ritmas yra 110-115 širdies susitraukimų per minutę (spm). Išnešioto vaisiaus širdies ritmas turi būti reguliarus, 110-160 k./min.
- Tachikardija vadinamas dažnesnis nei 150 spm vaisiaus širdies ritmas, trunkantis ilgiau nei 10 minučių. Vaisiaus tachikardiją gali sukelti karščiavimas, medikamentai ir kt.
- Bradikardija - retesnis nei 110 spm vaisiaus širdies ritmas, trunkantis ilgiau nei 3 minutes. Bradikardija esti sunki, kai vaisiaus širdis susitraukinėja rečiau nei 100 spm. Tai rodo nepatenkinamą jo būklę gimdoje.
Nustačius vaisiaus tachikardiją, bradikardiją ar aritmiją, būtina užrašyti kardiotokogramą, įvertinti vaisiaus ir placentos kraujotaką ir kt.
B. Kardiotokografija (KTG) gimdymo metu
Kardiotokografija (KTG) - tai vaisiaus širdies ritmo (kardiotachograma) ir gimdos aktyvumo (tokograma) registravimas. Dabar KTG yra plačiausiai naudojamas vaisiaus būklės tyrimo būdas. Indikacijos KTG gimdymo metu: vaisiaus būklei stebėti ir vertinti. Protarpinė KTG registruojama 20 min. kas 2 val. Vertinama tik kokybiška KTG (registruojama ne trumpiau nei 20 min.).
Klinikinė interpretacija. Pagrindiniai KTG elementai:
- Bazinis dažnis - tai vyraujantis momentinis dažnis (norma - 110-150 k./min.). Tai dažniausiai pasikartojantis VŠR 10 min. laikotarpiu. Vertinamas ne trumpesnis nei 2 min. segmentas 10 min.
- Tachikardija - vaisiaus širdies ritmas dažnesnis kaip 150 k./min., ryški tachikardija - > 170 k./min. Ją sąlygoja prasidėjusi vaisiaus hipoksija, chorioamnionitas, motinos karščiavimas, vaistų (beta mimetikų) poveikis.
- Bradikardija - vaisiaus širdies ritmas mažesnis kaip 100 k./min., trunkantis ilgiau kaip 3 min. Kai ritmas < 100 k./min., gali būti vaisiaus hipoksijos požymis, ypač kai sumažėjęs variabiliškumas.
- Vaisiaus širdies ritmo variabiliškumas - tai momentinis širdies ritmo kitimas, apibūdinamas amplitude (10-25 k./min.) ir svyravimų dažniu (norma - 6-15 k./min.). Sumažėję svyravimų amplitudė ir svyravimų dažnis yra blogas prognozinis vaisiaus būklės požymis, rodantis progresuojančią hipoksiją.
- Laikinieji širdies ritmo kitimai:
- Akceleracija (padažnėjęs širdies ritmas), deceleracija (sulėtėjęs širdies ritmas). Jie atsiranda veikiant dirgikliams - vaisiaus judesiams ar gimdos susitraukimams. Jei vaisiaus širdis reaguoja į dirgiklius akceleracija, tai jo būklė gera. Užsitęsusi akceleracija trunka daugiau nei 2 min.
- Deceleracija dažniausiai yra sutrikusios virkštelės (variabili deceleracija) ar placentos (vėlyvoji deceleracija) kraujotakos ir vaisiaus hipoksijos požymis. Ankstyvoji deceleracija būna dėl vaisiaus galvutės suspaudimo sąrėmių metu. Pasibaigus sąrėmiui, širdies ritmas normalizuojasi.
Kardiotokogramos vertinimo kriterijai apima šiuos aspektus:
| KTG elementas | Aprašymas / Kriterijai |
|---|---|
| Bazinio dažnio suretėjimas | VŠR suretėjimas daugiau nei 15 k./min. ir užtrunkantis nuo 30 s iki 2 min. |
| Ankstyvoji deceleracija | Vienodos formos, prasidedanti kartu su sąrėmiu ir besibaigianti kartu su sąrėmiu, BD suretėjimas daugiau nei 15 k./min., trunkantis daugiau nei 30 s. |
| Variabilios deceleracijos | VŠR suretėjimas daugiau nei 15 k./min. |
| Grėsmingos variabilios deceleracijos | Vėlyva pradžia, lėtas atsinaujinimas, sumažėjęs variabiliškumas, tachikardija, anksčiau buvusių akceleracijų išnykimas, bifazės deceleracijos („pečiai“), VŠR suretėjimas daugiau nei 70 k./min. |
| Deceleracijų dažnumas | Jei deceleracijos pasireiškia > 50 proc. susitraukimų metu per bet kurį 20 min. (dažnos). Jei deceleracijos pasireiškia < 50 proc. susitraukimų metu per bet kurį 20 min. (reta). |
Standartizuotas KTG skaitymas ir vertinimas pateikiamas pagal numatytus kriterijus. Atlikus įvadinę kardiotokografiją, pasikeitus KTG vertinimui, keičiant gimdymo priežiūros planą dėl vaisiaus būklės, pildoma speciali forma ir ji įklijuojama į ligos istoriją.
KTG vertinimo klasifikacija:
- Normali: Galima nutraukti KTG registravimą, jei gimdyvės ir vaisiaus būklė stabili, medikamentų neskiriama ar nesikeičia jų dozės. Jei vaisiaus hipoksijos rizika maža, rekomenduojama toliau vaisiaus būklę vertinti atliekant auskultaciją.
- Abejotinai.
- Patologinė.
Jeigu KTG pokyčių atsirado skatinant gimdymo veiklą oksitocinu, reikia nutraukti gimdymo veiklos skatinimą. Esant patologiniams KTG pokyčiams, gali būti duodama kvėpuoti deguonimi pro nosines kaniules 6-10 l/min.
C. Vaisiaus galvutės kraujo pH tyrimas
Mėginys atliekamas švelniai, ne ilgiau 15 s tyrimo pro makštį metu. Atsirandanti akceleracija yra susijusi su pH, didesniu nei 7,20, vaisiaus acidozės rizika nedidelė.
Pro makštį ir gimdos kaklelio kanalą įkištas amnioskopo galas prispaudžiamas prie pirmeigės vaisiaus dalies. Oda nusausinama steriliu tamponu, dezinfekuojama spiritu ir patepama parafinu arba steriliu aliejumi. Specialiu skalpeliu oda praduriama ir susidarę kraujo lašai surenkami į heparinizuotą kapiliarą (laktatų tyrimui pakanka vieno lašo, rūgščių ir šarmų pusiausvyros tyrimui - 1 ml kraujo).

D. Virkštelės arterijos kraujo dujų analizė po gimdymo
Siekiami, kad tyrimas būtų atliekamas po kiekvieno gimdymo. Kraujas imamas kiek galima greičiau po gimdymo. Virkštelės arterija punktuojama adata, prijungta prie 1 ml ar 2 ml heparinizuoto švirkšto. Jeigu neaišku, ar punktuojama virkštelės arterija, rekomenduojama paimti du mėginius: vieną iš arterijos, kitą iš venos. Jeigu tuoj pat po gimimo mėginio paimti negalima, galima kraujo paimti vėliau (dviem spaustukais užspaudžiama 20 cm virkštelės dalis ir paliekama kambario temperatūroje, bet ne ilgiau kaip 1 val.).
Virkštelės arterijos ir veninio kraujo dujų analizės interpretacija:
- Kvėpuojamoji acidozė (sumažėjęs pH, padidėjęs pCO2, normalus BE), rodo, kad pokyčiai vyko trumpai.
- Metabolinė acidozė, kai virkštelės arterijos pH mažesnis nei 7,0 ir BE didesnis nei 12 mmol/l, rodo užsitęsusį procesą.