Stebėkime nėštumo eigą: nuo gimdos dydžio iki vaisiaus judesių
Nėštumas yra vienas svarbiausių ir jautriausių moters gyvenimo etapų, kupinas pokyčių, džiaugsmo ir rūpesčių. Norint užtikrinti sklandžią nėštumo eigą ir laiku pastebėti galimus nukrypimus, svarbu suprasti, kokie fiziologiniai procesai vyksta moters organizme ir kaip jie vertinami. Šiame straipsnyje aptarsime pagrindinius nėštumo stebėjimo metodus: gimdos dugno aukščio matavimą, hormonų diagnostiką, vaisiaus judesių vertinimą, širdies veiklos stebėseną, akušerinę echoskopiją ir kardiotokografiją.
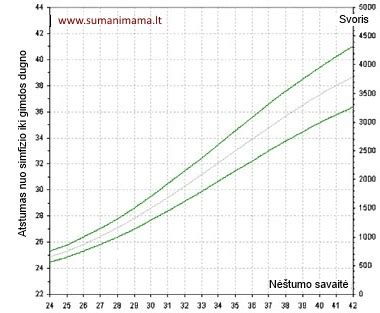
Gimdos dugno aukščio kreivė
Nuo 12-os nėštumo savaitės gimdos dugnas pradeda kilti iš mažojo dubens ir tampa čiuopiamas per priekinę pilvo sieną. Vėliau, nuo 18-20 nėštumo savaitės, gimdos dugno aukštis matuojamas reguliariai per kiekvieną apsilankymą pas gydytoją. Šis matavimas atliekamas centimetrine juostele, matuojant atstumą nuo gaktinės sąvaržos viršutinio krašto vidurio iki gimdos dugno pagal vaisiaus ašį. Matavimai kartojami kas 1-4 savaites.
Gimdos dugno aukščio kreivė gali suteikti informacijos apie vaisiaus augimą gimdoje. Jei kreivė kyla greitai, gali būti įtariamas daugiavaisis nėštumas, didelis vaisius, polihidramnionas ar gimdos navikas. Atvirkščiai, jei gimdos dugnas kyla per lėtai, tai gali signalizuoti apie sulėtėjusį vaisiaus augimą, oligohidramnioną ar net žuvusį vaisių. Nustačius patologinę kreivę, atliekamas ultragarsinis tyrimas. Tačiau svarbu atsiminti, kad šis matavimas gali būti netikslus, jei vaisius yra netaisyklingoje padėtyje, nėščioji yra nutukusi ar turi gimdos navikų.
Nėštumo savaitės ir gimdos dugno aukščio atitikmuo yra apytikslis:
- 20-ąją nėštumo savaitę gimdos dugnas yra per du pirštus žemiau bambos.
- 24-ąją savaitę - siekia bambą.
- 28-ąją savaitę - esti per du pirštus virš bambos.
- 36-ąją savaitę gimdos dugnas siekia kardinę krūtinkaulio ataugą.
Nėštumo pabaigoje gimdos dugno aukščio ir pilvo apimties sandauga gali padėti numatyti vaisiaus svorį.
Hormoninė diagnostika
Nėštumo metu placenta ir vaisius gamina įvairius hormonus, svarbius nėštumo eigai ir vaisiaus raidai. Pagrindiniai stebimi hormonai yra:
- Chorioninis gonadotropinas (hCG): pradedamas gaminti po apvaisinto kiaušinėlio implantacijos. Didžiausia koncentracija motinos kraujyje pasiekiama apie 60-ąją nėštumo dieną, vėliau palaipsniui mažėja. hCG skatina hormonų sintezę ir vaisiaus raidą. Ankstyvieji nėštumo testai pagrįsti būtent šio hormono nustatymu šlapime.
- PAPP-A (pregnancy associated plasma protein-A): specifinis nėštumo glikoproteinas, sintetinamias trofoblasto. Jo koncentracija motinos serume aptinkama nuo 28-os pastojimo dienos. Mažesnė koncentracija gali rodyti vaisiaus chromosomines anomalijas, tokias kaip Dauno liga.
- Estrogenai: gaminami placentoje ir vaisiaus antinksčiuose. Jie prisideda prie gimdos raumenų augimo, gimdos kaklelio minkštėjimo ir pieno liaukų vystymosi.
- Progesteronas: gaminamas placentoje, jo koncentracija didėja iki 32-os savaitės. Šis hormonas svarbus implantacijai, mažina gimdos tonusą ir skatina gimdos augimą.
- Alfa fetoproteinas (AFP): gaminamas trynio maišelyje ir vaisiaus kepenyse. Jo koncentracija motinos kraujyje didėja iki 32-os nėštumo savaitės. Padidėjusi koncentracija gali signalizuoti apie vaisiaus nervinio vamzdelio ar virškinimo sistemos raidos ydas, daugiavaisį nėštumą.
Nuo 11-os iki 13-os savaitės + 6 d. nėštumo atliekamas "dvigubas testas" (hCG ir PAPP-A tyrimas), o 14-21-ąją savaitę - "trigubas testas" (hCG, estriolio ir AFP koncentracijos nustatymas). Šie biocheminiai tyrimai padeda atrinkti nėščiąsias, kurioms kyla didesnė rizika vaisiaus apsigimimų ar chromosominių patologijų, ir nurodo, kurioms gali prireikti invazinių prenatalinės diagnostikos metodų.

Vaisiaus judesiai
Nėščioji pirmą kartą pajunta vaisiaus judesius maždaug 20-ąją nėštumo savaitę (arba 18-ąją savaitę, jei tai kartotinis nėštumas). Nuo 30-os savaitės galima pastebėti vaisiaus miego ir aktyvumo ciklus. Vaisiaus judesiai - tai svarbus jo būklės indikatorius.
Nuo 30-os nėštumo savaitės rekomenduojama skaičiuoti vaisiaus judesius. Gulėdama ant šono, moteris turėtų per 30 minučių suskaičiuoti visus judesius. Jei per šį laiką užfiksuojama 5 ar daugiau judesių, tai laikoma normaliu. Jei judesių mažiau, skaičiavimas tęsiamas iki 1 valandos. Jei ir tuomet judesių yra mažiau nei 5, būtina kreiptis į akušerį ar gydytoją.
Aktyvūs judesiai rodo gerą vaisiaus būklę. Reti, silpni ar visai išnykę judesiai dažniausiai signalizuoja apie patologines nėščiosios ar vaisiaus būkles, pavyzdžiui, vaisiaus hipoksiją.
Vaisiaus širdies auskultacija
Nuo 18-20 nėštumo savaitės vaisiaus širdies veikla reguliariai vertinama akušeriniu stetoskopu arba rankiniu doplerio aparatu. Tyrimas atliekamas moteriai gulint ant nugaros ar šono. Klausančiojo ausis glaudžiai prispaudžiama prie pilvo sienelės. Vertinamas vaisiaus širdies ritmas tarp sąrėmių - bazinis ritmas per 1 minutę. Geriausiai girdima vieta parenkama priklausomai nuo vaisiaus padėties.
Normalus bazinis vaisiaus širdies ritmas yra 110-150 širdies susitraukimų per minutę (spm). Dažnesnis nei 150 spm ritmas, trunkantis ilgiau nei 10 minučių, vadinamas tachikardija, o retesnis nei 110 spm, trunkantis ilgiau nei 3 minutes - bradikardija. Sunkia bradikardija laikomas ritmas, kai širdis susitraukinėja rečiau nei 100 spm, tai rodo nepatenkinamą vaisiaus būklę.
Nustačius vaisiaus tachikardiją, bradikardiją ar aritmiją, papildomai atliekama kardiotokograma ir vertinama vaisiaus bei placentos kraujotaka.
Akušerinė echoskopija
Ultragarsinis tyrimas (echoskopija) yra neinvazinis ir saugus metodas, naudojamas vaisiaus ir akušerinės patologijos, vaisiaus raidos ydų diagnostikai. Nėra duomenų apie žalingą diagnostinio ultragarso poveikį vaisiui, todėl jam kontraindikacijų nėra.
Nėščiosioms rekomenduojama atlikti 1-2 ultragarsinius tyrimus, jei nėra papildomų indikacijų. Moksliniais tyrimais įrodyta, kad ultragarsinis tyrimas antrajame nėštumo trimestre yra svarbus vaisiaus anomalijoms, nėštumo trukmei nustatyti ir vaisiaus biometrijai atlikti. Trečiąjį trimestrą jo vertė yra diskutuotina.
Lietuvoje ultragarsinė nėščiųjų patikra atliekama 18-20 savaitę. Pirmojoje nėštumo pusėje (16-20 savaitę) nustatoma:
- Nėštumo lokalizacija ir laikas.
- Daugiavaisis nėštumas.
- Nėštumo raida.
- Apsigimimai.
- Gimdos ir kiaušidžių navikai.
Antroje nėštumo pusėje (32-34 savaitę) vertinama:
- Vaisiaus padėtis, pirmeiga, gyvybingumas.
- Vaisiaus biometrija ir svoris.
- Placentos lokalizacija, storis, sandara.
- Vaisiaus vandenų tūris.
- Apsigimimai ir vaisiaus augimo sutrikimai.
- Kraujavimas iš gimdos.
Papildomų ultragarsinių tyrimų indikacijos apima kraujavimą, įtariamą negimdį nėštumą, gimdos dydžio ir nėštumo laiko nesutapimą, gimdos anomalijas, darinį gimdoje ar kiaušidėse, nėštumą su spirale, daugiavaisį nėštumą, įtariamą žuvusį vaisių, sulėtėjusį vaisiaus augimą, vaisiaus hipoksiją, netaisyklingą vaisiaus padėtį, polihidramnioną, oligohidramnioną, Rh izoimunizaciją, invazines procedūras ir nepalankią genetinę anamnezę.
Ultragarsinis tyrimas atliekamas realaus laiko režimu per pilvo sieną arba per makštį. Prieš tyrimą per pilvo sieną (ypač pirmuoju trimestru ir vertinant gimdos kaklelį) reikia turėti pilną šlapimo pūslę, o tiriant per makštį - tuščią.
Echoskopija pirmuoju trimestru leidžia įvertinti gemalinę pūslę, trynio maišą, embrioną (matuojant CRL - crown-rump length - nustatomas nėštumo laikas su 3-5 dienų tikslumu). Nuo 5-os savaitės matomas širdies plakimas. Vertinama ir gimda, gimdos kaklelis, kiaušidės, sprando raukšlės storis (10-14 savaitę, norma < 3 mm).
Antruoju ir trečiuoju trimestru atliekama vaisiaus biometrija (BPD, FO, HC, ABD, AC, Fe), pagal kurią nustatomas nėštumo laikas ir apskaičiuojamas vaisiaus svoris. Vertinama vaisiaus anatomija: galva, stuburas, krūtinės ląsta, širdis, pilvo organai, pilvo siena, virkštelės prisitvirtinimo vieta, inkstai, šlapimo pūslė, lyties organai, galūnės, virkštelės kraujagyslių skaičius.
Taip pat vertinama placentos lokalizacija, storis, sandara ir apskaičiuojamas vaisiaus vandenų indeksas (AFI) bei tūris (AFV). Matuojamas gimdos kaklelio ilgis ir vertinamas vidinių jo žiočių išsiplėtimas, jei yra rizikos veiksnių.
Kardiotokografija (KTG)
Kardiotokografija (KTG) yra plačiausiai naudojamas vaisiaus būklės tyrimas, registruojantis vaisiaus širdies ritmą (kardiotachograma) ir gimdos aktyvumą (tokograma). KTG gali būti atliekama nuo 26-28-os savaitės, tačiau daugiausia informacijos gaunama nuo 32-os savaitės. Gimdymo metu KTG naudojama nuolat stebėti vaisiaus būklei.
Indikacijos KTG nėštumo laikotarpiu apima įtariamą vaisiaus hipoksiją, sulėtėjusį vaisiaus augimą, pernešiojimą, hipertenzines nėščiųjų būkles, gręsiantį priešlaikinį gimdymą, vaisiaus vandenų patologiją, daugiavaisį nėštumą, diabetą, Rh izoimunizaciją.
Netiesioginė KTG registruojama ant šono gulinčiai nėščiajai, naudojant daviklius. Vertinami vaisiaus širdies ritmo kitimai, susiję su gimdos susitraukimais ir vaisiaus judesiais (nestresinis testas - NST). Jei nėra gimdos susitraukimų, tyrimas tęsiamas 10-30 min., kol užfiksuojami ne mažiau kaip 2 vaisiaus judesiai.
Pagrindiniai KTG elementai:
- Bazinis dažnis: vyraujantis vaisiaus širdies ritmas (norma - 110-150 k./min.).
- Tachikardija: dažnis > 150 k./min. (ryški > 170 k./min.).
- Bradikardija: dažnis < 100 k./min., trunkantis ilgiau nei 3 min.
- Variabiliškumas: momentinis širdies ritmo kitimas (norma - 10-25 k./min. amplitudė, 6-15 k./min. dažnis). Sumažėjęs variabiliškumas yra blogas prognozinis vaisiaus būklės požymis.
- Laikinieji širdies ritmo kitimai: akceleracija (padažnėjęs ritmas) ir deceleracija (sulėtėjęs ritmas), atsirandantys veikiant dirgikliams. Deceleracija gali būti sutrikusios virkštelės ar placentos kraujotakos ir vaisiaus hipoksijos požymis.
Reaktyvi KTG (su akceleracijomis po vaisiaus judesių) rodo gerą vaisiaus būklę. Nereaktyvi KTG gali reikalauti papildomo stimuliavimo ar tolimesnių tyrimų. Patologinė KTG gali lemti nėštumo užbaigimą.
Amniocentezė
Amniocentezė - tai vandenmaišio punktavimas pro nėščiosios pilvo sieną, kontroliuojant ultragarsu. Komplikacijų rizika siekia 0,5-1,0%. Procedūra gali būti atliekama ambulatoriškai.
Indikacijos apima Rh izoimunizaciją, vaisiaus plaučių brandumo vertinimą, polihidramnioną, vaisiaus kariotipo nustatymą, įtariamą intrauterinę infekciją ar vaisiaus medžiagų apykaitos ligas. Kontraindikacijos - reguliari gimdymo veikla ir infekcinės pilvo organų ligos.
Amniocentezė atliekama nuo 14-16-os nėštumo savaitės. Tiriant ultragarsu, parenkama saugi punkcijos vieta. Imama 15-30 ml vaisiaus vandenų. Diagnostinė amniocentezė gali būti kartojama kas 7-14 dienų. Gydomoji amniocentezė atliekama esant polihidramnionui, tuomet ištraukiama 500-1000 ml vaisiaus vandenų ir procedūra gali būti kartojama kas 1-3 dienas.
Nėštumo metu svarbu ne tik stebėti fiziologinius rodiklius, bet ir atkreipti dėmesį į kūno siunčiamus signalus. Nors daugelis spazmų ir diskomforto pojūčių yra normalūs, svarbu mokėti atskirti fiziologinius procesus nuo galimų komplikacijų, kad būtų užtikrinta saugi ir laiminga kelionė iki susitikimo su kūdikiu.





