Cukrinis diabetas ir nėštumas: išsamus gidas besilaukiančioms moterims
Cukrinis diabetas, kaip ir nėštumas, reikalauja ypatingo dėmesio ir priežiūros. Šiame straipsnyje išsamiai aptarsime gestacinį diabetą - būklę, atsirandančią nėštumo metu, ir 1 bei 2 tipo cukrinio diabeto (vadinamojo pregestacinio diabeto) valdymą besilaukiant. Sužinosite apie diagnostikos ypatumus, gydymo principus, galimas komplikacijas bei sėkmingo nėštumo strategijas, kai esate susidūrusios su diabetu.
Gestacinis diabetas: kas tai ir kodėl jis atsiranda?
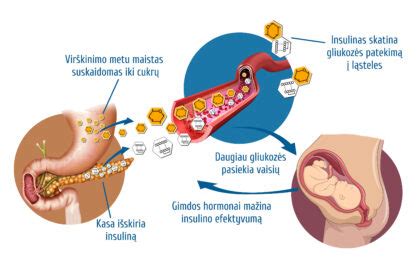
Nėščiųjų diabetas, dar vadinamas gestaciniu diabetu, - tai pirmą kartą nėštumo metu nustatytas gliukozės apykaitos sutrikimas, t. y. gliukozės kiekio kraujyje padidėjimas nevalgius, po valgio, ar atliekant gliukozės toleravimo mėginį. Gestacinis diabetas yra angliavandenių apykaitos sutrikimas, diagnozuojamas nėštumo metu. Ši būklė atsiranda dėl nėštumo metu gaminamų hormonų, kurie veikia priešingai nei insulinas. Nėštumo metu placenta gamina hormonus, kurie natūraliai mažina insulino veiksmingumą ir didėja atsparumas insulinui. Tai fiziologinis procesas, padedantis užtikrinti pakankamą gliukozės tiekimą vaisiui. Tačiau kai kurių moterų organizmas nespėja pagaminti pakankamai insulino, todėl gliukozės kiekis kraujyje pradeda didėti.
Gestacinis diabetas yra vienas dažniausių nėštumo metu nustatomų endokrinologinių sutrikimų, galintis turėti įtakos tiek nėštumo eigai, tiek moters ir vaiko sveikatai trumpuoju ir ilguoju laikotarpiu. Ši diagnozė dažnai užklumpa netikėtai ir gali sukelti daug klausimų, nerimo ar net kaltės jausmą, todėl emocinės sveikatos stiprinimas, toks pats svarbus, kaip ir fizinė sveikata, gliukozės rodiklių stebėsena ir svorio prieaugio valdymas.
Gestacinio diabeto paplitimas
Epidemiologiniai tyrimai rodo, kad įvairiuose regionuose gestacinio diabeto dažnis skiriasi ir per paskutinius dešimtmečius šios patologijos paplitimas bendroje populiacijoje nuosekliai didėja. Tai siejama su vyresniu moterų amžiumi pastojant, didėjančiu antsvorio ir nutukimo paplitimu, sėslesniu gyvenimo būdu, aktyvesne ir tikslesne nėščiųjų patikra ir stebėsena, naujais gestacinio diabeto diagnostikos kriterijais. Priklausomai nuo etniškumo, geografinio regiono, amžiaus, svorio, diagnostikos kriterijų ir kitų veiksnių, gestaciniu diabetu serga apie 10-25 proc. visų nėščių moterų. Lietuvoje sergamumas gestaciniu diabetu per pastaruosius du dešimtmečius reikšmingai paaugo.
| Metai | Užregistruoti atvejai | Proc. gimdžiusių moterų | Pastabos |
|---|---|---|---|
| 2001 | 120 | N/A | - |
| 2024 | 3622 | 19,9 | Iš 18 243 gimdžiusių moterų |
| 2024 (Vilnius) | ~1560 | 23,5 | Iš 6637 gimdžiusių moterų |
Gestacinio diabeto diagnostika
Gestacinis diabetas gali būti nustatytas bet kuriuo nėštumo laikotarpiu. Diagnostika gali būti atliekama dvejais nėštumo laikotarpiais: nėštumo pradžioje, kai atliekami visi tyrimai, reikalingi nėščiosioms. Tokiu atveju tiriama glikemija nevalgius ir jei šis rodiklis yra per aukštas, t. y. 5,1 mmol/l arba daugiau, diagnozuojamas nėščiųjų diabetas. Jei rodiklis po šio tyrimo yra normalus, dėl nėščiųjų diabeto moterys tiriamos 24-28 nėštumo savaitę ir šiuo atveju atliekamas gliukozės tolerancijos testas.
Testo metu tiriamos ir vertinamos trys glikemijos. Kraujas tyrimui imamas tris kartus: pirmiausia tiriama „bado gliukozė”, tada duodama moteriai išgerti 75 gramų gliukozės, ištirpintos 200 ml vandens (skoniui pagerinti leidžiama į tirpalą įlašinti citrinos sulčių); Po 1 val. ir 2 val. vėl bus paimama veninio kraujo gliukozės kiekiui nustatyti, t.y. įvertinti, kaip nėščiosios organizmas sureagavo į tokį gliukozės kiekį. Norime atkreipti dėmesį, kad testas turi būtų atliktas esant įprastinei nėščiosios mitybai. Tai reiškia, kad pacientė kelias pastarąsias paras iki testo atlikimo neturėtų valgyti daugiau angliavandenių turinčio ar riebesnio maisto nei įprastai. Prieš tyrimą pacientė turėtų būti 10-12 valandų nevalgiusi ir atvykti ryte kraujo paėmimui.
Jei nustatoma kritinė daugiau nei 5,1 mmol/l riba arba ji atitinka gliukozės tolerancijos mėginio rezultatus ir viršija bent vieną reikšmę, tada patvirtiname nėščiųjų diabeto diagnozę. Jei vienkartinis gliukozės kiekis viršija 5,1 mmol/l, diagnozuojamas nėščiųjų diabetas, bet jei glikemija nevalgius ≥ 7,0 mmol/l - įtariamas cukrinis diabetas, prasidėjęs nėštumo metu. Nėščiųjų diabeto gliukozės įverčiai yra mažesni (≤7,0 mmol/l nevalgius), jis gerai koreguojamas dieta, bei po gimdymo gliukozės kiekis kraujyje tampa normalus.

Būna atvejų, kai gliukozės pakilimas nėščiosios kraujyje būna vienkartinis, pavyzdžiui, gal moteris iš vakaro daugiau pasmaguriavo, užkandžiavo nakties metu ar ryte, o gal vartoja tam tikrus vaistus. Tačiau nėščioji, kuriai padidėjęs gliukozės kiekis kraujyje, jaučia didesnį troškulį, daugiau vartoja skysčių, jos kūnas gali kaupti skysčius, stebimi tinimai. Be to, atliekant vaisiaus echoskopiją, neretai pastebime padidėjusį vaisiaus vandenų kiekį arba didelės masės vaisių. Tada ginekologas gali rekomenduoti atlikti gliukozės tyrimą.
Kraujo gliukozės matavimas | CBG | OSCE vadovas | UKMLA | CPSA | PLAB 2
Nėščiųjų diabeto valdymas ir gydymas
Nėščioji, gavusi gestacinio diabeto diagnozę, nelieka viena. Pirmas žmogus, kuris praneša šią diagnozę, žinoma, yra ją prižiūrintis ginekologas, kuris nukreipia moterį pas endokrinologą. Nustačius nėščiųjų diabetą, pradedama dirbti kartu su gydytojais endokrinologais. Gydytojo akušerio ginekologo užduotis yra stebėti moterį viso nėštumo metu, vertinti vaisiaus būklę, jo augimą, vaisiaus vandenų kiekį, galimas komplikacijas, susijusias su nėščiųjų diabetu. Kartu su dietologu jam nėščiajai sudaromas gydymo planas.
Gydytojo endokrinologo pareiga nėščiąją nuraminti ir leisti suprasti, kad tai yra nėščiosios būklė - ne liga, kuri tęsis iki nėštumo pabaigos. Tai būklė, atsirandanti dėl placentos išskiriamų hormonų, veikiančių priešingai nei insulinas. Daugumai moterų gliukozės kiekį nėštumo metu pavyksta suvaldyti subalansuota mityba, reguliariai valgant, pasirenkant tinkamus angliavandenius, saugiu fiziniu aktyvumu ir kitais gyvensenos pokyčiais, nuosekliai stebint gliukozės kiekį namuose.
Mityba ir fizinis aktyvumas
Nėščiajai rekomenduojamas tolesnis stebėjimas, paaiškinama fizinio aktyvumo reikšmė, pacientė nukreipiama slaugytojos diabetologės konsultacijai, kurios metu paaiškinami mitybos principai ir išduodama savikontrolės priemonė. Rekomenduojami sveikos mitybos principai, kurių laikantis galima normalizuoti ir glikemijos lygius. Tai neturėtų būti tik dieta nėštumo metu, tai turėtų tapti gyvenimo būdu.
Mityba turi būti subalansuota: ne mažiau kaip 175 g angliavandenių, 71 g baltymų, 28 g skaidulų. Pavojinga badauti ilgiau nei 8-10 val. Kiekvienai pacientei sudaromas individualus mitybos planas. Tačiau yra ir bendros rekomendacijos: pirmiausia patariama vengti džiovintų vaisių, ypač vakare, prieš miegą. Griežtas maisto ribojimas nerekomenduojamas, kadangi gali skatinti hiperglikemiją po angliavandenių suvartojimo. Rekomenduojama daugiau vartoti žemą glikeminį indeksą turinčius maisto produktus.

Pacientė pamokoma, kaip naudotis gliukometru ir kaip dažnai tikrinti kraują savarankiškai, kokiu metu, pvz. ar ryte pavalgius, o gal praėjus dviems valandoms po pusryčių ir pan. Nėščioji būtinai turi vesti gliukozės dienyną, kad pakartotinės konsultacijos metu endokrinologas galėtų įvertinti, kada gliukozė padidėdavo, pvz. kokius produktus vartojant labiau, kuriuos mažiau ir pan. Moteriai po nėštumo rekomenduojama būti fiziškai aktyviai, palaikyti normalų kūno svorį. Riziką susirgti 2 tipo cukriniu diabetu galima sumažinti visiems prieinamomis profilaktinėmis priemonėmis: fizinis aktyvumas 30-60 minučių per dieną, 3-7 kartus per savaitę. Taip pat svorio korekcija, sveika mityba.
Insulino terapija
Tik nedidelei daliai moterų prireikia gydymo insulinu. Tiek diabeto diagnozė yra gąsdinanti, tiek ir vaisto insulino naudojimas kelia nerimą. Tačiau insulinas yra geras vaistas tuo, kad nepraeina placentos barjero ir veikia tik motinos organizme esančią glikemiją. Tuo tarpu gliukozė yra labai lengvai pro placentą praeinanti medžiaga.
Jei endokrinologo ir dietologo skiriamos dietos ir adekvataus fizinio krūvio nepakanka ir nėščioji vis tiek turi padidėjusį gliukozės kiekį, tuomet gestacinio diabeto gydymui skiriamas insulinas. Moteriai paaiškinama, kaip, kiek ir kada jo reikės leistis. Gydytojai endokrinologai insuliną skiria ypač atsakingai. Prieš paskirdami konsultuojasi su gydytojais akušeriais ginekologais, kurie įvertina vaisiaus būklę. Insulinas neskiriamas nustačius vienkartinai padidėjusią motinos glikemiją.
Galimos komplikacijos
Diagnozavus ir gydant nėščiųjų diabetą, rizika sumažėja. Tačiau jei laiku neskiriamas insulinas, gliukozė iš mamos kraujo per placentą patenka į vaisiaus kraują ir stimuliuoja jo kasą. Kasa ima sparčiai gaminti insuliną, kuris vaisiaus organizmą veikia kaip augimo hormonas ir skatina tiek jo paties bendro svorio augimą, tiek tam tikrų organų didėjimą. Šios komplikacijos dažnai matomos ir ultragarsu.
Vaisiaus, kuris gamina daugiau insulino, kraujyje po gimimo gali būti mažas gliukozės kiekis ir yra didesnė tikimybė, kad naujagimiui reikės papildomos priežiūros. Nors naujagimiai būna didesnio svorio, tačiau jų branda paprastai būna mažesnė. Toks kūdikis turi didesnę nutukimo ir (arba) cukrinio diabeto riziką ateityje.

Nėščiajai, kuriai nustatytas gestacinis diabetas, 34-36 nėštumo savaitę atliekama papildoma echoskopija, norint patikrinti, ar vaisiui nėra diabetinės fetopatijos požymių. Diabetinė fetopatija - tai antroje nėštumo pusėje pasireiškiantys vaisiaus augimo, brendimo, organų funkcijų ir medžiagų apykaitos pakitimai. Diabetinės fetopatijos priežastis - vaisiaus hiperglikemija ir hiperinsulinizmas dėl blogai kontroliuojamo nėščiosios diabeto. Vaisiaus diabetinės fetopatijos požymiai yra makrosomija (stambus vaisius), kai numatomas vaisiaus svoris ar naujagimio gimimo svoris didesnis nei 4500 g arba daugiau 90 procentilių konkrečiam nėštumo laikui.
Antropometriniai duomenys skiriasi nuo sveikų didelio svorio naujagimių: platesni pečiai, platesnės galūnės, mažesnis galvos ir pečių santykis, storesnis riebalinis sluoksnis. Naujagimiui su diabetine fetopatija 5 proc. padidėja įgimtų ydų rizika, 36 proc. neišnešiotumas, 34 proc. kvėpavimo sutrikimo sindromas, gimdymo traumatizmas (pečių distocija, peties rezginio pažeidimas), didesnė cezario pjūvio operacijos tikimybė, dažnesnis medžiagų apykaitos sutrikimas (hipoglikemija, hipokalcemija, kitų elektrolitų pusiausvyros sutrikimas), policitemija, hiperbilirubinemija.
Jei visgi moteris nusprendžia insulino nesileisti ar insulinas nepaskiriamas, kai jo reikia, gresia komplikacijos. Paprastai šios komplikacijos yra susijusios su nėštumu ir gimdymu bei yra būdingos vaisiui. Dėl per didelio vaisiaus svorio gali būti apsunkintas gimdymas, dažniau atliekama cezario pjūvio operacija. Viena iš pagrindinių kūdikių problemų, kurią komplikavo diabetas, yra hipoglikemija. Kadangi gliukozė laisvai pereina per placentą, motinos hiperglikemija padidina gliukozės kiekį vaisiui, sukelia perteklinę vaisiaus insulino gamybą (hiperinsulinizmą).
Cukrinis diabetas (1 ir 2 tipo) ir nėštumas
Visos reprodukcinio amžiaus moterys, nepriklausomai nuo to, serga cukriniu diabetu ar ne, turi planuoti nėštumą. 1 ir 2 tipo cukrinis diabetas (CD), nustatytas iki pastojimo, yra vadinamas pregestaciniu. Padidėjęs gliukozės kiekis kraujyje (hiperglikemija) nuo pat nėštumo pradžios gali sukelti embriono organų ir sistemų pažeidimus. Tokie pažeidimai susiformuoja 3-6 nėštumo sav., kai dažna moteris dar net nežino, kad nėščia. Dėl šios priežasties labai svarbu nėštumą planuoti ir pastoti tikslinės glikemijos fone.
Nėštumo metu metaboliniai, fiziologiniai ir imunologiniai pokyčiai vyksta natūraliai, kad prisitaikytų prie vaisiaus ir placentos vystymosi. Nesergančių cukriniu diabetu moterų nėštumui, be kitų pokyčių, būdingas trumpalaikis atsparumas insulinui, dėl kurio padidėja insulino sekrecija, kad būtų užtikrinta normali gliukozės apykaita. Nors 12 nėštumo savaitę placenta sveria tik 5 % viso galutinio svorio, būtent šiuo laikotarpiu ji auga greičiausiai. Yra žinoma, kad greitai augantys audiniai ir besidauginančios ląstelės yra jautriausios aplinkos trikdžiams. Placenta vystosi kartu su vaisiumi. Įvairūs nepalankūs veiksniai gali sutrikdyti šį vystymąsi. Sutrikęs placentos augimas dėl hiperglikeminės aplinkos yra siejamas su vaisiaus augimo greičio sumažėjimu.

Nėštumo planavimas sergant 1 ir 2 tipo diabetu
Geroji žinia yra ta, jog ligą kontroliuojančios moterys gali pagimdyti sveiką naujagimį ir nėštumo komplikacijų rizika mažesnė nei blogai ligą valdančioms pacientėms. Yra atlikta daug tyrimų, rodančių, kad, jei moteris nėštumą planuoja, jos cukrinio diabeto kontrolė yra žymiai geresnė nei neplanuojančios nėštumo, bet pastojusios pacientės. Padidėjusi glikemija laikoma neigiamai veikianti nėštumą, galinti turėti įtakos vaisiaus formavimuisi ankstyvą nėštumo laikotarpį. Paprastai moteris, kuri neplanuoja nėštumo, apie nėštumą sužino vėliau - besiformuojant vaisiaus organams ar jiems jau susiformavus. Tai įvyksta apie 9 nėštumo savaitę. Šito laiko sugrąžinti jau nebegalėsime.
Moterys, sergančios 1 tipo cukriniu diabetu (CD), turi didesnę nėštumo komplikacijų riziką. Diabetas nėštumo metu būna nenuspėjamas ir kartais gali atrodyti, kad tai nesąžininga. Didesnė įgimtų apsigimimų, priešlaikinio gimdymo, makrosomijos, naujagimių hipoglikemijos, naujagimio mirties rizika. Moterims didesnė arterinės hipertenzijos, preeklampsijos rizika, dažniau atliekamos cezario pjūvio operacijos nei nesergančioms cukriniu diabetu.
Ką reikėtų daryti moteriai, planuojančiai nėštumą, be savaime suprantamo idealios glikemijos kontrolės siekimo? Gera glikemijų kontrolė leis pasiekti geriausių rezultatų, ne prastesnių nei kitų žmonių, nesergančių CD. Rekomenduojama pasiekti HbA1c <6,5 %, glikemijas nevalgius <5,3 mmol/l, po valgio 1 valanda <7,8 mmol/l, 2 valandos <6,7 mmol/l. Iki pastojimo patariama išlaikyti išties gerą CD kontrolę. Rekomendacijos dėl glikuoto hemoglobino skiriasi - svyruoja nuo 6,1 iki 6,5 proc., tačiau labai svarbu, kad nebūtų hipoglikemijų. Kuo arčiau normos HbA1C, tuo sklandesnis nėštumas ir mažesnė rizika vaisiui.
Jei moteris iki nėštumo sportavo, fizinę veiklą gali tęsti ir toliau, jei nėra su nėštumu susijusių apribojimų. Moteris taip pat iki nėštumo jau turėtų pradėti vartoti folinę rūgštį, kurios rekomenduojamą dozę nurodys akušeris ginekologas, tačiau ji tikrai bus didesnė nei įprastai (nuo 1 iki 5 mg). 2 tipo cukriniu diabetu sergančioms moterims nutraukti geriamuosius dėl diabeto vaistus ir skirti insuliną.
Priežiūra planuojant ir nėštumo metu
Dar iki nėštumo moteris turi būtinai kreiptis į gydytoją endokrinologą, kuris nukreips pas kitus specialistus - okulistą, jei reikės - nefrologą, kardiologą ar kitus gydytojus, kurie atliks visus reikiamus tyrimus, juos įvertins ir, jei reikės, paskirs gydymą. Taip pat prižiūrinčioje komandoje labai svarbi patyrusi slaugytoja-diabetologė. Dar iki nėštumo reiktų apsilankyti ir pas gydytoją akušerį ginekologą, kuris parekomenduotų tinkamą folinės rūgšties dozę, įvertintų moters pasiruošimą pastoti.
Nėščiąsias prižiūri tretinio lygio paslaugas teikiančios asmens sveikatos priežiūros įstaigos gyd. endokrinologai, ginekologai, diabetologai. Endokrinologas pirmą nėštumo trimestrą konsultuoja kas 4 sav., antrą ir trečią trimestrais kas 2 sav., po 36 sav. kas 1 sav. Rekomenduojamas gydymas Endokrinologijos skyriuje tik pastojus ir 24 sav., Nėštumo patologijos skyriuje - 34 nėštumo sav. Ilgiau sergančios cukriniu diabetu moterys dažniau turi diabetinę nefropatiją ir dažniau joms nuo 20 nėštumo savaitės pasireiškia nėščiųjų arterinė hipertenzija. Preeklampsija apibrėžiama kaip nėštumo sukelta arterinė hipertenzija su proteinurija. Proteinurija - būklė, kai vienkartiniame šlapime >1 g baltymo.
Insulino poreikis nuo nėštumo pradžios iki gimdymo keičiasi. Ankstyvuoju nėštumo laikotarpiu gali padidėti ląstelių jautrumas insulinui, mažėti insulino poreikis, todėl didėja hipoglikemijos rizika ir gali tekti sumažinti įprastinę insulino dozę. Antrame ir trečiame nėštumo trimestrais dėl padidėjusio kortizolio, prolaktino, progesterono ir placentos hormonų kiekio didėja ląstelių atsparumas insulinui, todėl gali tekti didinti insulino dozes. Naudojant insulino pompą, nėštumo metu rekomenduojama infuzijos komplektą keisti kas 2 dienas, o jei oda labai jautri - kasdien. Siekiant išvengti hipoglikemijų nakties metu, reiktų sumažinti bazinį insuliną nuo 24 iki 3 val., o nuo 3 val. ryto gali tekti didinti net 2-3 kartus. Rekomenduojama ryte tikrinti ketonus šlapime, nes nakties metu gali užsilenkti ar užsikimšti pompos vamzdelis.

Planuojančioms nėštumą ir nėščiosioms Lietuvoje kompensuojamos insulino pompos, tačiau daug moterų vis tiek jų vengia. Gydymas insulino pompa šiuo metu yra geriausia, ką galime pasiūlyti, kadangi su insulino pompa galima frakcionuotai skirti insuliną ir parinkti dozes pagal insulino poreikį per parą. Dar geresnių rezultatų galima pasiekti naudojant nuolatinius gliukozės jutiklius (sensorius), kadangi galima matyti visus glikemijų svyravimus ir geriausiai įvertinti insulino poreikį. Lietuvoje yra kompensuojamas gydymas insulino pompa planuojant nėštumą (1 metams) ir nėštumo metu. Jei glikemijų kontrolė naudojant insulino injektorius yra gera, pacientė gali tęsti gydymą jais ir nėštumo metu. Tačiau, žinoma, vis daugiau moterų renkasi gydymą insulino pompa, taip pat ir nuolatinius gliukozės matuoklius. Closed loop sistemos naudojimas nėštumo metu patvirtintas nėra. Visgi pasaulyje yra atlikta klinikinių tyrimų, kurių rezultatai, naudojant šias sistemas, iš tiesų džiuginantys ir geresni nei moterų, kurios naudoja tik matuojančią insulino pompą.
Diabetinės ketoacidozės rizika
Reikėtų nepamiršti, kad viena grėsmingiausių ūmių diabeto komplikacijų yra diabetinė ketoacidozė (DKA). Tai ūmus angliavandenių, baltymų, riebalų apykaitos sutrikimas. Dėl insulino trūkumo vystosi hiperglikemija, kuri sukelia organizmo dehidrataciją ir elektrolitų netekimą. Insulino trūkumas taip pat suaktyvina gliukagono skilimą į gliukozę ir baltymų skilimą į amino rūgštis, iš kurių gaminama nauja gliukozė, dėl to dar labiau didėja gliukozė. Gaminamos riebiosios rūgštys ir glicerolis, kuris taip pat yra gliukozės gamybos šaltinis. Dėl atsparumo insulinui gliukozė blogiau įsisavinama audiniuose. Į kepenis patenka daugiau riebiųjų rūgščių, ten jos oksiduojamos ir gaminasi acetono rūgštis ir beta hidroksi sviesto rūgštis, atsiranda ketonemija, ketonurija ir pasireiškia jų pertekliaus toksinis poveikis. Diabetinė ketoacidozė - labai pavojinga būklė vaisiui, ją koreguoti nėra paprasta.
Keto atsiranda ir CD nesergančioms nėščiosioms. Sergančiai 1 tipo CD moteriai ketonų gali atsirasti esant aukštai nekoreguotai glikemijai, nėštumo toksikozei, vartojant nepakankamai skysčių, mažai angliavandenių bei esant kitoms būklėms. Moterims, nesergančioms cukriniu diabetu, taip pat gali atsirasti ketonų tiek kraujyje, tiek šlapime. Tai dažniausiai yra sąlygota nėštumo toksikozės, nepakankamo skysčių ir angliavandenių vartojimo. Ši būklė gana paprastai ir greitai koreguojama, rekomenduojama gerti daugiau skysčių, esant reikalui skiriamos infuzijos, padidinamas angliavandenių kiekis maiste. Taip užkertamas bent vienas ketonų atsiradimo mechanizmas ir užtikrinama visavertė motinos ir vaisiaus mityba. Sudėtingiau yra su užsitęsusia hiperglikemija ir diabetine ketoacidoze esant cukriniam diabetui. Moteris, serganti 1 tipo CD, nustačius ketonus kraujyje ir acidozę, skubiai stacionarizuojama ir pradedama gydyti: skiriama papildomai insulino į veną bei daromos mikroelementų infuzijos. Tik stacionare galime greičiausiai koreguoti šią būklę.
Nėštumo pabaiga ir po gimdymo
Idealiausias gimdymo laikas, esant gestaciniam diabetui, yra apie 38-40 savaitę. Jeigu neprasideda natūralus gimdymas, o glikemija sunkiai koreguojama, nustatomas polihidramnionas, stambus vaisius, preeklamsija, gimdymas sužadinamas 37-38 sav. + 6 d. Planinė Cezario pjūvio operacija atliekama, jeigu numatomas vaisiaus svoris > 4200 g. Gimdymo metu Jūsų cukraus kiekis kraujyje bus sekamas ir, jei reikia, kontroliuojamas insulinu.
Jūsų naujagimio cukraus kiekis kraujyje bus ištirtas iš karto po gimimo. Visi vaistai, kuriuos Jūs vartojote cukraus kiekio kraujyje kontrolei paprastai būtų nutraukiami po gimdymo. Su tinkama Jūsų gestacinio diabeto priežiūra nėra pagrindo kodėl nebūtų sveikas Jūsų nėštumas ir gimdymas. Jūsų diabetu besirūpinanti komanda padės Jums kiekviename žingsnelyje.
Po gimdymo: gestacinis diabetas
Po gimdymo glikemija turėtų susitvarkyti ir grįžti į normos ribas. Tai nėra liga, o būklė, susijusi su nėštumu. Vis dėlto, kai diagnozuojamas nėščiųjų diabetas, tai vertinama kaip angliavandenių apykaitos sutrikimas. Nėra žinoma, ar angliavandenių apykaitos sutrikimas buvo jau iki nėštumo ir nustatytas tik nėštumo metu, ar tai yra tiesiog būklė, susijusi su nėštumu. Kai po gimdymo moters organizmas grįžta į ankstesnes vėžes, reikėtų kreiptis į savo šeimos gydytoją ir pakartoti gliukozės toleravimo tyrimą.
Jei tyrimo rezultatai geri, vadinasi, būklė buvo susijusi su nėštumu ir daugiau nieko daryti nereikia. Tačiau rizika dėl angliavandenių apykaitos sutrikimo išlieka visam gyvenimui. Nustatyta, kad moterims, kurioms buvo nustatytas gestacinis diabetas, rizika susirgti 2 tipo cukriniu diabetu yra apie 7 kartus didesnė. Net apie 40-60 proc. moterų per artimiausius 5-15 metų gali išryškėti 2 tipo cukrinis diabetas. Širdies ir kraujagyslių ligų bei metabolinio sindromo rizika taip pat didesnė, ypač turinčioms antsvorio ar nutukusioms moterims. Todėl būtų tikslinga kas metus kreiptis į šeimos gydytoją ir atlikti reikalingus tyrimus. Moterys, kurios turėjo nėščiųjų diabeto diagnozę, praėjus 6-12 savaitėms po gimdymo, turi apsilankyti pas savo šeimos gydytoją.





