Kraujo grupės: nuo genetinių paslapčių iki asmeninės sveikatos ir šeimos planavimo
Daugelis iš mūsų savo kraujo grupę prisimena tik kritinėse situacijose, pavyzdžiui, prireikus perpylimo ar ruošiantis operacijai. Tačiau mokslininkai ir genetikai vis dažniau atkreipia dėmesį, kad šios kelios raidės - A, B, AB ar O - medicinos kortelėje slepia kur kas daugiau informacijos nei tik suderinamumą donorystei. Jūsų kraujo grupė yra galingas genetinis žymuo, galintis atskleisti polinkį į tam tikras lėtines ligas, organizmo reakciją į stresą ir netgi potencialią gyvenimo trukmę. Kraujo grupė - mūsų tėvų ir senelių palikimas, užkoduotas genuose, ją atsinešame gimdami ir ji per visą gyvenimą nesikeičia. Išimtys yra itin retos ir susijusios su specifinėmis medicininėmis procedūromis, pavyzdžiui, kaulų čiulpų transplantacija.
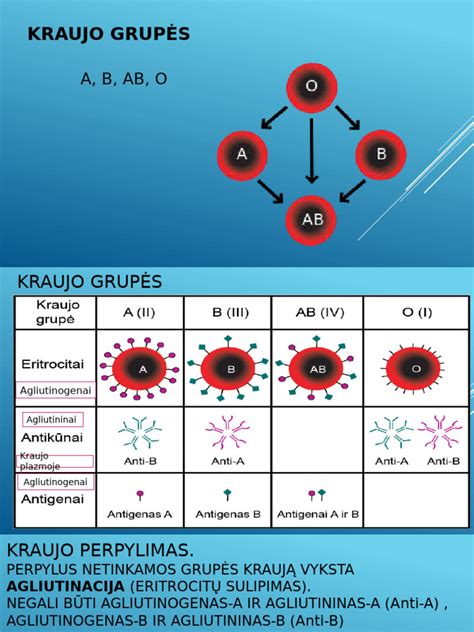
Kas yra kraujo grupės ir kaip jos nustatomos?
Kraujo grupės nustatomos pagal eritrocitų paviršiuje esančius antigenus - specifines molekules, kurios veikia kaip imuninės sistemos atpažinimo žymekliai. Kraujas skirstomas į grupes pagal raudonųjų kraujo kūnelių membranose randamus antigenus ir kraujo plazmos antikūnus. Antigenai, kurių yra daugiau nei 500 rūšių, suskirstyti į skirtingas kraujo grupių sistemas. Dažniausiai naudojamos dvi - ABO ir Rezus (Rh).
Antigenai ir antikūnai atlieka svarbų vaidmenį imuninės sistemos gynybiniame mechanizme. Baltosios kraujo ląstelės gamina antikūnus, kurie atakuoja antigenus, jeigu palaiko juos svetimomis organizmui medžiagomis. Įdomu, kad kraujo grupes lemiančių antigenų ir antikūnų yra ir kituose organizmo skysčiuose, pavyzdžiui, seilėse, virškinimo sistemos gleivinės ląstelėse, inkstuose, odos bei įvairiose kitose ląstelėse.
Vieni antigenai yra stipresni, kiti - silpnesni (tai priklauso nuo jų dydžio, kiekio ir vietos eritrocito membranoje). Kai kurie antigenai būna susiformavę jau vaisiui esant gimdoje, tačiau aptinkami jo kraujyje tik jam sulaukus 4-6 mėn., kiti formuojasi maždaug iki 5-10 metų amžiaus.
ABO ir Rh sistemos
Pagrindinė ir visame pasaulyje labiausiai naudojama sistema yra ABO sistema, papildyta Rh faktoriaus nustatymu. Pagal šią klasifikaciją yra keturios pagrindinės kraujo grupės: A, B, AB ir 0. Pagal ABO sistemą išskiriamos O, A, B ir AB kraujo grupės. Jos priklauso nuo to, ar žmogaus kraujyje yra tam tikrų A ir B antigenų, o jų kraujo serume (plazmoje) antikūnų A ir B. O kraujo grupės žmogaus kraujyje nėra nei A, nei B antigenų ir yra abiejų tipų antikūnų. A kraujo grupės žmogaus kraujyje yra A tipo antigenų ir B tipo antikūnų, B kraujo grupės žmogaus kraujyje yra B tipo antigenų ir A tipo antikūnų.
Prie ABO sistemos pridedamas ir Rh faktorius: jei eritrocitai turi D antigeną, grupė žymima „+“, jei neturi - „-“. Pagal ABO sistemą kraujo grupės skirstomos į keturias (A, B, AB ir O), o pagal Rh - dar į dvi, Rh teigiamą ir Rh neigiamą. Taigi, iš viso žmonės gali turėti net aštuonių skirtingų grupių kraują.
Kraujo grupės nustatymas yra greita ir patikima laboratorinė procedūra, atliekama iš kraujo mėginio. Tyrimo metu kraujas maišomas su specialiais reagentais (antikūnais), kurie reaguoja į raudonųjų kraujo kūnelių antigenus. Kraujo grupių žymėjimas yra būtinas tiek medicinoje, tiek oficialiuose dokumentuose. Jis naudojamas donorystėje, nėštumo priežiūroje, ligoninėse ir net kariuomenėje.
Kraujo grupių paplitimas: Lietuvoje ir pasaulyje
Kraujo grupės nėra vienodai pasiskirsčiusios visame pasaulyje - vienos yra labai dažnos, kitos pasitaiko itin retai. Visame pasaulyje kraujo grupių pasiskirstymas nėra vienodas - jis priklauso nuo regiono, tautos ir net genetinių ypatybių. Įdomu tai, kad skirtinguose pasaulio regionuose kraujo grupių paplitimas gali labai skirtis.
Lietuvoje, kaip ir daugelyje Europos šalių, dažniausia kraujo grupė yra A, kurią turi apie 40 % žmonių. Dažniausia kraujo grupė Lietuvoje ir daugelyje Europos šalių yra A ir 0 grupės. Tuo tarpu rečiausia yra AB (ketvirtoji) kraujo grupė. Kalbant apie globalų mastą, rečiausia kraujo grupė yra AB Rh-, kurią turi tik maža dalis žmonių (apie 1 %). Šią grupę turi vos keli procentai pasaulio gyventojų. Įdomu tai, kad kai kuriose Azijos šalyse AB grupė yra dažnesnė nei Europoje. Pavyzdžiui, Afrikoje itin dažnai sutinkama 0 grupė, kuri, manoma, susijusi su natūraliu atsparumu tam tikroms infekcijoms, tokioms kaip maliarija.
Rezus neigiamų žmonių dažnis priklauso nuo rasės: tarp baltaodžių neigiamą kraujo grupę turi apie 15 proc. žmonių, tarp aziejiečių ir amerikos indėnų apie 1-2 proc., afroamerikiečių 7-8 proc. Vidutiniškai Rh faktorių turi apie 85 proc. pasaulio žmonių ir jų kraujo grupė yra užrašoma kaip Rh teigiama, likę 15 proc. neturi. Iš maždaug 7,9 bilijonų pasaulio populiacijos, gyvenančios 195 šalyse ir 7 žemynuose, labiausiai paplitęs O Rh teigiamos grupės kraujas (daugiau nei 39 proc.). Daugiausiai ją turinčių gyventojų gyvena Pietų Amerikoje (net 70 proc.), Kanadoje ir JAV. Europos gyventojai pirmauja pagal A Rh teigiamos grupės kraujo statistiką - ją turi 35 proc. Rečiausia kraujo grupė visame pasaulyje yra AB Rh neigiama, ją turi vos 0,4 proc. asmenų, daugiausiai jų Europoje. Azijoje daugiau nei kitose pasaulio dalyse yra turinčių B grupės kraują.
Detalesnis Rh faktoriaus pasiskirstymas Europoje:
| Kraujo grupė (Rh) | Procentinė dalis Europos gyventojų |
|---|---|
| O Rh teigiama | 33 % |
| A Rh teigiama | 35 % |
| B Rh teigiama | 12 % |
| AB Rh teigiama | 5 % |
| O Rh neigiama | 5,9 % |
| A Rh neigiama | 6,2 % |
| B Rh neigiama | 2,1 % |
| AB Rh neigiama | 0,9 % |
Kraujo grupių paveldimumas: Ką paveldi vaikai?
Vienas aktualiausių klausimų šeimoms - kokia kraujo grupė paveldima vaikui. Paveldimumo mechanizmą lemia tėvų ABO genai ir rezus faktorius (Rh). Vaiko kraujo grupė priklauso nuo abiejų tėvų genetikos. Pavyzdžiui, jei vienas iš tėvų turi A grupę, o kitas B, vaikas gali paveldėti tiek A, tiek B, tiek AB, arba 0 grupę. Jeigu tėvų kraujo grupės skirtingos, vieno A, o kito B, vaikas gali paveldėti iš vieno A, o iš kito B, tada jo kraujo grupė bus AB. Jei jis paveldės B genus iš abiejų tėvų, turės B kraujo grupę, o jei abu A - grupę A. O grupės kraujas neturi specifinių antigenų, tad jei iš mamos paveldėsite A grupę, o iš tėvo O, jūsiškė bus A. Tas pats ir su B grupe. Įmanoma, kad dviejų žmonių, kurių kraujo grupės A arba B palikuonio kraujo grupė bus O. Taip atsitinka tais atvejais, kai tėvai yra O grupės geno nešiotojai. Nereikėtų nustebti, o juolab suabejoti tėvyste.
Rezus faktorius taip pat paveldimas: jei abu tėvai Rh+, vaikas beveik visada bus Rh+. Jeigu žmogaus kraujyje yra tam antigenų D, jis bus Rh teigiamas, o jei jų nėra - Rh neigiamas. Yra atvejų, kai motina ir tėvas turi teigiamą Rh, o vaikas - neigiamą. Tai visada stebina tėvus ir neretai dėl to kyla daug klausimų, abejonių ir įtarimų. Svarbu žinoti, kad šis kraujo požymis perduodamas genetiniu lygmeniu. Priežastis slypi tame, kad vienas iš vaiko senelių turėjo neigiamą Rh faktorių. Baltymų trūkumas eritrocituose buvo dominuojantis ir buvo perduotas anūkams. Įdomu tai, kad kartais kyla klausimas: ar gali vaiko kraujo grupė skirtis nuo tėvų? Atsakymas - taip, ir tai yra visiškai normalu, nes vaikas paveldi genus iš abiejų tėvų, o jų deriniai gali duoti įvairius rezultatus. Jei tėvai turi skirtingas kraujo grupes, jų derinys gali nulemti kitokią vaiko kraujo grupę nei turima pas mamą ar tėtį.
Kraujo grupių suderinamumas: gyvybiškai svarbi informacija
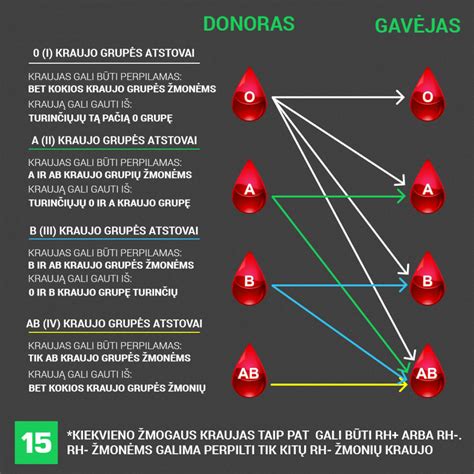
Ar kada nors susimąstėte, kodėl ligoninėje prieš bet kokią operaciją pirmiausia tikrinama kraujo grupė? Kodėl kai kuriems žmonėms galima perpilti kraują tik iš tam tikro donoro, o kiti vadinami „universaliais“? Kraujo grupių tinkamumas yra vienas svarbiausių klausimų medicinoje. Tinkamumo žinojimas labai svarbus ne tik skubios pagalbos atvejais, bet ir planuojant donorystę. Jei žmogui perpilamas nesuderinamas kraujas, imuninė sistema pradeda jį atmesti - gali kilti pavojingos reakcijos, net gyvybei grėsmingi sutrikimai. Šiuolaikinės kraujo bankų technologijos leidžia užtikrinti, kad kiekvienas pacientas gautų būtent jam tinkamą kraują. Siekiant išvengti netinkamo kraujo perpylimo, kiekvieną kartą prieš donorui duodant kraują jo kraujo grupė yra nustatoma iš naujo. Be to, prieš perpilant kraują yra iš naujo nustatoma tiek kraujo gavėjo kraujo grupė, tiek perpilamo kraujo grupė.
Vienas svarbiausių klausimų - kraujo grupių tinkamumas, nes jis lemia, kokią grupę galima perpilti kitam žmogui. 0 grupė - laikoma „universaliu donoru“, nes jos raudonieji kraujo kūneliai neturi A ar B antigenų. 0 neigiamą kraują, kuriame nėra nei A, nei B, nei Rh antigenų turintys asmenys yra universalūs donorai, nes jų kraujas tinka bet kurios kraujo grupės savininkams. Dėl to šios grupės donorinio kraujo visame pasaulyje labiausiai trūksta. AB grupė - vadinama „universaliu recipientu“, nes gali gauti tiek A, B, AB, tiek 0 kraują. AB kraujo grupę turintiems žmonėms galima perpilti bet kokios rūšies kraują, nes šios grupės kraujyje jokių antikūnų nėra. A grupės kraują galima perpilti pacientams, kurių kraujo grupė yra A arba AB. B grupės - turintiems B arba AB.
Šios taisyklės galioja ABO sistemai, tačiau labai svarbus ir Rh faktorius. Pacientams, kurių Rh faktorius neigiamas, gali būti perpiltas tik Rh neigiamas kraujas. Jeigu perpilamas netinkamos grupės kraujas, pavyzdžiui, turinčiam B grupės antigeną donoro kraujas su antigenu A, A tipo antikūnai, esantys šio asmens kraujo plazmoje ima atakuoti antigeną A, esantį perpiltame kraujyje, nes laiko jį svetima organizmui medžiaga. Šio proceso metu perpilto netinkamo kraujo ląstelės sunaikinamos, jos pradeda irti. Dėl to kraujas gali sutirštėti, iškyla rizika, kad ims formuotis kraujo krešuliai, kurie gali užkimšti kraujagysles. Taip pat galimos alerginės reakcijos, gali prasidėti tokios pavojingos komplikacijos kaip inkstų nepakankamumas, dažnai pažeidžiami kiti gyvybiškai svarbūs organai, dėl to gali ištikti mirtis. Įtakos turi ir koks kiekis kraujo perpiltas, jei jis didesnis, reakcija būna audringesnė.
Kraujo grupės ir jos sąsajos su sveikata
Kraujo grupės daro įtaką ne tik donorystei ar paveldimumui, bet ir tam tikriems sveikatos aspektams. Nors šie ryšiai nėra absoliutūs ir dažnai priklauso nuo gyvenimo būdo, jie atskleidžia, kad kraujas organizme yra daugiau nei tik „transporto priemonė“.
Širdies ligos ir kraujo krešėjimas
Viena stipriausių mokslinių sąsajų, nustatytų per pastaruosius dešimtmečius, yra ryšys tarp kraujo grupės ir širdies ligų. Tyrimai, apimantys tūkstančius pacientų, rodo aiškią tendenciją: žmonės, turintys ne O (pirmąją) kraujo grupę, susiduria su didesne širdies ir kraujagyslių ligų rizika. Pagrindinė to priežastis slypi kraujo krešėjimo mechanizmuose. A, B ir AB grupių atstovai natūraliai turi didesnį tam tikrų kraujo krešėjimo faktorių, pavyzdžiui, von Willebrando faktoriaus ir VIII faktoriaus, kiekį. Tuo tarpu O kraujo grupės savininkai turi genetinį pranašumą širdies ligų atžvilgiu. Tyrimais įrodyta, kad O grupės žmonės rečiau linkę sirgti tromboze.
Vėžiniai susirgimai
Kitas svarbus aspektas, kurį atskleidžia kraujo grupė, yra polinkis į tam tikrus vėžinius susirgimus. Čia didžiausias dėmesys krypsta į virškinamojo trakto organus. Žmonės, turintys A (antrąją) kraujo grupę, turėtų būti atidesni savo skrandžio sveikatai. Tyrimai rodo, kad šios grupės atstovai yra imlesni Helicobacter pylori bakterinei infekcijai. Ši bakterija yra pagrindinė skrandžio opų ir uždegimų sukėlėja, kuri ilgainiui gali transformuotis į vėžinius pakitimus. Pastebėta, kad antros kraujo grupės žmonės dažniau serga skrandžio opalige, pirma kraujo grupė siejama su skrandžio vėžiu, tačiau kol kas trūksta moksliškai pagrįstų įrodymų, kad taip iš tiesų yra. Kalbant apie kasos vėžį, situacija palankiausia vėlgi yra O grupės atstovams. Visos kitos grupės (A, B, AB) turi didesnę riziką susirgti šia klastinga liga. Tyrimais įrodyta, kad O grupės žmonės rečiau linkę sirgti kasos vėžiu.
Kognityvinės funkcijos
Ar kraujo grupė gali turėti įtakos jūsų atminčiai senatvėje? Pasirodo, taip. Vienas iš įdomiausių ir kartu labiausiai nerimą keliančių atradimų yra susijęs su AB (ketvirtąja) kraujo grupe. Neurologijos žurnaluose publikuoti tyrimai atskleidė, kad AB grupės žmonės turi 82 proc. didesnę tikimybę susidurti su atminties, kalbos ir dėmesio sutelkimo problemomis senstant, lyginant su kitomis grupėmis. AB kraujo grupės turėtojai gali susidurti su padidėjusia kognityvinių sutrikimų (susilpnėjusia atmintimi, sunkumais įsimenant) rizika.
Reakcija į stresą
- A grupė: Šių žmonių organizme kortizolio lygis natūraliai būna aukštesnis, be to, jis išsiskiria greičiau reaguojant į stresines situacijas.
- O grupė: Nors jie atsparūs daugeliui ligų, streso akivaizdoje O grupės atstovų organizmas išskiria daug adrenalino.
Atsparumas infekcijoms ir ilgaamžiškumas
Priėjome prie vieno labiausiai intriguojančių klausimų: ar kraujo grupė gali lemti gyvenimo trukmę? Kodėl O grupė laikoma „ilgaamžių” grupe? Istoriškai O grupė evoliucionavo taip, kad būtų atsparesnė tam tikroms mirtinoms infekcinėms ligoms, pavyzdžiui, maliarijai. Tačiau svarbu pabrėžti, kad šis „pranašumas” nėra garantija.
Nėštumo ypatumai
Kita vertus, nėštumo metu O grupė vėlgi demonstruoja savo apsaugines savybes. Šios grupės moterys turi mažesnę riziką susirgti preeklampsija - pavojinga būkle, kuriai būdingas aukštas kraujospūdis ir organų pažeidimai nėštumo metu.
Jūsų kraujo grupė lemia, kaip mirsite (Mokslas)
COVID-19 rizika
Pandemijos metu atlikti tyrimai parodė, kad A grupės žmonės turėjo šiek tiek didesnę riziką susirgti sunkesne COVID-19 forma ir patirti kvėpavimo nepakankamumą, tuo tarpu O grupės asmenys pasižymėjo šiek tiek geresniu atsparumu virusui ir lengvesne ligos eiga.
Rezus konfliktas nėštumo metu: kai kraujo grupės tampa iššūkiu
Kraujo grupė vaidina vaidmenį ir planuojant šeimą. Planuojančioms šeimos pagausėjimą poroms svarbi ne kraujo grupė, o Rh faktorius. Jeigu ir moters, ir vyro Rh yra vienodi - arba abu teigiami, arba abu neigiami, jokių problemų neiškils. Pavojaus nėra ir kai tėvo Rh faktorius yra neigiamas, o motinos - teigiamas. Bet jei tėvo Rh yra teigiamas, o motinos - neigiamas, tuomet besilaukianti moteris gali patirti įvairius sveikatos sutrikimus, gali iškilti grėsmė kūdikio gyvybei.
Kas yra rezus konfliktas?
Serologinis konfliktas - tai motinos ir vaisiaus kraujo grupių arba Rh (rezus) faktoriaus nesuderinamumas. Pavojus atsiranda nėštumo metu ir dažniausiai ne pirmojo, o vėlesnių, jei įvyksta taip vadinamasis rezus konfliktas. Tai yra, jei moteris, kurios kraujyje nėra rezus D faktoriaus, tai yra, ji - rezus neigiama, nešioja kūdikį, kurio kraujyje yra rezus D faktorius. Eritrocitų sienelėje yra apie 400 skirtingų antigenų, tačiau tik apie 30 iš jų gali sąlygoti hemolizinės ligos prasidėjimą. Pats reikšmingiausias yra Rh antigenas. Pagal jo buvimą eritrocituose žmonių kraujas skirstomas į rezus teigiamą (kai jis yra) ir rezus neigiamą (kai jo nėra). Mažiau svarbūs kraujo grupių (AB0) bei kiti antigenai.
Konflikto mechanizmas ir rizika
Kai būsimosios mamos Rh neigiamas, jos organizme nėra specifinio Rh antigeno. O vaisiaus organizme jų gali būti, jeigu jis paveldėjo iš tėvo. Tokia tikimybė nemaža - siekia apie 50 proc. Kuomet į „rezus neigiamos“ moters organizmą dėl įvairių priežasčių (kraujo perpylimai, įvairios procedūros nėštumo metu, gimdymas) patenka „rezus teigiamas“ kraujas, prieš jį susidaro antikūnai. Esant tam tikriems veiksniams - persileidimui, nėštumo nutraukimui, kraujavimui nėštumo metu, negimdiniam nėštumui, pilvo traumoms ar procedūroms nėštumo arba gimdymo metu, į motinos kraujotaką patenka rezus teigiamo vaisiaus eritrocitų. Kadangi moters organizme nėra D antigenų, imuninė sistema tuos eritrocitus atpažįsta kaip svetimkūnius, kaip bakterijas ar virusus ir ima kurti imuninį atsaką, kad juos nugalėtų. Dažniausiai pirmojo nėštumo metu tas konfliktas didelių problemų nesukelia, tačiau susiformuoja „imunitetas“ rezus D faktoriui ir pasigamina specialūs antikūnai prieš rezus D faktorių. Šie antikūnai yra labai smulkūs ir praeina pro placentą į vaisaus kraujotaką, todėl jei vėlesnių nėštumų metu moteris nešioja rezus D teigiamą vaisių, mamos imuninė sistema ima naikinti vaisiaus eritrocitus, išsivysto vaisiaus mažakraujystė, atsiranda pakitimų visame organizme - pakenkiami vidaus organai, organizme ima kauptis skysčiai, sutrinka širdies veikla, pažeidžiamos vaisiaus smegenys. Tai gali sukelti persileidimą, priešlaikinį gimdymą. Kuo anksčiau prasideda pažeidimas, tuo blogesnė išeitis, vaisius gali žūti.
Dėl serologinio konflikto kyla vaisiaus ir naujagimio hemolizinė liga. Iš motinos kraujo į vaisių patekę antikūnai sukelia raudonųjų kraujo kūnelių (eritrocitų) irimą, vadinamą hemolize. Tuomet vaisiaus kraujyje mažėja šių kraujo elementų, ryškėja mažakraujystė (anemija). Eritrocitų irimo produktai skatina kraujodaros židinius, todėl padidėja kepenys ir blužnis, o kraujyje padaugėja jaunų eritrocitų formų. Dėl padidėjusio kraujagyslių pralaidumo, poodyje ir kūno ertmėse kaupiasi skystis, sutrinka širdies veikla, vaisius gali gimti negyvas.
Lietuvoje hemolizine liga serga 6 iš 1000 naujagimių. Paprastai serga tie, kurie turi Rh D (ar kitą stiprų) antigeną, paveldėtą iš tėvo, o motina jo neturi. Rečiau susergama nesutampant kraujo grupėms, labai retai dėl kitų antigenų nesutapimo. Ligos riziką vaisiui ir naujagimiui sirgti hemolizine liga didina:
- anksčiau buvę gimdymai, savaiminiai persileidimai, nėštumo nutraukimai, negimdiniai nėštumai, cezario pjūvio operacijos, kraujo perpylimai;
- išorinis vaisiaus apsukimas gimdoje, priešlaikinis placentos atsidalijimas, kraujavimas, invazinės procedūros nėštumo metu (vaisiaus kraujo ar vandenų paėmimas tyrimams).
Rezus imunizacijos diagnostika ir prevencija
Ligos esant serologiniam konfliktui, nėščioji nieko blogo nejaučia, todėl svarbu žinoti apie galimą jo buvimą. Pastojus, pirmo apsilankymo pas gydytoją metu, išsiaiškinama vyro ir moters kraujo grupė bei rh faktorius. Jei moteris yra rh neigiama, nustatomas antikūnų prieš rh faktorių kiekis jos kraujyje, išsiaiškinami rizikos veiksniai.
Vaisiaus kraujo grupės nustatyti praktiškai beveik neįmanoma iki gimimo. Jei tėčio grupė yra rezus teigiama, dalis vaisių bus rezus neigiamos kraujo grupės, kita dalis - teigiamos. Kai turime rezus neigiamą nėščiąją, tai žinia medikams, kad ją reikia atitinkamai prižiūrėti, o įvykus tam tikriems nutikimams nėštumo metu, reikia skirti profilaktiką ir laiku suleisti anti-D imunoglobuliną. Kita vertus, jei tėtis ir mama yra irgi rezus neigiami, neįmanoma, kad vaisius turėtų teigiamą kraujo grupę, rizikos nėra ir profilaktika kaip ir nėra būtina, tačiau yra tam tikrų situacijų, kai moters vyras ir vaisiaus tėvas būna skirtingų kraujo grupių, todėl tokiu atveju profilaktika taip pat būtina.
Rezus imunizacija nustatoma tada, jeigu nėščiosios kraujyje nustatomi antikūnai prieš rezus D faktorių. Jei moters kraujyje antikūnų prieš rezus antigeną nėra, taikoma imunoprofilaktika. Jei nieko panašaus nenutiko, ištiriame antikūnus nėštumo pradžioje, jei jų nėra, pakartojame tyrimą apie 28-32 nėštumo savaitę, jei vėl nerasta, reiškia šio nėštumo metu imunizacija neįvyko, jokių problemų nebuvo. Vaisiaus eritrocitų patekimo į moters organizmą tikimybė didėja kartu su nėštumu, todėl trečiame trimestre bet kokiu atveju suleidžiamas anti-D imunoglobulino profilaktiškai visoms rezus D neigiamos grupės nėščiosioms. Kai naujagimis gimsta, nustatoma jo kraujo grupė ir jei ji yra rezus D teigiama, moteriai suleidžiamas imunoglobulinas.
Rezus faktoriaus neturinčioms nėščiosioms, kurių kraujyje nerandama antikūnų, taikoma imunoprofilaktika: 28 nėštumo savaitę ir per 24-72 val. po gimdymo (jei naujagimis turi Rh faktorių) į raumenis suleidžiama 300μg anti-Rh imunoglobulino. Jis neutralizuoja į motinos kraujotaką patekusius vaisiaus eritrocitus, turinčius Rh faktorių, todėl antikūnai nespėja pasigaminti. Ligos vienkartinė imunoprofilaktika taip pat būtina po: nėštumo nutraukimo, savaiminio persileidimo, negimdinio nėštumo, išorinio vaisiaus apsukimo, intervencinių procedūrų nėštumo metu.
1968 metais pradėjus taikyti visuotinę anti D imunoprofilaktiką, rezus imunizacijos rizika yra sumažėjusi iki 0,2 proc. Galima sakyti, kad taikant šiuolaikines priemones laiku ir vietoje, rizika yra labai maža. Rezus D faktoriaus imunizacija yra pati dažniausia ir rimčiausia, tačiau egzistuoja dar apie 50 įvairių eritrocitų antigenų galinčių sukelti nėščiosios imunizaciją.

Hemolizinės ligos gydymas
Jei antikūnų randama, jie tiriami kartą per mėnesį nuo 20 nėštumo savaitės. Antikūnų kiekiui didėjant, atliekama amniocentezė - tyrimui paimama vaisiaus vandenų (ultragarso kontrolėje duriama per pilvo sieną ir pritraukiama į švirkštą) bei nustatomas vaisiaus hemolizinės ligos sunkumas pagal juose esančią bilirubino koncentraciją. Vaisius papildomai tiriamas ultragarsu, vertinama jo smegenų kraujotaka.
Pagal hemolizinės ligos sunkumą skiriamos trys jos formos:
- Lengva (mažakraujystė): būdingas odos ir gleivinių blyškumas, nežymiai padidėjusios kepenys, blužnis. Esant lengvo laipsnio vaisiaus pažeidimui, amniocentezė kartojama po 3 savaičių, gimdymas numatomas laiku.
- Vidutinio sunkumo (gelta): būna geltoni vaisiaus vandenys, virkštelė, pirmosiomis gyvenimo valandomis pagelsta oda ir gleivinės, ryškiai padidėja kepenys ir blužnis. Jei išauga labai didelis eritrocitų irimo produkto (bilirubino) kiekis kraujyje, kyla smegenų „apsinuodijimo“ bilirubinu (bilirubininės encefalopatijos) pavojus. Naujagimis tampa mieguistas, vangus, negydant prasideda traukuliai, nugaros raumenų mėšlungis, sutrinka kvėpavimas, ištinka koma. Esant vidutinio sunkumo hemolizinei ligai, tyrimai kartojami po 2 savaičių. Jei bilirubino kiekis nedidėja, gimdymas numatomas 37-38 nėštumo savaitę. Bilirubino koncentracijai didėjant, elgiamasi kaip sunkios hemolizinės ligos atveju.
- Sunki (vandenė): naujagimio būklė labai sunki, kartais jis gimsta negyvas. Po gimimo greitai sutrinka kvėpavimas ir širdies veikla. Oda būna labai blyški, su kraujosruvomis, vėliau pagelsta, padidėja kepenys ir blužnis. Esant sunkiai hemolizinei ligai, atliekamas kraujo perpylimas gimdoje esančiam vaisiui. Jis kartojamas kas 7-10 d. ir gimdymas numatomas 34-35 nėštumo savaitę.
Jeigu nėštumo metu nustatoma, kad yra antikūnų, profilaktiką taikyti beprasmiška, tada belieka stebėti vaisių ir jo būklę, gydyti jį dar gimdoje, kiek įmanoma, kad vėliau būtų išvengta sunkių pasekmių. Jei gydymas nepadeda, matome, kad būklė blogėja, galvojama apie nėštumo užbaigimą ir gimdymą. Tas pats ir jei randama antikūnų prieš rezus D antigeną nėštumo pradžioje - profilaktika nebetaikoma, vaisius stebimas, nėštumas tampa labai didelės rizikos. Kūdikiui, kuris gimsta su teigiama kraujo grupe, ir visą nėštumą buvo stebėtas, nes buvo prasidėjęs rezus konfliktas, be abejo, taikomas gydymas ir dažniausiai toks nėštumas užbaigiamas anksčiau. Kartais reikia labai sudėtingų veiksmų ir procedūrų, kad būtų išgelbėta kūdikio gyvybė. Bet jei nėštumo ar juo labiau ankstesnių nėštumų metu moteris nebuvo imunizuota, rizika minimali.
Ar mityba pagal kraujo grupę veiksminga?
Vienas įdomiausių, tačiau kartu ir diskusijų keliantis klausimas yra mityba pagal kraujo grupę. Šią teoriją išpopuliarino daktaras Peter D’Adamo, teigęs, kad kiekvienai kraujo grupei tinkamiausi tam tikri produktai. Nors mityba pagal kraujo grupes (pvz., Peterio D’Adamo teorija) yra labai populiari, griežtų mokslinių įrodymų, patvirtinančių jos efektyvumą, trūksta. Dauguma dietologų sutinka, kad teigiami pokyčiai laikantis šios dietos dažniausiai atsiranda dėl to, kad atsisakoma perdirbto maisto ir cukraus, o ne dėl specifinės sąveikos su kraujo grupe. Svarbu pabrėžti, kad ši mitybos teorija išlieka daugiau populiariosios sveikatingumo krypties dalimi nei moksliškai patvirtinta taisyklė.
Žinoti savo kraujo grupę: kodėl tai svarbu?
Informacija apie kraujo grupės sąsajas su sveikata neturėtų tapti nerimo šaltiniu. Priešingai - tai yra vertingas įrankis personalizuotai sveikatos priežiūrai. Pavyzdžiui, jei turite A, B ar AB kraujo grupę, jums ypač svarbu atidžiai stebėti kraujospūdį, cholesterolio kiekį ir vengti rūkymo, kuris dar labiau didina kraujo klampumą. Reguliarus fizinis aktyvumas šiems žmonėms yra ne tik rekomendacija, bet ir būtinybė, siekiant išvengti trombozės. Galutinėje perspektyvoje genetika užtaiso ginklą, bet gaiduką nuspaudžia gyvenimo būdas. Jūsų mityba, fizinis aktyvumas, miego kokybė ir emocinė sveikata turi kur kas didesnę įtaką jūsų ilgaamžiškumui nei tos kelios raidės laboratorijos išraše.
Kur rasti savo kraujo grupę? Ši informacija labai svarbi, ypač esant nelaimingiems atsitikimams ar skubiai prireikus kraujo perpylimo. Savo kraujo grupę galima sužinoti atlikus kraujo tyrimą laboratorijoje arba pažiūrėjus į medicininius dokumentus (pavyzdžiui, gimimo ar skiepų kortelę, ligoninės išrašus). Ji dažniausiai pažymėta sveikatos pažymėjimuose, kraujo donorystės dokumentuose ar laboratorinių tyrimų atsakymuose. Planuojant nėštumą svarbu ne tik žinoti savo kraujo grupę, bet ir pasirūpinti savo širdies ir kraujagyslių veikla.
tags: #vaisingumas #pagal #kraujo #grupes





