Ureaplazma nėštumo metu: grėsmės, diagnostika ir valdymas
Ureaplazmozė - tai lytiniu keliu plintanti infekcija, kurią sukelia bakterijos
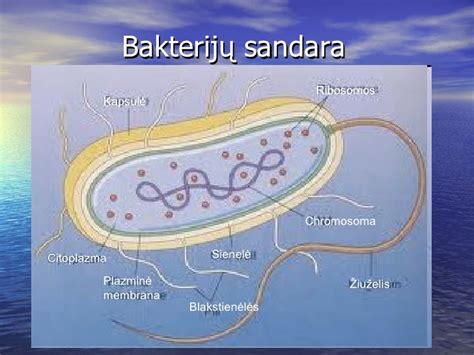
Mikoplazma ir Ureaplazma yra vienos iš mažiausių bakterijų rūšių. Tiek Ureaplazma, tiek Mikoplazma yra bakterijos, kurios priklauso mikroorganizmų klasei, vadinamai mikoplazmomis. Šios bakterijos yra unikalios tuo, kad neturi ląstelės sienelės. Dėl šios sienelės nebuvimo jas sunkiau gydyti antibiotikais, nes daugelis įprastų antibiotikų (pvz., penicilinas), veikia būtent pažeisdami bakterijų ląstelės sienelę. Dėl šios priežasties penicilinai ir cefalosporinai ureaplazmozės atveju neveiksmingi.
Šios bakterijos dažniausiai yra perduodamos lytiniu būdu, tačiau gali būti perduotos ir iš motinos vaisiui arba naujagimiui. Taip pat šios bakterijos yra gerokai mažesnės už įprastas bakterijas ir geba įsiskverbti gilyn į gleivinę ir jos ląsteles. Ureaplazmozė - tai dažna, tačiau dažnai nepastebima infekcija, galinti turėti rimtų pasekmių reprodukcinei sveikatai.
Ureaplazmos ir Mikoplazmos tipai bei jų poveikis
Ureaplazmos grupę sudaro dvi bakterijų rūšys -
- Nors
Ureaplasma bakterijos gali būti perduodamos lytiniu keliu, tačiau jos nėra laikomos tradicinėmis lytiškai plintančiomis infekcijomis (LPI). - Gydytojai į
Ureaplasma urealyticum žiūri labiau kaip į LPI, kadangi ji turi didesnį potencialą iššaukti infekcijos simptomus ir komplikacijas. - Tačiau svarbu paminėti, kad dažniausiai ši bakterija nekelia problemų žmonėms, turintiems stiprią imuninę sistemą ir normalią mikrobiomo pusiausvyrą, kuri neleidžia šiai bakterijai peraugti.
Ureaplasma parvum dažniau laikoma tiesiog komensaline bakterija, tai reiškia, kad ji gali gyventi žmogaus organizme (ypač apatiniuose lytiniuose takuose) nesukeldama ligos ar simptomų, ir tik retais atvejais, nusilpus organizmui, ji gali tapti pavojinga.
Kalbant apie mikoplazmas, šiuo metu žinoma apie 200
Mycoplasma genitalium Mycoplasma hominis
Mycoplasma hominis
Šios bakterijos gyvena šlapimo takuose ir lytiniuose organuose. Jos aptinkamos maždaug 50% moterų, rečiau pas vyrus. Jeigu esate sveikas, nerimauti dėl šios bakterijos dažniausiai nereikia, nes ji retai sukelia infekciją. Lyginant su
Mycoplasma genitalium
Ureaplazmos simptomai
Sveiko žmogaus imuninė sistema paprastai sugeba kontroliuoti
Ureaplazmos simptomai moterims
Moterims, turinčioms
- Skausmas arba deginimas šlapinantis
- Dažnas šlapinimasis
- Niežėjimas arba skausmas lytinių organų srityje
- Deginimas ar niežėjimas šlaplėje
- Neįprastos išskyros ar kvapas iš makšties (moterims tai gali pasireikšti vandeningomis išskyromis ir nemaloniu kvapu iš makšties)
- Apatinės pilvo dalies ar dubens skausmas ar diskomfortas
- Paraudimas ir uždegimas
Ureaplazmos simptomai vyrams
Vyrams, užsikrėtusiems
- Skausmas ar deginimo pojūtis šlapinantis
- Išskyros iš šlaplės
Ureaplazmos sukeliamos ligos ir komplikacijos
1. Vaisingumo problemos
Kadangi ureaplazma aptinkama pas žmones (tiek pas moteris, tiek pas vyrus), kurie susiduria su nepaaiškinamu nevaisingumu, tai leidžia manyti, kad tarp šių reiškinių egzistuoja ryšys. Moterims ši infekcija, kartu su kitais galimais veiksniais, gali labai apsunkinti pastojimą. Tai gali įvykti, jei bakterijos pasiekia viršutinius lytinius takus - gimdą, kiaušintakius ar kiaušides. 2020 m. atliktas tyrimas, kuriame dalyvavo 245 moterys, parodė, kad bet kurios iš tirtų bakterijų kolonizacija kiaušintakiuose buvo siejama su nevaisingumu, įskaitant ir
2. Bakterinė vaginozė (BV)
2022 m. atliktame tyrime, kuriame dalyvavo 1155 reprodukcinio amžiaus moterų, buvo parodyta, kad
3. Uretritas
4. Mažas spermatozoidų kiekis
2023 m. tyrimas, apėmęs 2019-2021 m. duomenis, parodė, kad
5. Prostatitas
Prostatitas - tai prostatos liaukos uždegimas, kuris gali sukelti šiuos simptomus: skausmą šlapinantis, drumstą arba kraujingą šlapimą, šlapinimosi sunkumus, skausmą lytinių organų srityje, stiprų ir staigų norą šlapintis. 2020 m. tyrimas nustatė sąsają tarp
6. Endometriozė ir kiti uždegimai
2019 m. atliktas laboratorinis tyrimas su pelėmis parodė, kad
Ureaplazma nėštumo metu
Įvairios infekcijos nėštumo metu kelia pavojų tiek mamai, tiek jos vaisiui. Nors kai kuriais atvejais ureaplazmos gali nekelti jokios grėsmės, jų aktyvumas tam tikromis sąlygomis (pvz., nusilpus imunitetui ar nėštumo metu) gali tapti patogeniškas.
Perinatalinis sergamumas ir mirtingumas išlieka viena aktualiausių ir skaudžiausių akušerijos problemų. Ieškant blogų nėštumo baigčių priežasčių, vis daugiau dėmesio skiriama
Galimos ureaplazmos sukeliamas komplikacijos nėštumo metu:
- Ankstyvas vaisiaus vandenų plyšimas ir priešlaikinis gimdymas. Nėštumo metu infekcija gali sukelti priešlaikinį gimdymą: užsikrėtimo atveju skatinama citokinų ir prostaglandinų gamyba sukelia priešlaikinį vaisiaus vandenų plyšimą. 2020 m. tyrimas parodė ryšį tarp
Ureaplasma bakterijų ir ankstyvo vaisiaus vandenų plyšimo bei priešlaikinio gimdymo. Tokie naujagimiai turi didesnę perinatalinio sergamumo ir mirtingumo riziką. Taip pat nustatytas aiškus ureaplazmos bakterijų ryšys su naujagimių meningitu. - Chorioamnionitas.
Ureaplazmos infekcija nėštumo metu gali iššaukti gimdos uždegimą. Tokie uždegiminiai procesai gali lemti bronhopulmoninę displaziją, pogimdymines sistemines infekcijas bei intrauterininį chorioamnionitą (vaisiaus dangalų uždegimas) - visas šias būkles lydi rimtos pasekmės tiek motinai, tiek vaikui. 2021 m. mokslinis tyrimas parodė, kad nors daugybė bakterijų gali būti susijusios su chorioamnionitu, tačiau dažniausiai mėginiuose buvo randama būtentUreaplasma . - Nėštumo praradimas. Mokslininkai nustatė, kad tam tikros
Ureaplasma rūšys dažnai aptinkamos moterims, patyrusioms nėštumo praradimą. Pavyzdžiui, 2020 m. tyrimas nustatė, kad iš visų moterų, kurios prarado nėštumą, 66,3 % placentoje turėjoUreaplasma parvum . Nepaisant naujausių tyrimų, mokslininkai vis dar aiškinasi šių bakterijų ir nėštumo komplikacijų ryšį. Nėra iki galo aišku, kodėl kai kurioms moterims ši bakterija iššaukia komplikacijas, o kitoms ne.
Mycoplasma hominis ir Mycoplasma genitalium komplikacijos nėštumo metu:
Šios bakterijos taip pat gali sukelti komplikacijų nėštumo metu, tokių kaip negimdinis (ektopinis) nėštumas (embrionas vystosi ne gimdoje), priešlaikinis gimdymas, persileidimas.
Komplikacijos: TORCH infekcijos, chlamidiozė, gonorėja, ŽIV/AIDS – nėščiųjų slauga | @LevelUpRN
Diagnostika ir gydymas
Ureaplazmų ir Mikoplazmų nustatymui dažniausiai imamas tepinėlis iš makšties, gimdos gleivinės ar šlaplės. Kartais imamas šlapimo mėginys, tačiau toks diagnozavimo būdas yra mažiau patikimas. Tada mėginys yra analizuojamas pasitelkus PGR technologiją.
Ureaplazma yra unikali bakterija, nes ji neturi ląstelės sienelės. Tai yra pagrindinė priežastis, kodėl daugelis įprastų antibiotikų jai nėra veiksmingi. Patvirtinus ureaplazmos buvimą, gydytojas paskiria antibiotikų kursą. Moterims dažniausiai prireikia ilgesnio gydymo nei vyrams. Moterims skiriamas 14 - 21 dienų kursas, o vyrams dažnai pakanka ir savaitės kurso. Per trumpas gydymo kursas gali nesunaikinti bakterijos, o tik apmažinti jos skaičių, dėl ko simptomai po gydymo gali vėl atsinaujinti. Gydyti būtina abu lytinius partnerius. Pabaigus antibiotikų gydymą, atlikti testą galima tik po mėnesio ar kelių, kadangi šios bakterijos yra vienos iš lėčiausiai augančių bakterijų ir užtrunka, kol jos vėl užauga iki testais aptinkamų kiekių. Pagrindinės gydytojų užduotys gydymo metu yra atkurti imunitetą, sumažinti uždegimą ir atnaujinti makšties mikroflorą. Kartu būtina gydyti visas nustatytas infekcines ir virusines ligas.
Efektyviausi antibiotikai:
Doxycyclin (tetraciklinų klasė): dažniausiai šis antibiotikas yra pirmo pasirinkimo gydymas, nes yra labai efektyvus. Tačiau nėra saugus nėščioms moterims.Azithromycin (makrolidų klasė): nors kai kurie moksliniai tyrimai mini, kad šis antibiotikas yra mažiau efektyvus neiDoxycyclin , tačiau jis vis tiek yra labai efektyvus antibiotikas, gydant šias bakterijas. Skiriamas ir nėštumo metu.Levofloxacin arbaMoxifloxacin (fluorochinolonų klasė). Šie antibiotikai skiriami tik tuomet, kai bakterija yra atspari aukščiau minėtiems antibiotikams.
Svarbiausi tyrimai nėštumo metu
Nėštumas - tai normali fiziologinė sveikatos būsena. Gera medicinos priežiūra yra viena svarbiausių sąlygų, kad kūdikis gimtų sveikas. Dažnų patikrinimų svarba - tikimybė susilaukti sveiko kūdikio yra dar didesnė, jei būsimoji mama kuo anksčiau apsilanko pas gydytoją ir nepraleidžia profilaktinių patikrinimų, tačiau dažnai vien profilaktinių tyrimų neužtenka. Yra laboratoriniai tyrimai, kuriuos specialistai tik rekomenduoja, tačiau jie kelia didelę grėsmę nėščioms moterims. Bakterijų ir virusų nešiojimas labai paplitęs reiškinys ir dažnai būna besimptomis, dažnai subklinikinis, nustatomos tik laboratorinių tyrimų pagalba. Sukėlėjus nešiojanti moteris yra infekcijos šaltinis ir nėštumo metu gali sukelti pavojų vaisiui.

Daugelyje šalių lytiškai aktyvios moterys skatinamos reguliariai, bent kartą per metus, net jei ir neturėjo įtartinų lytinių santykių, tirtis dėl lytiškai plintančių ligų. Tuomet infekcija greičiau nustatoma, skiriamas gydymas, infekcija nebeplinta toliau, t. y. neperduodama kitiems partneriams. Yra daugybė infekcijų, kurios gali turėti reikšmingą poveikį nėštumo eigai ir vaisiaus vystymuisi.
Privalomi ir rekomenduojami tyrimai nėštumo metu:
- Toksoplazmozė (
Toxoplasma gondii IgG ir IgM): Pagrindiniai toksoplazmozės infekcijos šaltiniai yra užteršta toksoplazmų oocistomis aplinka ir infekuota toksoplazmų cistomis žalia ar nepakankamai termiškai apdorota mėsa. Dažniausiai infekcija pasireiškia švelnia forma, nejaučiant jokių ryškesnių simptomų. Taksoplazmozė itin pavojinga nėščiosioms - serganti motina parazitą gali perduoti per placentą vaisiui, neturinčiam imuniteto. Didžiausias infekcijos pavojus vaisiui yra nėštumo pradžioje - galimas savaiminis persileidimas, o gimusiam kūdikiui - smegenų vandenė, aklumas bei kurtumas. Nėščiajai I-ame nėštumo trimestre susirgus toksoplazmoze, liga gali sukelti vaisiaus apsigimimą, savaiminį persileidimą, priešlaikinį gimdymą, vaisiaus augimo sulėtėjimą ar žūtį gimdoje. Užsikrėtus III-ame nėštumo trimestre, yra didesnė vaisiaus užkrėtimo rizika. - Raudonukė (viruso IgG): Raudonukė - infekcinė virusinė liga, pasireiškianti odos bėrimu, padidėjusiais pakaušio bei kaklo limfmazgiais. Raudonukės viruso IgG tyrimas atliekamas imuniteto prieš raudonukę įvertinimui arba aktyvios ligos diagnozavimui. Susirgus raudonuke nėštumo metu, virusas infekuoja vaisių, o tai lemia didelę apsigimimų tikimybę: smegenų pažeidimus, širdies defektus, aklumą bei kurtumą. Raudonukės infekcija pirmosiomis 20 nėštumo savaičių gali padidinti persileidimo riziką. Raudonukės RNR virusas pasižymi stipriu teratogeniniu poveikiu.
- Citomegaloviruso (
CMV IgG ir IgM): Citomegaloviruso infekcija nėščioms moterims yra itin pavojinga, nes gali sukelti įvairių komplikacijų vaisiui, ypač jei užsikrėtimas įvyksta pirmosiomis nėštumo savaitėmis. Naujagimių CMV infekcija pasireiškia per kelias dienas nuo gimimo. Citomegaloviruso infekcijai būdingas kūno pageltimas, kepenų ir blužnies padidėjimas, bėrimas bei centrinės nervų sistemos pažeidimai. Jei CMV tyrimo rezultatas yra IgG+/IgM-, reiškia, kad citomegalovirusas yra latentinėje, neaktyvioje būsenoje, motina turi imunitetą, kurį perduos vaisiui. Jei CMV antikūnų testo rezultatas yra IgG-/IgM+, galima įtarti pirminę infekciją, arba yra nespecifinė IgM reakcija. Jei po dviejų savaičių pakartojus tyrimą rezultatas yra IgG+/IgM+, didelė tikimybė, kad tai yra pirminė CMV infekcija, kuri gali būti perduota vaisiui. Jei CMV testo rezultatas yra IgG-/IgM-, galima teigti, kad nėščioji nebuvo užsikrėtusi citomegalovirusu arba infekcija yra latentinėje fazėje ir CMV IgG lygis yra toks žemas, kad neviršija aukščiausios normos ribos. CMV paplitimas nėštumo metu įvyksta 1-7 proc.visų nėščių moterų. Ligos eiga nėščiai moteriai dažniausiai yra besimptomė. Nėštumas ligos sunkumo nekeičia. -
Chlamydia trachomatis :Chlamydia trachomatis infekcija - lytiniu keliu plintanti liga, dažnai diagnozuojama nėštumo metu.Chlamydia trachomatis infekcija daugeliu atvejų yra besimptomė, tačiau gali sukelti įvairių komplikacijų, tokių kaip priešlaikinis gimdymas ar vaisiaus dangalų ankstyvasis plyšimas. Literatūros duomenimis 30-50 % naujagimių, kurių motinos turi aktyvią, negydytą C. trachomatis infekciją, išsivysto konjuktyvitas (akies junginės uždegimas), o 5-10 % atvejų gali išsivystyti aspiracinė pneumonija. Plaučių uždegimas dažniausiai pasireiškia kūdikiams nuo 6 savaičių iki 6 mėnesių amžiaus. Šios bakterijos sukelta infekcija gali būti sąaugų mažajame dubenyje priežastimi, tai gali įtakoti moters nevaisingumą dėl kiaušintakių užakimo. - B grupės beta hemolizinis streptokokas: Infekcija pasireiškia sepsiu, pneumonija ar meningitu. Nėščiosioms šie streptokokai gali sukelti jokiais simptomais nepasireiškiančią bakteriuriją arba cistitus, kurie vėliau gali sukelti inkstų uždegimus. Randamas makštyje apie 20 proc. nėščiųjų. Diagnozuojama atliekant pasėlį po 35 nėštumo savaitės.
- Vėjaraupių viruso IgG: Vėjaraupiai (
Varicella ) - ūminė virusinė infekcija, pasireiškianti karščiavimu bei gleivinių bėrimu. Vėjaraupių sukėlėjas yraVaricella zoster virusas (VZV), dar vadinamasHuman herpes virus 3 . Vienas dažniausių motinos klinikinių komplikuotos vėjaraupių ligos požymių nėštumo metu yra vėjaraupių pneumonija, kuri gali greitai progresuoti iki hipoksijos ar kvėpavimo nepakankamumo. Jei motina užsikrečia vėjaraupių infekcija ankstyvuoju nėštumo laikotarpiu (nuo 8 iki 20 sav.), vaisiui gresia įgimto vėjaraupių sindromo išsivystymo rizika. Šiam sindromui būdingi odos, akių struktūriniai pažeidimai bei galūnių hipoplazija. Nėštumo metu motinos sergamumas vėjaraupiais taip pat yra susijęs su vėlesniu pūslelinės išsivystymu kūdikystėje. Vėjaraupių viruso IgG tyrimas atliekamas imuniteto prieš vėjaraupius įvertinimui arba aktyvios ligos diagnozavimui. Antikūnų padidėjimas kraujyje rodo anksčiau buvusią infekciją arba įgytą imunitetą po skiepo. -
HBsAg (Hepatitas B): Virusinis hepatitas B - hepatito B viruso sukeltas ūminis arba lėtinis kepenų uždegimas. HBV perdavimo iš motinos vaikui rizika iš HBsAg (+) motinų jų kūdikiams, nenaudojant aktyviosios ir pasyviosios imunizacijos, siekia 90%. Perdavimas gali įvykti gimdoje, gimdymo metu arba po gimimo. Jei ūminis HBV yra simptominis, dėl geltos ir intoksikacijos gali prasidėti priešlaikinis gimdymas. Antroje nėštumo pusėje HBV gali komplikuotis: pasireiškia ūminis kepenų nepakankamumas, didelė kepenų nekrozė. Nėščiajai sergant ūmia ar aktyvia lėtine infekcija, nėštumo metu vaisius užkrečiamas 5 proc., gimdymo metu - 95 proc. atvejų. Virusu užkrėsti naujagimiai suserga besimptomiu lėtiniu hepatitu. - Žmogaus imunodeficito viruso (ŽIV 1/2 ir 0 tipo antikūnai): ŽIV yra retrovirusas, pažeidžiantis T limfocitus ir sukeliantis imuninės sistemos nepakankamumą. Perinatalinis ŽIV perdavimas iš motinos vaisiui priklauso nuo daugelio veiksnių. ŽIV užsikrėtusi nėščioji infekciją gali perduoti vaikui: 1) nėštumo metu (vaisiui esant gimdoje, prieš gimdymą); 2) gimdant; 3) žindant kūdikį. Nustatyta, kad ŽIV perdavimo rizika iš motinos vaikui yra 25-30 proc. nemaitinant krūtimi ir 40 proc. žindant naujagimį. Didesnė ŽIV perdavimo rizika vaisiui yra kai moteris užsikrėtė ŽIV nėštumo metu. Žmogaus imunodeficito viruso (ŽIV) tyrimu nustatomi specifiniai antikūnai motinos kraujo serume ir plazmoje.
- Sifilis (RPR ir TPHA tyrimai): Sifilis - lytiniu keliu plintanti bakterinė infekcija, kurią sukelia bakterija
Treponema pallidum . Nėščiosios, sergančios ankstyvuoju sifiliu ir negydomos, 70-100 % pagimdo sifiliu užkrėstą naujagimį. Sifiliu serganti nėščioji vaisių užkrečia per placentą nuo 12 nėštumo savaitės. Užkrėstas sifiliu naujagimis būna hipotrofiškas, gali turėti kvėpavimo sutrikimų, smegenų edemą, ascitą, padidėjusią blužnį. Naujagimiui įgimto sifilio požymiai atsiranda per pirmuosius 4-5 mėnesius - tai karščiavimas, makopapulinis bėrimas (dažnai ant delnų ir padų), limfadenopatija, gydymui atsparus enteritas, laringitas, hemolizinė anemija ir kt. RPR - pirminis tyrimas, kurį reikėtų atlikti įtarus sifilį ar tikrinantis profilaktiškai. TPHA - tyrimas, naudojamas patikslinti diagnozę po to, kai RPR tyrimo metu gaunamas teigiamas rezultatas. - Kepenų fermentų ir pigmentų tyrimai: ALT, AST ir bilirubino koncentracija normalaus nėštumo metu nekinta, jeigu padidėja - kepenų pažeidimas.
- Gonorėja: Šia liga sergančios moterys skundžiasi išskyromis iš makšties.
- Kraujo grupė: Kiekvienas žmogus gimsta turėdamas tam tikrą kraujo grupę.
- Bendras kraujo tyrimas: BKT parodo uždegimus, padeda atskirti bakterinės kilmės ir virusinės kilmės infekcijas. Parodo mažakraujystę.
Tyrimai Vilniaus mieste rodo, kad daugiau nei pusė tirtų moterų praėjusiais metais buvo apsikrėtusios lytiškai plintančiomis infekcijomis (LPI). Dažniausiai nustatoma lytiniu keliu plintanti infekcija buvo
tags: #ureoplasma #nestumo #metu





