Pasunkėjęs Kvėpavimas Nėštumo Metu: Nuo Fiziologinių Pokyčių Iki Pavojingų Būklių
Nėštumas - tai laikotarpis, kupinas džiaugsmingų laukimo akimirkų, tačiau neretai lydimas įvairių fizinių pokyčių ir diskomforto, tarp kurių ir pasunkėjęs kvėpavimas. Nėščia moteris kvėpuoja už du, o jos organizme vykstantys procesai lemia tai, kad kvėpavimo sistema patiria didesnį krūvį. Svarbu atskirti, kada oro trūkumas yra natūrali fiziologinė būsena, o kada tai gali būti rimtos komplikacijos, reikalaujančios medicininės pagalbos, požymis. Šiame straipsnyje aptarsime dažniausias pasunkėjusio kvėpavimo priežastis nėštumo metu, rizikos veiksnius bei galimus gydymo ir prevencijos būdus.
Kodėl nėščiajai sunku kvėpuoti?
Pasunkėjęs kvėpavimas nėštumo metu gali turėti įvairių priežasčių, dauguma kurių yra susijusios su natūraliais fiziologiniais pokyčiais organizme. Tačiau kartais tai gali signalizuoti ir apie rimtesnes sveikatos problemas.
Fiziologinės priežastys
Pagrindinė pasunkėjusio kvėpavavimo priežastis yra augantis vaikelis. Nėštumo metu dėl gimdos plėtimosi diafragma pakyla apie 4 cm, todėl sumažėja plaučių funkcinė liekamoji talpa ir liekamasis tūris. Tačiau forsuota gyvybinė talpa (FVC), didžiausia iškvėpimo srovė (PEF) ir forsuoto iškvėpimo tūris per pirmą sekundę (FEV1) nesikeičia.
Nėštumo metu keičiasi hormonų gamyba moters organizme. Dėl hormono progesterono padaugėjimo padidėja minutinė ventiliacija (20-40 proc.) ir kvėpavimo dažnis, o tai lemia pagreitėjusį kvėpavimą. Iki 75 proc. moterų nėštumo metu, ypač III trimestre, jaučia oro trūkumą dėl fiziologinės hiperventiliacijos. Dėl estrogenų padaugėjimo į nosies kapiliarus priplūsta kur kas daugiau kraujo, todėl paburksta nosies gleivinė, ypač III trimestre, kas taip pat gali apsunkinti kvėpavimą.
Be to, nėštumo metu moters organizme cirkuliuojančio kraujo tūris padvigubėja, tad širdžiai tenka atlikti dvigubai sunkesnį darbą, o tai taip pat gali sukelti oro trūkumo jausmą.

Ką daryti, jeigu nėštumo metu trūksta oro?
Vaisiaus augimo nesustabdysite, todėl nėštumo pabaigoje teks prisitaikyti ir sulėtinti tempą. Būkite realistė įvertindama, ką galite, o ko negalite padaryti. Visada klausykite savo kūno. Yra keletas patarimų, kaip palengvinti kvėpavimą:
- Gera laikysena: Nėštumo metu pasikeičia svorio centras, pakinta laikysena, ir dėl to plaučiai dar labiau spaudžiami, tampa sunkiau kvėpuoti (tai yra ir viena iš pagrindinių nugaros skausmo nėštumo metu priežasčių). Stengiantis ištiesinti nugarą ir pakelti pečius, plaučiams atsiveria daugiau erdvės.
- Sąmoningas kvėpavimas, kvėpavimo pratimai: Visuomet stenkitės kvėpuoti giliai, ramiai, mokykitės diafragminio kvėpavimo. Gilus kvėpavimas padeda aprūpinti organizmą ir vaisių pakankamu deguonies kiekiu.
- Tinkama atrama sėdint, gulint: Sėdėkite ir gulėkite patogiai, naudodamos pagalves, kad pakeltumėte viršutinę kūno dalį ir palengvintumėte kvėpavimą.
- Kvėpavimas gaiviu, švariu oru: Nėštumo metu kvėpuoti sunkiau, todėl labai svarbu, kad įkvepiamas oras būtų kuo gaivesnis ir švaresnis. Dažnai vėdinkite patalpas, pasivaikščiokite gryname ore.
- Jokių tabako dūmų! Nerūkykite. Tai gali sukelti sunkius astmos priepuolius, deguonies trūkumą vaisiui.
Kvėpavimas nėštumo metu
Kada reikia kreiptis į gydytoją?
Daugeliui moterų nėštumo pabaigoje tampa sunkiau kvėpuoti, tačiau tai nėra simptomas, į kurį galima numoti ranka: svarbu įsitikinti, kad kvėpavimą apsunkina augantis vaisius, o ne ligos ar kitos pavojingos būklės, kurias būtina gydyti. Todėl, jei turite bent menkiausių abejonių, pasikalbėkite su jus prižiūrinčiu gydytoju apie apsunkintą kvėpavimą, dusulį. Nedelsdami kreipkitės medicininės pagalbos, jei jaučiate stiprų galvos skausmą, staigų patinimą, regėjimo pokyčius, stiprų pilvo skausmą arba itin pasunkėjusį kvėpavimą.
Astma nėštumo metu
Astma dažnai vargina ir nėščiąsias. Jeigu astma nėštumo metu gerai kontroliuojama, moteris neturi problemų ir vaikas gimsta kaip nesergančios moters.
Kaip nėštumas veikia astmą?
Nėštumo metu organizme vykstantys pokyčiai gali išprovokuoti įvairių lėtinių ligų, taip pat ir astmos, priepuolius. Paprastai trečdalio moterų astmos simptomai nėštumo metu pagerėja, trečdalio - pablogėja, o trečdalio - nesikeičia. Astma gali paūmėti bet kuriuo nėštumo laikotarpiu, bet dažniausiai nuo 24 iki 36 nėštumo savaitės. Apie 10 proc. moterų ji paūmėja gimdymo metu, tačiau tokie paūmėjimai retai pasitaiko moterims, kurioms astma buvo sėkmingai gydyta nėštumo metu. Likus 4 savaitėms iki gimdymo, daugelio moterų astma palengvėja. Praėjus 3 mėnesiams po gimdymo, 73 proc. moterų astma tampa kaip ir iki nėštumo. Tik retais atvejais liga paūmėja, palyginti su būkle prieš nėštumą.
Dėl visų šių simptomų gali susidaryti įspūdis, kad astma paūmėjo, tačiau tikslią diagnozę padeda nustatyti spirometrija arba didžiausios iškvėpimo srovės matavimas.

Astmos gydymas nėštumo metu
Pagrindinis tikslas gydant astmą nėštumo metu - vengti motinos hipoksijos ir palaikyti normalų vaisiaus aprūpinimą deguonimi. Kaip ir visi sergantieji astma, moteris nėštumo metu vaistus nuo astmos turi vartoti mažiausiomis efektyviomis dozėmis. Vaistus nuo astmos skiria gydytojas, priklausomai nuo astmos sunkumo.
- Trumpo poveikio beta2 receptorių agonistai (pvz., salbutamolis) vartojami ištikus priepuoliui. Juos vartoti nėštumo metu yra pakankamai saugu.
- Ilgo poveikio beta2 receptorių agonistai (salmeterolis ir formoterolis) gali būti vartojami nėštumo metu, bet nėra pakankamai jų saugumą nėštumo metu patvirtinančių duomenų.
- Inhaliaciniai gliukokortikosteroidai (IKS): Gydymas IKS nėštumo metu sumažina bronchų astmos paūmėjimų riziką. Tai pagrindiniai astmą kontroliuojantys vaistai, skiriami persistuojančiai astmai gydyti. Beklometazonas - seniausias ir labiausiai ištirtas vaistas. Pastarųjų metų tyrimai rekomenduoja nėščioms moterims vartoti budezonidą kaip vieną saugiausių inhaliacinių gliukokortikosteroidų. Nėra pakankamai duomenų, kad kiti inhaliaciniai IKS nėštumo metu yra nesaugūs.
- Sisteminiai gliukokortikosteroidai: Skiriami, kai moteris serga sunkia persistuojančia astma ar yra sunkus astmos paūmėjimas. Dažniausiai gydymas būna trumpalaikis. Juos vartojant, ypač pirmas 13 savaičių didėja vaisiaus apsigimimo rizika, tačiau ji nėra didelė, palyginus su negydoma sunkia astma, kuri gali blogai baigtis tiek motinai, tiek vaisiui.
- Teofilinas ar aminofilinas yra pakankamai saugūs vartoti nėštumo metu, bet tai nėra pirmo pasirinkimo vaistai astmai gydyti. Jie sukelia šalutinius reiškinius: pykinimą, refliuksą, vaisiaus dažnesnį širdies plakimą, dirglumą. Šių preparatų nerekomenduojama vartoti I nėštumo trimestrą.
- Leukotrienų receptorių antagonistai: Iš šios preparatų grupės astmai gydyti vartojami montelukastas ir zafirlukastas (jo Lietuvoje nėra). Eksperimentinių tyrimų su gyvūnais metu neįrodytas jų neigiamas poveikis, tačiau apie poveikį žmonėms nėra pakankamai duomenų.
- Alerginė sloga: Dėl alerginės slogos dažnai paaštrėja bronchinė astma, todėl nėščiosioms tenka skirti vaistų slogai gydyti. Tokiu atveju geriausia skirti vietiškai veikiančių preparatų. Jeigu toks gydymas neefektyvus, vartojami kiti vaistai. Antihistamininiai preparatai skiriami retai dėl rizikos vaisiui. Jei būtina, rekomenduojama skirti cetiriziną, loratadiną ar rupatadiną.
Astma gimdymo metu ir žindant
Gimdymo metu astma retai paūmėja. Kaip ir nėštumo metu, svarbu ir toliau vartoti gydytojo skirtus vaistus. Gimdymo metu moterys, kurioms nėštumo metu reikėjo nuolat vartoti peroralinius kortikosteroidus, negali jų nutraukti. Priešingai - gydytojai gali net padidinti dozę.
Svarbu kūdikį maitinti krūtimi, nes tik vienam iš dešimties kūdikių, kurių motina serga astma, vystosi atopija. Praktiškai visi motinos vartojami vaistai patenka į pieną, o kartu jų tenka ir kūdikiui. Manoma, kad motinos vartojami IKS nėra pavojingi kūdikiui. Bet maitinančioms krūtimi motinoms rekomenduojama vengti antihistamininių preparatų, nes jie gali sukelti kūdikio dirglumą, nemigą, be to, mažina pieno gamybą. Motinos vartojamų vaistų koncentracija piene būna mažiausia, kai jie vartojami 15 min. po maitinimo ar 3-4 valandos iki kito maitinimo.
Gestacinė hipertenzija
Gestacinė hipertenzija yra būklė, kuria serga nėščios moterys, kurioms būdingas aukštas kraujospūdis, išsivystantis po 20-osios nėštumo savaitės. Tai reikšminga, nes netinkamai gydant gali kilti rimtų komplikacijų tiek motinai, tiek kūdikiui.
Kas yra gestacinė hipertenzija?
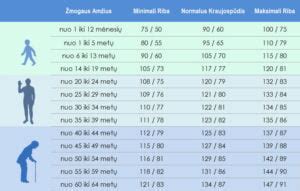
Gestacinė hipertenzija apibrėžiama kaip aukštas kraujospūdis, atsirandantis nėštumo metu, ypač po 20-osios savaitės. Ji diagnozuojama, kai moters kraujospūdis yra 140/90 mmHg ar didesnis. Skirtingai nuo lėtinės hipertenzijos, kuri yra prieš nėštumą, gestacinė hipertenzija paprastai išnyksta po gimdymo. Gestacinė hipertenzija pasižymi aukštu kraujospūdžiu be baltymų šlapime ar kitų organų disfunkcijos požymių.
Gestacinės hipertenzijos priežastys ir rizikos veiksniai
Nors tiksli gestacinės hipertenzijos priežastis nėra iki galo suprantama, tam tikri infekciniai agentai ir aplinkos veiksniai gali atlikti tam tikrą vaidmenį. Pavyzdžiui, infekcijos, sukeliančios uždegimą organizme, gali prisidėti prie padidėjusio kraujospūdžio. Genetinis polinkis taip pat gali būti gestacinės hipertenzijos veiksnys. Moterims, kurių šeimoje yra buvę hipertenzijos ar preeklampsijos atvejų, gali būti didesnė rizika. Gyvenimo būdo pasirinkimai ir mitybos įpročiai daro didelę įtaką kraujospūdžiui. Tokie veiksniai kaip nutukimas, nejudrus gyvenimo būdas, didelis natrio ir mažas kalio vartojimas gali prisidėti prie hipertenzijos išsivystymo.
Gestacinės hipertenzijos diagnozė ir gydymas
Gestacinės hipertenzijos diagnozė prasideda nuo išsamaus klinikinio įvertinimo. Sveikatos priežiūros specialistai surinks išsamią pacientės anamnezę, įskaitant visus ankstesnius padidėjusio kraujospūdžio atvejus, šeimos anamnezę ir dabartinius simptomus. Diagnozė apima kraujospūdžio matavimą prenatalinių vizitų metu, kartu su ligos istorijos peržiūra ir fizine apžiūra. Svarbu atskirti gestacinę hipertenziją nuo kitų ligų, tokių kaip lėtinė hipertenzija, preeklampsija ir gestacinis diabetas. Gestacinė hipertenzija gali pasireikšti padidėjusiu kraujospūdžiu, rankų ir kojų patinimu, stipriais galvos skausmais ir regėjimo pokyčiais.
Gydymo galimybės apima antihipertenzinius vaistus kraujospūdžiui mažinti, reguliarų stebėjimą ir gyvenimo būdo pokyčius, tokius kaip dieta ir mankšta. Sveikatos priežiūros paslaugų teikėjai gali rekomenduoti skiepus, higienos praktiką ir mitybos pakeitimus, kad palaikytų bendrą sveikatą nėštumo metu. Skirtingoms populiacijoms gali prireikti individualizuoto gydymo metodo. Trumpalaikės komplikacijos gali būti stiprūs galvos skausmai, regėjimo pokyčiai ir ūminis inkstų pažeidimas.
Gestacinė hipertenzija paprastai išnyksta po gimdymo, tačiau prognozė gali skirtis priklausomai nuo kelių veiksnių. Gestacinė hipertenzija paprastai išnyksta per kelias savaites po gimdymo. Ankstyva diagnozė ir veiksmingas gydymas yra labai svarbūs teigiamam rezultatui. Daugelis moterų, kurios sirgo gestacine hipertenzija, ateityje pagimdo sveiką kūdikį.
Kada kreiptis nedelsiant medicininės pagalbos?
Nedelsdami kreipkitės medicininės pagalbos, jei jaučiate stiprų galvos skausmą, staigų patinimą, regėjimo pokyčius, stiprų pilvo skausmą arba pasunkėjusį kvėpavimą.
Preeklampsija: pavojinga komplikacija
Preeklampsija yra daugelio organų sistemų pažeidimo sindromas, kuris yra progresuojantis, dažniau moteriai pasireiškiantis nuo dvidešimtos nėštumo savaitės. Ši būklė gali būti itin grėsminga moters gyvybei ir vaisiui.
Kas yra preeklampsija?
Preeklampsija - daugelio organų sistemų pažeidimo sindromas, kuris, pasak gydytojos, yra progresuojantis, dažniau moteriai pasireiškiantis nuo dvidešimtos nėštumo savaitės. Esant šiai būklei, atlikus šlapimo tyrimus, neretai nustatoma proteinurija (lot. proteinum - baltymas + gr. uron - šlapimas) - baltymų atsiradimas šlapime.
Preeklampsijos simptomai
Preeklampsijai gali būti būdingi tokie sunkūs simptomai:
- Nėščiųjų hipertenzija: nustatoma tuomet, kai sistolinis kraujospūdis yra didesnis nei 160 mmHg, o diastolinis yra daugiau kaip 110 mmHg. Tačiau akušerė ginekologė S.Tumėnė pabrėžė, jog tai nėra vienkartinis kraujospūdžio padidėjimas nėštumo metu - hipertenzija nustatoma, jei moters kraujospūdis ramybės būsenoje išlieka padidėjęs daugiau nei keturias valandas.
- Trombocitopenija: trombocitų kiekio sumažėjimas periferiniame kraujyje.
- Kepenų funkcijos sutrikimas: skausmas, lokalizuojasi epigastriume (nėščioji skundžiasi skausmais ties krūtinkauliu), skrandžio srityje dešiniame šone. Esant šiai būklei, nustatomas ir kepenų fermentų padidėjimas.
- Inkstų nepakankamumas: dažniausiai nustatomas kraujo tyrimo metu (serumo kreatininas gali padidėti daugiau nei du kartus), tačiau nėščioji paprastai jokių aiškių simptomų nejaučia.
- Centrinės nervų sistemos sutrikimai: nėščioji jaučia itin stiprų galvos skausmą, kuris nesumažėja net ir išgėrus vaistų. Galvos skausmą taip pat gali lydėti ir mirgėjimas akyse, susilpnėjęs periferinis regėjimas, neaiški kalba bei mąstymas ir kt.
- Plaučių edema: bene sunkiausias preeklampsijos požymis - tai apsunkintas kvėpavimas, silpnumas, dusulys. Ši būklė gali būti itin grėsminga moters gyvybei ir vaisiui.
Kas sukelia preeklampsiją?
Pasak genetikės, aiškių preeklampsijos priežasčių nėra. „Ši būklė atsiranda dėl moters kraujagyslių endotelio funkcijos pakitimų, tai pasireiškia kraujagyslių spazmais ir krešėjimo faktorių padidėjimu. Manoma, kad tam įtakos gali turėti genetiniai, imuniniai, uždegimo ir aplinkos veiksniai. Tačiau moteris, turėdama genetinį polinkį, nebūtinai susirgs šia liga, visgi esant keliems faktoriams, yra didelė rizika šiai būklei išsivystyti“, - paaiškino akušerė ginekologė S.Tumėnė.
Preeklampsijos rizikos veiksniai
Didesnė rizika susirgti preeklampsija, anot gydytojos, yra toms moterims:
- kurios anksčiau sirgo šia liga;
- iki nėštumo sirgo lėtine hipertenzija;
- laukiasi daugiau nei vieno kūdikio;
- kurios serga lėtine inkstų liga ar autoimuninėmis ligomis, pvz., sistemine raudonąja vilklige, I ar II tipo cukriniu diabetu ir kt.
Nedidelė rizika susirgti preeklampsija yra:
- besilaukiančioms pirmagimio, paauglėms;
- vyresnėms nei 35 metų moterims;
- jei tarp nėštumų yra daugiau nei 10 metų;
- turinčioms viršsvorį arba kurių KMI (kūno masės indeksas) yra daugiau nei 35;
- esant šeiminei preeklampsijai, t.y. jei mamai ar seserims buvo nustatyta ši būklė.

Preeklampsijos gydymo metodai ir vaisiaus priežiūra
Kadangi preeklampsija yra itin grėsminga būklė tiek nėščiajai, tiek vaisiui, dažniausiai moteris gydoma ligoninėje, o nėštumą prižiūri antro arba trečio lygio gydytojas akušeris ginekologas. Nėščioji gali būti prižiūrima ir ambulatoriškai, jei kraujo spaudimas nėra labai aukštas ir nėra preeklampsijos sunkiųjų požymių, o nėštumą prižiūri antro arba trečio lygio gydytojas akušeris ginekologas.
Tačiau, anot gydytojos akušerės ginekologės, jei moteriai didėja kraujospūdis ir atsiranda kiti pavojingi simptomai, tokie kaip stiprus galvos skausmas, regėjimo sutrikimai, epigastriumo skausmas, šlapimo kiekio mažėjimas - būtina nedelsiant vykti į ligoninę. Nėščioji gali būti hospitalizuojama tol, kol pavyksta normalizuoti jos kraujo spaudimą ir kitus požymius, arba iki pat gimdymo.
Nustačius preeklampsijos diagnozę, pasikeičia ir vaisiaus priežiūra. „Intensyviau stebima vaisiaus judesių savikontrolė, gimdos augimo dinamika, dažnesni vaisiaus biometrijos echoskopu matavimai, dažniau nei įprastai matuojami vaisiaus vandenys ir kraujotaka virkštelėje“, - vardino genetikė S.Tumėnė. Esant šiai būklei, vaisius vystosi prasčiau, jo augimas šiek tiek sulėtėja, todėl dažniausiai kūdikiai gimsta mažesnio svorio. Daugeliu atveju gimdymas gali būti skatinamas, jei pastebima, jog moters būklė sunkėja.
Laikotarpis po gimdymo
Pasak akušerės ginekologės S.Tumėnės, labai svarbu atidžiai stebėti moters sveikatos būklę ir pogimdyviniame laikotarpyje, pvz. tęsiamas saugus antihipertenzinis gydymas, kol susinormalizuoja kraujospūdis. Mamos priežiūra ir stebėjimas pogimdyvinimame laikotarpyje gali trukti nuo kelių valandų iki kelių savaičių ar mėnesių. Po gimdymo paprastai preeklampsijos požymiai išnyksta kelių dienų ar savaičių eigoje, tačiau itin retais atvejais, jei moters būklė buvo itin sunki, gali pasitaikyti ir komplikacijų, ypač persirgus plaučių edema. „Dažnai sakoma, jog gimdymas yra geriausias vaistas nuo preeklampsijos, tačiau net ir susilaukus kūdikio moters sveikatos būklė yra atidžiai stebima, atliekami įvairūs tyrimai, siekiant sužinoti, kaip efektyviai jos organizmo sistemos atsistato po gimdymo“, - teigė gydytoja akušerė ginekologė S.Tumėnė.
Kaip išvengti preeklampsijos?
Akušerė ginekologė S.Tumėnė patarė visoms moterims, esant galimybei, dar prieš pastojant apsvarstyti, kaip sunormalizuoti savo kūno svorį (jei yra viršsvoris) bei laikytis sveikos gyvensenos principų. Esant labai didelei preeklampsijos rizikai, nėštumo pradžioje moteriai:
- gali būti skirta gydymo profilaktika mažomis aspirino dozėmis (aspirinas neleidžia atsirasti mikrotrombams) nuo 12-14 nėštumo savaitės ir ne vėliau kaip 20 nėštumo savaitę bei tęsti profilaktiką iki pat gimdymo;
- gali būti paskirtas papildomas kalcio vartojimas (rekomenduojama apie 1 g valgomojo kalcio per dieną);
- rekomenduojami žuvų taukai, folio rūgštis bei vitaminai A, C ir D;
- rekomenduojami poilsis, mankšta, pasivaikščiojimai gryname ore.
Eklampsija: sunkiausia preeklampsijos forma
Eklampsija - tai itin sunki nėščiosios būklė, pasireiškianti generalizuotais traukuliais, kurie nėščiajai gali atsirasti nėštumo pabaigoje, tęstis gimdymo metu ar net praėjus savaitei po gimdymo.
Kas yra eklampsija?
Eklampsija - dėl galvos smegenų kraujagyslių spazmų sukelta išemija, kurios metu sutrinka kraujotaka smegenyse. Tai itin sunki smegenų būklė, kai prasideda smegenų edema. Galimos tam tikros neurologinės komplikacijos kaip koma, židininė motorinė simptomatika, itin sunkiais atvejais gali net atsirasti aklumas, sąlygotas tam tikrų pakitimų smegenyse“, - paaiškino genetikė, akušerė ginekologė S.Tumėnė. Tai itin sunkūs centrinės nervų sistemos požymiai, pasireiškiantys, sergant preeklampsija. Eklampsija gali atsirasti nuo 1 iki 10 nėščiųjų iš 10 tūkst. atvejų.
Pasak akušerės ginekologės, apie 50 proc. nėščiųjų, sergančiųjų preeklampsija, dar iki gimdymo nustatoma eklampsija, gimdymo metu ji atsiranda trečdaliui moterų, o maždaug 11 proc. gali atsirasti po gimdymo (48 val. eigoje).
Eklampsijos simptomai ir priežastys
Jei dar neprasidėjo generalizuoti traukuliai, paprastai nėščioji, serganti preeklampsija, jaučia itin stiprius galvos skausmus bei skausmus skrandžio plote, neretai kamuoja pykinimas, vėmimas, kartais sutrinka rega. Eklampsijos traukulius, anot gydytojos, gali išprovokuoti stiprūs dirgikliai, pvz., itin stiprus garsas, ryški šviesa, stiprios ar neigiamos emocijos.
Kartais ši būklė, pasak gydytojos, gali būti diagnozuojama dar prieš nustatant preeklampsiją: „Taip gali nutikti tais atvejais, jei nėščioji retai lankėsi pas savo ginekologą ir preeklampsija tiesiog nebuvo pastebėta. Prisimenu vieną atvejį, kai nėščioji pas mus atvyko jau su traukuliais. Moteriai iškart diagnozavome eklampsiją, nors jos ligos istorijoje preeklampsija net nebuvo pažymėta. Nieko nelaukiant teko atlikti cezario pjūvį, siekiant gelbėti mamos ir kūdikio gyvybes“.
Kvėpavimas nėštumo metu
Ką daryti priepuolio metu?
Ištikus eklampsijos priepuoliui, moterį patariama paguldyti ant šono, saugant nuo galimos traumos, būtina atlaisvinti viršutinius kvėpavimo takus. Pasibaigus priepuoliui, patariama slopinti traukulių pasikartojimą (tokiu atveju dažniausiai jai skiriamas magnio sulfatas) bei pamatuoti kraujo spaudimą. Esant poreikiui, gali būti skiriami ir kiti vaistai traukulių nutraukimui. Esant eklampsijai, reikalinga ir kitų specialistų konsultacijos - gydytojo neurologo, kardiologo, okulisto ir kt.
Eklampsijos komplikacijos
Eklampsijos metu gali pasitaikyti tokių komplikacijų: kraujo išsiliejimas į smegenis, skrandžio turinio įkvėpimas į plaučius traukulių metu, plaučių edema, placentos atšoka, vadinamasis HELP sindromas - kraujo krešėjimo kaskada, kai susidaro daug mažų trombų kraujagyslėse, ūminis inkstų nepakankamumas, nėščiosios trauma, jei pvz. traukulių metu pargriuvo, akių tinklainės atšoka dėl kraujo spaudimo pakitimų.
Kitų rimtų būklių sukeltas kvėpavimo pasunkėjimas
Be minėtų, yra ir kitų, retesnių, bet itin pavojingų ligų, kurios gali sukelti pasunkėjusį kvėpavimą nėštumo metu:
Nėščiųjų kardiomiopatija
Tai paskutinį nėštumo mėnesį arba per penkis mėnesius po gimdymo pasireiškianti širdies raumens liga. Susirgus kardiomiopatija kamuoja dusulys - iš pradžių nedidelis, fizinio krūvio metu, bet vėliau jis stiprėja, pasireiškia dusulio priepuoliai.
Plaučių embolija
Plaučių embolija yra būklė, kuomet dėl plaučių kraujagyslės užsikimšimo kraujo krešuliu (trombu) sutrinka plaučių veikla.
tags: #pasunkejes #kvepavimas #nestumo #metu





