Kūdikių ir mažų vaikų pasunkėjęs kvėpavimas: priežastys ir ką daryti
Sunegalavus vaikui tėvams dažnai kyla klausimas, ar būtina kreiptis į medikus. Jūs geriausiai pažįstate savo vaiką ir galite nuspėti reakcijas, kurias jam sukelia įvairios ligos, taigi nuojauta padės jums suprasti, ar vaikui sunkus negalavimas ir apsispręsti.
Visgi, esant tam tikriems simptomams, būtina nedelsiant kreiptis į medikus:
- Kūdikiui aukšta temperatūra (didesnė kaip 38,6 laipsnių).
- Atminties sutrikimai (vaikas neprisimena, kur jis yra, kuri šiandien diena ir tt.).
- Buvo ir pasikartojo traukuliai.
- Ūmus galvos, krūtinės arba pilvo skausmas, kuris stiprėja pastarąsias dvi valandas.
- Sustingęs ir skaudamas kaklas, vaikas negali palenkti į priekį galvos tiek, kad smakru galėtų pasiekti krūtinę (Meningito tikimybė).
- Vaiką išbėrė plokščiomis violetinėmis dėmėmis, kartais iškylančiomis virš odos paviršiaus (Meningito tikimybė).
- Paraudo ir patino aplink akis. Tai gali būti alerginė reakcija.
- Įtariate, kad vaikas apsinuodijo chemine medžiaga ar vaistais.
- Vaikas nusidegino: nusiplikė karštu skysčiu, cheminių medžiagų pateko ant odos arba į akis.
Dusulio samprata ir mechanizmas
Dusulys, arba dispnėja, yra subjektyvus pasunkinto, nepatogaus kvėpavimo ūminis ar lėtinis pojūtis, verčiantis suintensyvinti kvėpavimą. Suaugę pacientai dusulį dažniausiai apibūdina kaip oro trūkumą, krūtinės spaudimą ir padidėjusias pastangas kvėpuoti. Dusulys gali būti fiziologinis arba patologinis.
Dusulys yra sudėtinis simptomas, išsivystantis dėl sutrikusios homeostazės, kurią išbalansuoja įvairios priežastys. Dusulio būklė suvokiama kaip padidėjusių kvėpavimo pastangų, oro trūkumo ir krūtinės spaudimo pojūtis, kurį sukelia plaučių ventiliacijos ir noro kvėpuoti neatitikimas. Šis neatitikimas pasireiškia dėl nedarnios aferentinių ir eferentinių receptorių iš kvėpavimo takų, plaučių ir krūtinės sienos ir kvėpavimo centro veiklos, esant:
- nenormaliai kraujo sudėčiai (anglies dioksido perteklius, padidėjęs kraujo rūgštingumas - sumažėjęs pH arba sumažėjęs parcialinis deguonies slėgis), kuri veikia per chemoreceptorių stimuliaciją;
- neadekvačiam pleuros, kraujagyslių, kvėpuojamųjų raumenų mechaninių receptorių dirginimui;
- veikiant kitiems mechanizmams.

Galimos dusulio priežastys pediatrijoje
Vaiko dusulys yra simptomas, reikalaujantis tėvų ir gydytojų atidumo. Dažniausia vaikų dusulio priežastis yra ūminė kvėpavimo takų obstrukcija, tačiau nereikia pamiršti ir kitų šį simptomą sukėlusių priežasčių, reikalaujančių specifinio gydymo. Žemiau pateikiamos galimos dusulio priežastys pediatrijoje:
| Kategorija | Priežastys |
|---|---|
| Fiziologinis dusulys | Per didelis fizinis krūvis; dusulys dėl hipoksemijos ir hiperkapnijos, esant aukštai virš jūros lygio arba tvankioje patalpoje. |
| Psichogeninės | Nerimo sutrikimai: panikos atakos, nuolatinis nerimas; nuotaikos sutrikimai (depresija, pykčio priepuolis); ilgalaikis ir nuolatinis stresas. |
| Kvėpavimo takų | Ūminė viršutinių ir apatinių kvėpavimo takų obstrukcija vaikams; choanų atrezija, tracheomaliacija, bronchų atrezija; cistinė fibrozė, bronchektazės; obstrukcinė miego apnėja; balso stygų disfunkcija; krūtinės sienos patologija, deformacija; svetimkūnio aspiracija. |
| Kardiovaskulinės | Kardiomiopatijos; įgimtosios širdies ydos; širdies ritmo sutrikimai; kraujospūdžio sutrikimai; miokarditas, perikarditas. |
| Alerginės reakcijos | Anafilaksija. |
| Medžiagų apykaitos | Nutukimas, dekompensuota metabolinė ketoacidozė (sergant cukriniu diabetu, esant uremijai), skydliaukės hipo- ir hiperfunkcija, apsinuodijimas toksinėmis medžiagomis. |
| Onkologinės ir hematologinės | Anemija, methemoglobinemija, apsinuodijimas anglies monoksidu, leukemija, tarpuplaučio navikas su metastazėmis, kt. |
| Neurologinės | Epilepsija, Guillaino-Barre sindromas, kt. |
| Pilvo ertmės ligos | Diafragmos išvarža, kepenų nepakankamumas. |
Dūstančio paciento ištyrimas
Struktūruotas klinikinis mąstymas, remiantis detalia paciento ir jo artimųjų anamneze bei paciento fiziniu ištyrimu, gali palengvinti nustatyti teisingą diagnozę. Specifinis ištyrimas tik papildo anamnezės ir klinikinius duomenis grindžiant diagnozę. Dūstančio paciento ištyrimo planas apima kelis etapus:
- Pirminis paciento stabilumo įvertinimas - ABC (A - kvėpavimo takų praeinamumas, B - kvėpavimas, C - kraujotaka).
- Kokia galima dusulio priežastis - respiracinė, psichogeninė, kardiovaskulinė?
- Detalizuojama anamnezė:
- Koks paciento amžius - naujagimis, mažas vaikas, paauglys?
- Kaip pacientas apibūdina dusulį - dusulys, trūksta oro, kąsnis gerklėje, sunku įkvėpti, spaudžia krūtinę, smaugia gerklę?
- Kiek trunka dusulio epizodas?
- Ar dusulys prasidėjo staiga ar palaipsniui?
- Ar dusulys jaučiamas pirmą kartą gyvenime ar ne?
- Kokiomis aplinkybėmis išsivystė dusulys?
- Dusulį mažinančios ir stiprinančios aplinkybės?
- Kokia yra lydinti simptomatika (skausmas, karščiavimas, kosulys, kt.)?
- Ar pacientas neturi jau užfiksuotos kardiovaskulinės, respiracinės, psichiatrinės ar kitos sistemos patologijos?
- Kokius medikamentus vartoja?
- Ar galėjo apsinuodyti (toksinė anamnezė)?
- Fizinis ištyrimas, įvertinant ne tik kvėpavimo sistemą, bet atkreipiant dėmesį į kardiovaskulinę, neurologinę, psichiatrinę, endokrininę, muskuloskeletinę, gastroenterologinę sistemas.
- Laboratorinė ir instrumentinė diagnostika:
- Atliekami tyrimai, būtini bendrai paciento būklei įvertinti.
- Iš anamnezės ir klinikinės apžiūros įtarus galimą dusulio priežastį, atliekami kryptingi tyrimai diagnozei paremti.
- Nesant vienos preliminarios diagnozės, tyrimai atliekami patologijai diferencijuoti.
- Diferencinė diagnostika, preliminari diagnozė ir gydymo planas.
Vaikų dusulys dėl ūminio kvėpavimo takų pažeidimo
Kaip minėta, dažniausia vaikų dusulio priežastis - ūminė kvėpavimo takų obstrukcija, sukelta įvairių infekcinių ir neinfekcinių veiksnių: ūminis laringitas, astmos paūmėjimas, ūminis obstrukcinis bronchitas, bronchiolitas, pneumonija, svetimkūnio aspiracija, kt. Atpažinti ūminį vaikų dusulio epizodą dažniausiai užtenka klinikinio ištyrimo, kurio metu būtina diferencijuoti galimą dispnėjos priežastį ir suteikti reikalingą pagalbą.
Viršutinių kvėpavimo takų obstrukcija
Viršutinių kvėpavimo takų obstrukciją sukelia:
- ūminis obstrukcinis laringitas (90 proc. atvejų);
- rečiau: ūminis epiglotitas, peritonzilinis abscesas, bakterinis tracheitas, angioedema, įgimtoji obstrukcija, augliai, išorinė kaklo trauma, svetimkūnio aspiracija, kt.
Ūminis obstrukcinis laringitas (virusinis krupas)
Tai dažniausia ūminė viršutinių kvėpavimo takų obstrukcijos priežastis. Imliausi šiai ligai yra 1-2 metų vaikai, didesnis sergamumas stebimas pavasarį ir rudenį. Pagrindiniai virusinio krupo klinikiniai požymiai yra:
- inspiracinis stridoras - tai kimus garsas, pasireiškiantis orui judant susiaurėjusiais viršutiniais kvėpavimo takais;
- prikimęs balsas;
- vadinamasis lojantis kosulys;
- subfebrilitetas, gleivingos išskyros iš nosies, paraudusi ryklė.
Ūminio obstrukcinio laringito diagnostika remiasi anamneze bei klinikiniais požymiais, papildomi tyrimai nėra būtini. Ūminio obstrukcinio laringito gydymas apima:
- Geriamoji hidratacija - skysčių netekimui kompensuoti.
- Antipiretikai (dažniausiai nėra reikalingi).
- Drėgno oro aerozolis gali būti efektyvus esant lengvam stridorui.
- Deguonies terapija per kaukę - skiriama esant hipoksemijai ir cianozei.
- Viršutinių kvėpavimo takų edemai mažinti skiriama:
- deksametazono 0,6 mg/kg į raumenis (maksimali dozė - 8 mg). Jeigu stridoras lengvas, galima skirti mažesnę dozę - 0,15 mg/kg peroraliai;
- 0,1 proc. adrenalino aerozolis per srovinį vaistų purkštuvą 0,5 ml/kg (maksimali dozė - 5 ml).
Apatinių kvėpavimo takų obstrukcija
Apatinių kvėpavimo takų obstrukciją dažniausiai sukelia:
- astmos paūmėjimas;
- bronchiolitas, ūminis obstrukcinis bronchitas;
- pneumonija ir kt.
Astmos paūmėjimas
Astma yra lėtinė uždegiminė kvėpavimo takų liga su pasikartojančiais bronchų obstrukcijos epizodais. Pagrindinė simptomų triada - tai sausas, spastinis kosulys, dusulys ir švokštimas. Alerginės astmos paūmėjimą sukelia įvairūs alergenai. Vienas dažniausių nealerginės astmos provokacinių veiksnių yra virusinė kvėpavimo takų infekcija. Astmos paūmėjimui gydyti skiriami greito veikimo beta-2 agonistai - per pirmąją valandą galima skirti iki 2-6 salbutamolio inhaliacijų kas 20 min. Jei būklė pagerėja, galima tęsti po 2-4 dozes kas 3-4 val.
Bronchiolitas
Bronchiolitas yra virusinė ūminė mažų vaikų (iki 2 metų) liga, pasireiškianti švokštimu ir dusuliu. Bronchiolitas yra klinikinė diagnozė. Iš pradžių vaikas pradeda sloguoti, kosėti, gali subfebriliai karščiuoti. Vėliau (po 1-3 parų) pasireiškia švokštimas, papildomų kvėpavimo raumenų darbo požymiai - kilnojasi pilvas, plazda nosies šnervės, įsitraukia tarpšonkauliniai raumenys. Auskultuojant girdimas šiurkštus alsavimas, abipusiai smulkūs drėgni ir sausi karkalai. Pacientui sergant hipoksemija, galima stebėti perioralinę cianozę. Bronchiolito gydymas remiasi 3 pagrindiniais elementais:
- Nosies išskyrų valymu, siurbimu.
- Pakankama hidratacija.
- Deguonies poreikio patenkinimu.
Staigios kūdikių mirties sindromas (SKMS)
Staigios kūdikio mirties sindromas, kaip sakė vaikų ligų gydytoja rezidentė Elena L. Bukauskienė, yra staiga ištikusi kitaip nepaaiškinama kūdikio iki 1 metų amžiaus mirtis. Visgi dažniausiai šis sindromas pasireiškia kūdikiams iki 6 mėnesių amžiaus, o rizika didžiausia jam įvykti yra 2-4 mėnesių amžiuje. Tokios mirties atveju, atlikus visus tyrimus ir ištyrus mirties aplinkybes, kūdikiui nebūna nustatoma nei liga, nei kitas sutrikimas, priežastis nerandama, mirtis lieka nepaaiškinta. Staigios kūdikių mirties sindromas pastebėtas gana seniai, jau daug metų gilinamasi ir bandoma suprasti, kodėl taip nutinka, bei ištirti ir įvardinti rizikos faktoriai bei rekomendacijos, kaip išvengti šios nelaimės.
Mirties mechanizmas ir statistika
Staigios mirties sindromas dažniausiai nutinka miego metu - vaikas užmiega ir nebeatsikelia. „Kūdikis dažniausiai randamas gulintis ant pilvo, veidu žemyn į lovytę arba įsisukęs į kažkokį žaisliuką ar užklotą. Kai tėvai pastebi, kad vaikas nekvėpuoja, dažniausiai jau nebegalima nieko padaryti“, - sakė E. L. Bukauskienė. Tai nėra toks retas atvejis - JAV dėl staigios kūdikių mirties sindromo per metus miršta apie 1300-3400 kūdikių, o Lietuvoje tokių nelaimių kasmet skaičiuojamos bent kelios. Žiūrint retrospektyviai - mirties atvejų dėl šio sindromo kasmet ryškiai mažėja, ypač 1990-1992 metais pradėjus įvairias kampanijas (pvz. Back to sleep), kurių metu tėvai edukuojami apie saugų naujagimio ir kūdikio miegą.
„Bandoma aiškintis, kodėl taip įvyksta, ir kodėl būtent iki metų amžiaus. Paskutiniai moksliniai duomenys rodo, kad nelaimės mechanizmas susijęs su tuo, kad vaiko organizmas nesugeba sureaguoti į sumažėjusį deguonies kiekį kraujyje ir kūdikis neatsibunda, tam, kad pakeistų galvos padėtį ir įkvėptų. Jeigu vaikas paguldytas ant pilvo - nosytė gali būti šiek tiek suspaudžiama ar įvairūs kitokie faktoriai sumažina galimybės įkvėpti oro. Tokiu atveju, fiziologiškai sumažėjus deguonies kiekiui kraujyje, kūdikis turėtų prabusti, pakeisti poziciją ir miegoti toliau, arba pradėti verkti, tačiau taip nenutinka. Deja, šio sindromo numatyti ar pastebėti prieš įvykstant tragedijai - neįmanoma, tačiau per tiek metų tyrinėjimo nustatyti gana aiškūs rizikos faktoriai, kurių vengiant stipriai sumažinama tikimybė įvykti šiam sindromui. Teoriškai, jei tėvai būtent tą akimirką, kai vaikui mažėja deguonis kiekis kraujyje, sugalvoja jį prižadinti, jis turėtų atsibusti, bet tokiu atveju tėvai net nesupras, kad kažkas įvyko“, - sakė pašnekovė.
Rizikos faktoriai ir prevencija
Kaip sakė E. L. Bukauskienė, tyrimai rodo, kad 95 proc. nelaimės atvejų tiriant mirties aplinkybes, būna įvardijamas bent vienas rizikos faktorius. 78 proc. atvejų - bent 2 rizikos faktoriai. Taigi, jie turi tikrai daug reikšmės.
- Pagrindinis ir svarbiausias rizikos faktorius yra miegojimas ant pilvo, ypač kūdikių iki 6 mėnesių amžiaus. Kiek paaugę kūdikiai pradeda vartytis, todėl miegas ant pilvo nebėra toks rizikingas. Rekomenduojama guldyti kūdikį miegui tik ant nugaros. Nerekomenduojama guldyti ir ant šono, nes kūdikis gali iš šios pozicijos persiversti ant pilvuko, o būtent miegas ant pilvuko laikomas vienu pagrindiniu SKMS rizikos faktoriumi. Kad apsaugotumėte kūdikio galvytę nuo plokščio pakaušio susiformavimo, vieną savaitę kūdikio galvytę pasukite į vieną pusę, kitą - į kitą.
- Taip pat riziką kelia miegojimas ant minkštų paviršių. Tai nereiškia, kad vaiką reikia migdyti ant žemės, bet, kai čiužiniai per minkšti, nepritaikyti naujagimiams, vaikas gali per daug „sukristi“ į čiužinį ir taip sumažėja galimybės įkvėpti deguonies prisotinto oro. Rinkitės kietesnį, tinkamo dydžio čiužinį.
- Kitas rizikos faktorius - minkšti daiktai miego vietoje. Vaikų ligų gydytoja sako suprantanti, kad įvairios dekoracijos, pagalvėlės, žaislai lovytėje yra labai gražu, bet visa tai kelia papildomą pavojų. Pašalinkite iš lovytės visus minkštus daiktus. Lovytėje neturi būti pagalvių, minkštų žaislų. Dėl pavojaus atsirėmus į jas uždusti, specialistai rekomenduoja miego metu nenaudoti ir lovytės apsaugų.
- Daug diskusijų kelia miegojimas vienoje lovoje su tėvais. „Miegojimas kartu ir staigios kūdikių mirties sindromo rizikos didėjimas - labai daug diskusijų keliantis klausimas. Pats žindymas yra saugantis faktorius, kuris mažina sindromo riziką. Yra gana daug duomenų, kad žindydama lovoje mama savo kūnu suformuoja C formos apsauginę „sienelę“, todėl vaikui pakankamai saugu. Tačiau visgi diskusijų čia daug ir oficialiai kol kas išlieka minėta rekomendacija - nemiegoti kartu“, - sakė gydytoja. Tačiau, miegokite viename kambaryje.
- Vienas iš rizikos faktorių yra jaunas mamos amžius - mažiau nei 20 metų, taip pat nesilankymas pas gydytojus nėštumo metu. Manoma, kad tai susiję su tuo, jog būsima mama negavo pakankamai informacijos ir žinių, kaip taisyklingai migdyti kūdikį.
- Išskiriami ir dar keli rizikos veiksniai: neišnešiotumas ir mažas naujagimio svoris, per didelė kambario temperatūra, kurioje vaikas miega. Nustatykite tinkamą kambario oro temperatūrą.
- Be to, jei šeimoje buvo vaikas, miręs nuo šio sindromo, rizika kitam vaikui padidėja net 5 kartus.
- Žindykite kūdikį. Nėra tiksliai žinoma, kaip žindymas apsaugo nuo SKMS - gali būti, kad žindymas mažina kvėpavimo takų infekcijų tikimybę.
- Neaprenkite per šilai ir neapklostykite per daug. Paklodės ir užklotai turi būti užfiksuoti. Paklokite lovą taip, kad paklodė būtų patikimai užkišta už čiužinio ir nesuteiktų progos besimuistančiam kūdikiui užsimesti jos ant veido.
- Naudokite miegmaišius.
- Naudokite čiulptuką. Amerikos pediatrų Akademija nuo 1 mėnesio amžiaus rekomenduoja migdant mažylį duoti jam čiulptuką (jei vaikas jį ima). Čiulptukui iškritus miego metu, nesistenkite jo grąžinti į kūdikio burnytę. Jei žindote, čiulptuką duokite ne anksčiau kaip mėnesio amžiaus kūdikiui ir tik tuomet, kai žindymo procesas taps visiškai sklandus.

Ką daryti, jei tėvai pamato, kad kūdikis lovytėse nebekvėpuoja?
Gydytoja E. L. Bukauskienė paaiškina: „Ko tikrai negalima daryti, tai purtyti kūdikio, nes supurtyto vaiko sindromas irgi yra labai pavojingas. Pirmiausia reikia įsitikinti kad vaikas tikrai nekvėpuoja, nes neretai tėvai gali tiesiog negirdėti vaiko kvėpavimo ir dėl to supanikuoti. Taigi reikėtų greitai įvertinti būklę, paklausyti, ar plaka širdutė, ar kūdikis kvėpuoja. Jei ne, pradėti įpūtimus ir teikti pirmąją pagalbą (dėl ko, beje, tėvams visada rekomenduoju skubios pagalbos namuose kursus), iškart skambinti greitajai pagalbai.“
Raidos sutrikimai ir jų sąsaja su bendra vaiko sveikata
Kiekvienas vos tik gimęs kūdikis tampa jį supančio pasaulio dalimi. Augdamas ir tvirtėdamas kūdikis pamažu vystosi ir susipažįsta su jį supančiu pasauliu. Natūralu, jog visi vaikai skirtingi, todėl ir jų vystymasis yra skirtingas. Tačiau yra tam tikri kriterijai, pagal kuriuos vertinama kūdikio raida. Ar vaikas vystosi taip, kaip reikia, ar jam pasireiškia raidos sutrikimai, visa tai įvertina specialistai. Net naujagimį stebintis šeimos gydytojas gali pastebėti kažkokius nuokrypius ir nukreipti tėvus pas kompetentingus specialistus. Kadangi visi vaikai yra skirtingi, skiriasi ir jų raida. Todėl, jei vaikutis kažkiek atsilieka nuo savo bendraamžių, dar nereiškia, jog jo raida sutrikusi ir tėvai tikrai neturėtų dėl to panikuoti. Ne tik fizinę, bet ir psichomotorinę vaiko raidą nuolat stebi šeimos gydytojas, o ir patys tėvai pirmaisiais metais su mažyliu būna praktiškai 24 val. per parą. Todėl turi galimybę nuo pat pirmųjų dienų stebėti kūdikio maitinimosi įgūdžius, suvalgomo maisto kiekį, svorio augimą, aktyvumą ar vangumą maitinimo metu.
Raidos sutrikimo požymiai, atsižvelgiant į pobūdį bei sudėtingumą, pasireiškia skirtingais augimo etapais. Paprastai neįprastą atžalos elgesį tėvai pastebi tarp antrųjų ir ketvirtųjų gyvenimo metų. Kartais būna ir anksčiau. Skirtingiems amžiaus tarpsniams priskiriami skirtingi kriterijai, į kuriuos atsižvelgiant reikia stebėti vaiką. Nors kai kurios problemos gali būti susijusios su vaiko traumomis - nelaimingu atsitikimu, eismo įvykiu, gana dažnai sutrikimų priežastys taip ir lieka nežinomos.
Dr. Vaidilutė Asisi, Austrijoje sertifikuota klinikinė ir sveikatos psichologė (specializacija - vaikų, jaunimo ir šeimos psichologija), lektorė, dalijasi patirtimi ir žiniomis apie vaikų psichikos sutrikimus, kurie, nors labiausiai matomi mokykliniais metais, dažnai prasideda jau kūdikystėje ir ankstyvoje vaikystėje. Lietuvoje dar vis labai neįprasta, kad tėvai su pačiais mažiausiais vaikais - kūdikiais ir mažyliais iki maždaug trejų metų - ieškotų psichologų pagalbos.
Psichikos sveikata kūdikystėje ir ankstyvoje vaikystėje - tai „vaiko gebėjimai, besiformuojantys šeimos, bendruomenės ir platesniame kultūriniame kontekste, užmegzti ir išlaikyti artimus ir saugius santykius su suaugusiais ir bendraamžiais, patirti, reguliuoti ir išreikšti visas emocijas, tyrinėti aplinką ir mokytis“ (pagal Zero to Three, 2016). Vaiko savireguliacijos, elgesio, emocijų ir bendravimo sunkumai įvardijami kaip psichikos sutrikimai, jei jų simptomai atitinka ekspertų nurodytus kriterijus (dažnumą, intensyvumą ir kt.) ir sukelia vaikui distresą (neigiamą stresą), trikdo jo pažintinę, emocinę ir socialinę raidą, galimybę mokytis ir įsisavinti naujus įgūdžius, apsunkina tarpusavio santykius su vaiku, riboja vaiko dalyvavimą jo raidą atitinkančioje veikloje ar kasdienėje rutinoje, trikdo šeimos kasdienę veiklą. Tarptautinių tyrimų duomenimis, mažų vaikų psichikos sutrikimai yra tokie pat dažni kaip ir mokyklinukų ir siekia maždaug nuo 9 iki 30 (ir daugiau) procentų. Lietuvoje žinių apie ankstyvąją psichopatologiją dar nėra daug. Specialistai nesiryžta šių ankstyvųjų sutrikimų vadinti diagnostikos terminais.
Ankstyvieji psichikos ir elgesio sutrikimai
Net ir tuo atveju, jei pediatrai, įvertinę vaiko būklę, sako: „Mamyte, vaikas yra sveikas, auga kaip ant mielių, normaliai vystosi… Jums reikia išsimiegoti ir viskas bus gerai“, tėvams dažnai nesiseka nuraminti mažylio, visą šeimą vargina jo nemiga ar pykčio priepuoliai ir pan. Jei pediatras ar neurologas po apžiūros somatinių (fizinių) problemų nemato, siūloma bendrauti su psichologais.
Nenumaldomas klyksmas ir miego sutrikimai
Pirmaisiais vaiko gyvenimo mėnesiais, o kartais ir vėliau tėvai kreipiasi dėl labai intensyvaus, šaižaus ir garsaus (iki 120 decibelų!), ilgai trunkančio ir nenumaldomo klyksmo periodų. Pediatrai organinių priežasčių (pvz., laktozės netoleravimas, uždegimai, refliuksas ir kt.) neranda. Specialistai sutrikimui nustatyti naudojasi „trejeto taisykle”: vaikas klykia mažiausiai 3 valandas per dieną, 3 ar daugiau dienas per savaitę ir tai trunka mažiausiai 3 savaites. Tėvai kartais nurodo, kad klyksmas trunka iki dešimties valandų per parą. Verkimas žymiai intensyvesnis vakare ir naktį nei rytą. Kūdikis būna labai įsitempęs, netoleruoja gulimosios padėties, tačiau ir nešiojamas sunkiai nurimsta. Be šių požymių, sutrikimui dar būdingas kūdikio nepaguodžiamumas, neramumas ir irzlumas. Tiek mama, tiek tėtis pasakoja apie savo didžiules, dažnai bevaises pastangas kūdikį nuraminti, nors jiems galbūt puikiausiai pavyksta su mažyliu bendrauti ir žaisti, kai jis ramus ir patenkintas, bent labai trumpai.
Taip pat tėvai praneša apie miego sunkumus (tiek užmigti, tiek išmiegoti visą naktį), nors dažniausiai supranta, kad kūdikių ir suaugusiųjų miegas skiriasi, ir susitaiko su gimimo džiaugsmo lydimomis bemiegėmis naktimis. Miego sutrikimai dažnai prasideda jau pirmaisiais metais ir dažnai tęsiasi iki trečiųjų metų, o kartais ir ilgiau. Tėvai guodžiasi, kad dažnas kūdikio prabudimas, ilga būdravimo fazių trukmė naktį ir daugiau nei keletą mėnesių nenusistovintis miego ir budrumo ciklas nepaprastai išvargina. Dažnas tokių naktinių prabudimų palydovas - kūdikio klyksmas. Epidemiologiniuose ir klinikiniuose tyrimuose nurodoma, kad nuo 16 iki 29 proc. kūdikių nenumaldomai klykia; miego sunkumų dažnis sunkiau „suskaičiuojamas“: kai kurie literatūros šaltiniai nurodo, kad net iki 40 proc. kūdikių pirmųjų metų pabaigoje dar turi miego problemų.
Suaugusiojo miegas tampa labai paviršutiniškas, atsiranda lūkestis prabusti vos vaikui sukrebždėjus. Jei vienas iš tėvų - mama ar rečiau tėvas - rūpinasi vaiku neturėdamas pagalbos, tai neišvengiamai sukelia išsekimo sindromą. Svarbu, kad tėvai žinotų, kur ieškoti pagalbos. Pati baisiausia galima tokio streso pasekmė - kūdikio supurtymas. Jos būtina išvengti laiku suteikus tėvams reikiamą pagalbą.
Valgymo ir sensorinės reguliacijos sutrikimai
Tėvai ypač nerimauja, kai vaikas nesidomi maistu, valgo labai mažai ar nuolat atsisako valgyti, yra išrankus maistui arba maitinimas užtrunka labai ilgai. Nors valgymo sutrikimai (šiuo atveju - kai valgo per mažai) taip pat labai dažni - 25-40 proc., tačiau dauguma jų praeina, tik 3-10 proc. vaikų antraisiais ir trečiaisiais metais vis dar atsisako valgyti. Iš baimės, kad vaiko svoris neauga ar auga labai lėtai, tėvai stengiasi vaiką maitinti darydami spaudimą ar naudodami įvairius triukus, pvz., įjungdami vaikams elektroninius prietaisus.
Gali būti, kad pirmaisiais - antraisiais metais (ar vėliau) tėvai pastebi vaiko elgesyje nuolatinę, stiprią (rečiau sumažėjusią) ir staigią reakciją į sensorinius (jutiminius) dirgiklius: išorės (šviesa, nestiprus, bet netikėtas garsas, temperatūros pokytis ir t. t.) ar vidaus (pvz., alkio skausmas, virškinimas, raumenų įtampa). Būna, kad mažylis netoleruoja lytėjimo, kai kurių drabužių, jį dirgina kvapai; negali prisitaikyti prie naujo skonio (maisto konsistencijos ar kitos žinduko tekstūros) - ima vengti maisto, bet verkia, nes junta alkį. Taip aprašomas padidinto sensorinio reaktyvumo sutrikimas. Beje, tokie ypatumai - reaktyvumas ir intensyvumas - yra ir įgimti kūdikio temperamento bruožai; dažnai nėra lengva atskirti juos nuo sutrikimo.
Šie visi išvardyti sunkumai dar apibendrintai vadinami elgesio ar sensorinės reguliacijos sutrikimais (savireguliacija - tai vaiko gebėjimas reguliuoti miego ir būdravimo, alkio ir sotumo ciklus, prisitaikyti prie maisto skonio ir jo konsistencijos pokyčių, adaptuotis prie dirgiklių; šie gebėjimai formuojasi su tėvų pagalba - vadinama išorine reguliacija arba koreguliacija). Nemažai tėvų ir pediatrų tikriausiai paprieštaraus: visi kūdikiai verkia, mokosi užmigti, yra kamuojami dieglių ir pan. Taip, iš dalies tai tiesa, dėl to šie sunkumai dažnai yra vertinami kaip praeinantys. Kita vertus, tyrimai ir klinikinė patirtis rodo, kad, pvz., diegliai atsiranda būtent todėl, kad klykdamas kūdikis prisiryja oro - organinių priežasčių nėra, bet kūdikį nuraminti be galo sunku.
Nerimas ir agresija
Antraisiais metais tėvai dažnai įvardija tokias problemas kaip vaiko nenoras bent akimirkai atsitraukti nuo mamos ir didžiulis nerimas, negebėjimas žaisti vienam (be artimo žmogaus), perdėta atsiskyrimo baimė. Dalį šių vaiko emocijų ir elgesio ypatumų specialistai vertina kaip kraštutinę „normalaus“ vaiko temperamento išraišką (itin lėtai prisitaikantys, atsargūs vaikai). Kai prisitaikymo prie naujų situacijų, žmonių ar objektų sunkumai tampa ekstremalūs, jaunesniems nei dvejų metų vaikams gali būti nustatomas naujovių vengimo sutrikimas. Manoma, kad apie 15 proc. mažų vaikų gali būti nustatomas šis sutrikimas.
Antrųjų metų pabaigoje ir trečiaisiais metais vis labiau galima pastebėti šias elgesio ir emocijų problemas: pykčio protrūkius, agresiją, destrukciją, ypatingai didelį motorinį aktyvumą. Nuolatinį dirglumą ir nesugebėjimą suvaldyti pykčio, stiprų protestą; pykčio priepuolio metu pasireiškiantį agresiją (muša, spardo, kanda ir kt.), nukreiptą į tėvus ar vaikus, daiktų laužymą; agresyvius išpuolius, siekiant kitus vaikus priversti elgtis pagal savo valią; gąsdinimą (tiek fiziškai, tiek emociškai) ir kt. simptomus apibendrina kaip nevaldomo pykčio ir agresijos sutrikimą ankstyvoje vaikystėje (jį galima nustatyti jau nuo 24 mėnesių).
Dėmesio trūkumo ir hiperaktyvumo sindromas (DTHS)
Dažnai neuropsichologinės raidos sutrikimo - dėmesio trūkumo ir hiperaktyvumo - bruožai išryškėja jau labai anksti, todėl šį sutrikimą siūloma diagnozuoti nuo 36 mėnesių. Kadangi sunku įvertinti jaunesnių nei trejų metų vaikų dėmesio sugebėjimus, ekspertai rekomenduoja padidinto aktyvumo sutrikimą ankstyvoje vaikystėje nustatyti 24-36 mėnesių vaikams, jei jų elgesyje pastebimi tokie raidos neatitinkantys ar kultūrai neįprasti simptomai:
- vaikas nuolat kruta, kai laukiama, kad bent trumpai pasėdėtų ramiai;
- karstosi ant baldų ar kitų objektų;
- kelia triukšmą dažniau nei kiti bendraamžiai;
- tarsi „nesitveria savame kailyje“; dažnai turi sunkumų išlaukti savo eilės kalbėti ar kol jo poreikis bus patenkintas;
- turi sunkumų dalyvauti bendroje veikloje ar žaidime ir kt.
Nuovargis dienos pabaigoje apima ne tik patį vaiką, bet ir tėvus, be paliovos bėgančius paskui jį ir bandančius jį sudrausminti ar apsaugoti nuo traumų. Šių vaikų tėvams labai reikia pagalbos, o ne „auklėjimo“ viešoje vietoje ar priekaištų darželyje.
Kada kreiptis pagalbos?
Kuo anksčiau nustačius, kad vaiko raida sutrikusi, tuo anksčiau galima padėti tiek pačiam mažyliui, tiek jo tėveliams susidoroti su iškilusiais sunkumais. Galima pradėti ankstyvąją reabilitaciją, kuri padeda vaikui geriau vystytis, sumažina elgesio problemas, gerina šių problemų funkcines išeitis, o taip pat padeda šeimoms išmokti efektyvių vaiko raidos lavinimo, ugdymo bei reabilitacijos būdų ir metodų. Labai svarbūs pirmieji treji, ketveri vaiko gyvenimo metai, per kuriuos galima pastebėti ar jis tik tiesiog yra šiek tiek „tinginiukas“, ar jau reikia rimtai susirūpinti. Specialistai atliks specialų raidos tyrimą bei atsižvelgdami į požymius, priskirs jam atitinkamą diagnozę. Į ką kreiptis pagalbos: savo šeimos gydytoją, kuris siunčia tolimesniems tyrimams pas neonatologą, neurologą; socialinį arba raidos pediatrą, ortopedą ir kt. Svarbiausia nesigėdėti, net kilus menkiausiems įtarimams. Geriau apsidrausti, nei pavėluoti. Ir žinoma, taip pat svarbu nenumoti ranka manant, kad vaikas dar mažas ir viską išaugs.
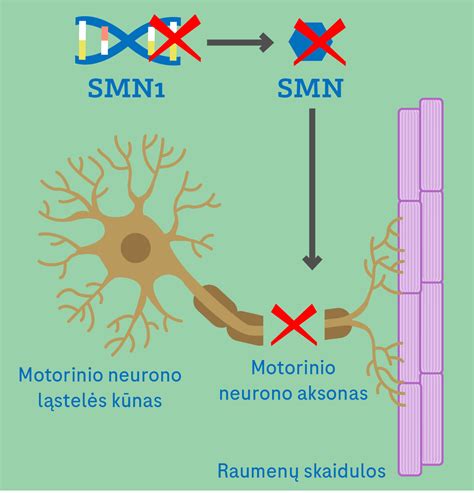
Spinalinė raumenų atrofija (SMA) ir jos įtaka kvėpavimui
Ši liga išsivysto dėl vieno geno penktojoje chromosomoje, vadinamo motorinio neurono išgyvenamumo genu, mutacijos. Sveiko žmogaus organizme šis genas atsakingas už baltymo, reikalingo raumenis kontroliuojantiems neuronams, gamybą. Kai šio baltymo trūksta, nervų ląstelės negali tinkamai funkcionuoti ir žūsta. Spinalinė raumenų atrofija diagnozuojama vienam iš dešimties tūkstančių naujagimių. Liga paveldima autosominiu recesyviniu būdu. Vienas iš 40 žmonių yra pažeisto geno nešiotojas.
Šiandien gydytojai labai džiaugiasi: Lietuvą jau pasiekė vaistai, darantys stebuklus, gydant sergančiuosius spinaline raumenų atrofija. Nuo 2017 m. pavasario ES registruotas pirmasis vaistas spinalinei raumenų atrofijai gydyti - nusinersenas. Vaistai sukurti Amerikoje ir jais pradėta gydyti 2016 m. pabaigoje. „Šie vaistai paskatina rezervinio geno veiklą ir baltymo gamybą. Kai baltymas gaminasi, nervinės ląstelės nesunyksta. Vaistai leidžiami į smegenų skystį, atlikus juosmeninę punkciją. Kauno klinikose gydymas naujaisiais vaistais pradėtas rugpjūčio pradžioje. Pirmosios injekcijos jau suleistos šešiems pacientams. „Moksliniais tyrimais efektas įrodytas. Dar trys ligoniai, sergantys spinaline raumenų atrofija, nuo rugsėjo naujaisiais vaistais bus gydomi Vilniaus vaikų nervų-raumenų ligų kompetencijos centre. Medikai pabrėžia, kad gydymo efektyvumas labai daug priklauso nuo ligonio amžiaus. „Naujasis vaistas, kuris net ir medikų bendruomenėje prilyginamas stebuklui, suteikia galimybę sustabdyti ligos progresavimą ir išvengti sudėtingų komplikacijų. Svarbu, kad šeimos gydytojai, matydami motorikos sutrikimus, nors vaiko pažintinės funkcijos, emocinė raida vystosi normaliai, atsiųstų jį į neurologo konsultaciją.
Lietuvos sergančiųjų genetinėmis nervų-raumenų ligomis asociacijos „Sraunija“ prezidentė K. Antanavičienė nuėjo ilgą ir sunkų kelią kovodama dėl efektyvaus gydymo. Gydytoja M. Dambrauskienė patvirtina, kad ligoniai ir jų artimieji labai daug žino apie savo ligą ir jos gydymo naujoves. Būtent ligonių tėvai netiesiogiai paskatino specialistus susiburti į komandą dėl visapusiškos priežiūros, kai nuolat sekama ligonių būklė, teikiama visokeriopa medicinos pagalba. „Tėvai tikrai skatina medikus.“