Išsamus Vadovas: Kraujo Tyrimai ir Kiti Svarbūs Žingsniai prieš IVF Procedūrą
Vaiko gimimas yra vienas didžiausių gyvenimo stebuklų. Šiandien vis dažniau kelyje į šį stebuklą susiduriama su įvairiomis problemomis. Laimei, poroms, kurios susiduria su sunkumais pastoti, yra gydymo būdai, palengvinantys šį natūralų procesą. Pagalbinis apvaisinimas buvo pradėtas naudoti dar praėjusio amžiaus aštuntajame dešimtmetyje, kai gimė pirmasis kūdikis, naudojant IVF. Nuo jos sukūrimo, naudojant pagalbinio apvaisinimo technologiją, visame pasaulyje jau gimė daugiau nei 8 milijonai kūdikių.
Nevaisingumo gydymas sukelia daugybę emocijų. Laukimas, nerimas ir gydymo proceso reikalavimai gali sukelti nusivylimą, sumišimą ir pasipiktinimą. Tikime, kad kuo daugiau žinosite apie tyrimus ir gydymo procesą, tuo mažiau nerimo ir rūpesčių jausite dėl savo būklės.
Kas yra apvaisinimas in vitro (IVF)?
In vitro apvaisinimas (IVF) yra pagalbinio apvaisinimo metodas, naudojamas poroms, kurioms diagnozuotas nevaisingumas, susilaukti vaikų. IVF yra termino „apvaisinimas in vitro“ santrumpa ir reiškia spermos ir kiaušialąstės derinį laboratorinėje aplinkoje. Tai yra metodas, kai iš moters kūno, po stimuliacijos vaistais, surinktos kiaušialąstės yra sujungiamos su išgrynintais laboratorijoje vyro spermatozoidais. Taip apvaisinimas įvyksta mėgintuvėlyje. IVF yra gana sudėtingas procesas, susidedantis iš daugelio skirtingų etapų. Vidutiniškai vienas IVF ciklas tęsiasi nuo 4-6 savaičių. Gydymas paprastai pradedamas antrą ar trečią būsimos motinos mėnesinių dieną.
In vitro apvaisinimas - tai gydymo metodas, taikomas, kai vyrai ir moterys negali susilaukti kūdikio, nepaisant neapsaugotų lytinių santykių. In vitro apvaisinimo metu iš būsimos mamos paimtos kiaušialąstės laboratorinėje aplinkoje sujungiamos su būsimo tėvo sperma ir gaunami embrionai. Šie embrionai perkeliami į būsimos motinos gimdą, kurį laiką stebint jų vystymąsi laboratorijoje.
Kam rekomenduojamas IVF gydymas ir kokiais atvejais jis reikalingas?
In vitro apvaisinimas rekomenduojamas poroms, kurios negali pastoti natūraliai, nepaisant neapsaugotų ir reguliarių lytinių santykių. Šis laikotarpis yra 1 metai, o poroms, kurių moterys yra 35 metų ir vyresnės, šis laikotarpis sutrumpėja iki 6 mėnesių. Poros, kurios per šį laikotarpį negali pastoti, turėtų pasitarti su gydytoju, kad patikrintų jų sveikatą ir nustatytų reprodukcinį pajėgumą. Atlikus tyrimą ir tyrimus, jei yra būklė, trukdanti vyro ar moters reprodukcijai, rekomenduojamas apvaisinimas mėgintuvėlyje.
Indikacijos moterims:
- Jei kiaušinių atsargos sumažėja;
- Jei menstruacijos nereguliarios (mažiau nei 21 diena arba ilgiau nei 35 dienos, ypač jei padidėjęs svoris ir padidėjęs kūno plaukų augimas);
- Jeigu anksčiau sirgo kiaušidžių uždegimu (dubens uždegimine liga);
- Jei anksčiau buvo negimdinis nėštumas (vamzdelis galėjo būti pašalintas chirurginiu būdu arba gydomas vaistais);
- Jei buvo atlikta pilvo operacija (pilvo operacijos dėl apendicito, žarnyno ar dėl bet kokios kitos priežasties gali sukelti sąaugų ir vamzdelio užsikimšimą);
- Jeigu anksčiau sirgo lytiškai plintančiomis ligomis;
- Jei prieš svarstydami apie nėštumą anksčiau buvo naudotos IUD gimdymo kontrolei;
- Nustačius endometriozę (šokolado cistą), reikia kreiptis į apvaisinimo mėgintuvėlyje specialistą.
Indikacijos vyrams:
- Jeigu anksčiau buvo kiaulytės, pažeidžiančios sėklides;
- Jei yra sėklidžių trauma;
- Jeigu buvo atlikta nenusileidusių sėklidžių operacija;
- Jeigu anksčiau sirgo lytiškai plintančiomis ligomis;
- Jei turite priešlaikinės ejakuliacijos ir erekcijos problemų;
- Jei dirbama cheminėje ar radiacinėje aplinkoje;
- Jei nevaisingumo problemų turi pirmos eilės giminaitis ar brolis, reikėtų kreiptis į specialistą.
Kitos situacijos, kai IVF yra beveik neišvengiama:
- Jei kuris nors iš sutuoktinių serga genetine liga (cistine fibroze, talasemija, hemofilija ir kt.);
- Apsaugoti sutuoktinį nuo infekcinių ligų, tokių kaip hepatitas ir ŽIV;
- Vėžio gydymas (pvz., radioterapija, chemoterapija).
IVF procedūra taikoma esant endometriozei, nepatenkinamai spermos kokybei ir kt. atvejais, arba kai nevaisingumo priežastys nežinomos.
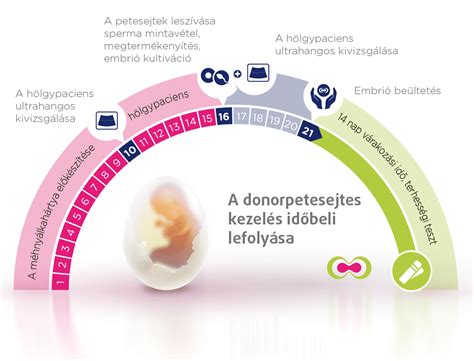
Pasiruošimas IVF procedūrai: Kraujo tyrimai ir gyvenimo būdas
Prieš pradedant IVF, gydytojas aptars jūsų ligos istoriją ir šeimos kūrimo tikslus, taip pat atliks reikiamus tyrimus, kad sudarytų individualų gydymo planą. Tai dažniausiai apima kraujo tyrimus bei transvaginalinį ultragarso tyrimą, siekiant nustatyti jūsų kiaušidžių rezervą (kiaušialąsčių kiekį kiaušidėse) ir įvertinti, kaip jūsų kūnas reaguos į vaistus. Partneriui atliekami spermos tyrimai, kadangi spermos kokybė yra svarbus faktorius procedūros sėkmei. Pirmas ir pagrindinis tyrimas vyrų nevaisingumo priežasčiai nustatyti yra spermos tyrimas - spermograma.
Tyrimai, atliekami prieš IVF procedūrą
Pirmą kartą pradedančiam gydymą pacientui atliekami šie tyrimai:
| Pacientėms (Moterims) | Vyrams |
|---|---|
| Anti-HCV | HBsAg |
| Anti-ŽIV 1-2 | Anti-HCV |
| HBsAg | Anti-ŽIV 1-2 |
| Prolaktinas | Spermiograma |
| Raudonukė IGG | |
| Laisvas T3 | |
| Laisvas T4 | |
| Hemograma | |
| Anti-Müllerio hormonas (AMH) | |
| FSH (Folikulus stimuliuojantis hormonas) | |
| LH (Liuteinizuojantis hormonas) | |
| Estradiolis (E2) | |
| Progesteronas (P4) |
Kiti svarbūs tyrimai apima lytiškai plintančių ligų PGR tyrimus, bendrą kraujo tyrimą (BKT), kraujo grupės ir Rh faktoriaus nustatymą, vitamino D tyrimą. Mūsų laboratorijose taip pat atliekami specifiniai spermos tyrimai: oksidacinės pažaidos vertinimas, spermos HBA tyrimas, spermos DNR fragmentacijos tyrimas. Pagrindinis instrumentinis tyrimas, atliekamas moterims, nevaisingumo priežasčiai nustatyti yra ginekologinė echoskopija, kurią gydytojas neretai atlieka pirminės konsultacijos metu. Genetinis ištyrimas ir genetiko konsultacija yra tikslinga, jei vienam iš partnerių arba abiem yra diagnozuota arba įtariama paveldima liga ar anamnezėje yra įvykę du ir daugiau savaiminių persileidimų. Visus reikiamus laboratorinius, instrumentinius bei genetinius tyrimus galėsite atlikti bet kuriame mūsų vaisingumo centre.
Poros taip pat turi tam tikrų įsipareigojimų, kad padidintų sėkmingo gydymo tikimybę. Poroms rekomenduojama laikytis sveiko gyvenimo būdo likus maždaug 3 mėnesiams iki gydymo pradžios. Pavyzdžiui, mesti rūkyti, alkoholio, kaip ir cigarečių, reikia mesti arba sumažinti iki minimumo. Norint apsaugoti reprodukcinę sveikatą, rekomenduojama valgyti daug vaisių ir daržovių, mesti antsvorį ir atlikti paprastus pratimus, tokius kaip vaikščiojimas, bėgimas ir važiavimas dviračiu.

IVF Gydymo etapai ir kraujo tyrimų vaidmuo kiekviename žingsnyje
IVF gydymo procesas apima kelis svarbius etapus, kurių metu kraujo tyrimai atlieka itin svarbų vaidmenį.
1. Kiaušidžių stimuliacija
Pirmiausiai pacientei yra paskiriami medikamentai, susilpninantys hormonų, atsakingų už kiaušialąsčių gamybą, veiklą. Tai yra privalomas žingsnis norint sukurti pagrindą, reikalingą kiaušidžių stimuliacijai. Kai pagrindas sukuriamas, yra pradedama kiaušidžių stimuliacija. Kiaušidžių stimuliacija yra atliekama medikamentų pagalba, kas dieną suleidžiant po paskirtą vaistų dozę. Taip stimuliuojant kiaušides, organizmas pagamina pakankamai kiaušialąsčių, tam, kad užtektų apvaisinimui. Stimuliacijos tikslas - subrandinti daugiau ir geresnės kokybės kiaušialąsčių nei natūralaus moters organizmo ciklo metu.
Moteris turi atlikti kiaušidžių stimuliavimo kursą (10-12 dienų), vartojant specialius hormoninius preparatus. Per šį laikotarpį moteriai reikia 2-3 kartus atlikti USG tyrimą. Gydytojas stebi kiaušidžių stimuliaciją (kraujo tyrimai ir transvaginalinis ultragarsas), kad pamatytų, kaip jūsų kiaušidės reaguoja į vaistus ir ar nereikia koreguoti dozės. Besivystančių folikulų skaičius tiesiogiai įtakoja sėkmingo gydymo galimybę. Kai kiaušidžių folikulai, kuriuose yra kiaušialąstės, pasiekia tam tikrą dydį, atliekama paskutinė injekcija, kad būtų užbaigtas kiaušinėlių augimas.
2. Kiaušialąsčių paėmimas (punkcija) ir spermos surinkimas
Kai ultragarsas ir kraujo tyrimai parodo pakankamą kiekį folikulų ir kiaušialąsčių, yra paskiriama dar viena medikamentų injekcija. Jos tikslas - garantuoti pakankamą kiaušialąsčių brandos lygį prieš jų paėmimą punkcijos metodu. Kiaušialąstės yra išgaunamos iš gimdos per makštį naudojantis specializuota, itin plona adata su ultragarso pagalba. Tai yra procedūra, atliekama taikant trumpalaikę intraveninę nejautrą. Kiaušialąsčių paėmimas yra minimaliai invazinė procedūra, kuri paprastai trunka mažiau nei 15 minučių.
Kiaušialąsčių surinkimo dieną, pacientės partneris turėtų būti pasiruošęs spermos mėginį. Partneris gali pateikti spermos mėginį punkcijos (kiaušialąstės paėmimo) rytą.
3. Apvaisinimas ir embrionų auginimas
Iš spermos mėginio laboratorijoje yra išgaunami judriausi ir sveikiausi spermatozoidai. Kai iš pacientės organizmo yra išimamos visos kiaušialąstės, jos yra perkeliamos į specializuotą lėkštelę su paruoštais spermatozoidais ir tiek kiaušialąstės, tiek spermatozoidai yra inkubuojami laboratorijos sąlygomis apvaisinimui įvykdyti. Kiaušialąstės įvertinamos mikroskopu laboratorijoje, tinkamos apvaisinamos pasirinkta sperma ir stebimas embriono vystymasis.
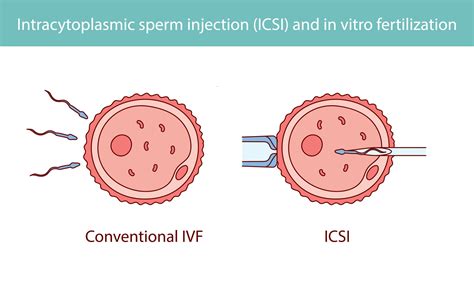
Tręšimui naudojami du skirtingi būdai. Klasikinio apvaisinimo in vitro metu spermatozoidai ir kiaušialąstės paliekami toje pačioje aplinkoje, o judriam spermatozoidui leidžiama pasiekti kiaušialąstę savo natūralioje aplinkoje ir ją apvaisinti. Taikant mikroinjekcinį metodą (ICSI), pasirinkta spermos ląstelė suleidžiama į kiaušialąstę naudojant mikrokanules. Jeigu apvaisinimas įvyko, apvaisintos kiaušialąstės yra auginamos laboratorijoje apie 2-5 paras. Embrionų auginimas laboratorijoje vyksta specialiuose inkubatoriuose, kuriuose palaikomas pastovus temperatūros, dujų ir drėgmės režimas. Kasdienių stebėjimų tikslas - atrinkti embrioną, turintį didžiausią tikimybę prilipti prie gimdos ir geriausios kokybės.

4. Embriono perkėlimas į gimdą
Po šio periodo, dažniausiai 2 iš šių kiaušialąsčių, jau pavirtusių embrionais, yra perkeliamos tiesiogiai į gimdą, o likusios yra užšaldomos. Po apvaisinimo, jei gauti embrionai yra sveiki, iki trijų embrionų yra grąžinama į pacientės gimdą nėštumui pradėti, o likę yra užšaldomi. Perkėlimas yra atliekamas plonu, specializuotu kateteriu per makštį ir gimdos kaklelį. Pats embriono perkėlimas - gana paprasta procedūra, atliekama be nuskausminimo ir primenanti PAP tyrimo ėmimą. Beveik visais atvejais, ši procedūra yra neskausminga.
Jei po perkėlimo laboratorijoje dar yra geros kokybės embrionų, jie gali būti užšaldyti ir saugomi vėlesniam naudojimui. Labai svarbu, kad embrionai būtų laikomi užšaldyti, kad būtų suteikta papildoma gydymo galimybė. Po perkėlimo pradedamas gydymas vaistais, siekiant palaikyti embriono prisitvirtinimą prie gimdos.
5. Nėštumo testas
Praėjus 14 dienų po patalpinimo, yra atliekamas nėštumo testas. Nėštumo testas (HCG lygio nustatymas kraujyje) atliekamas 14 dienų po embriono (-ų) perkėlimo. Atsižvelgdamas į tyrimo rezultatus, gydytojas nuspręs, ar tęsti, ar nutraukti vaisto vartojimą. Jeigu rezultatas teigiamas, ir procedūra yra laikoma sėkminga. Pacientai prisimena tą jausmą, kai jungiasi prie sistemos pamatyti rezultato - toks pats buvo po bagiamųjų egzaminų, tik jaudulio, atrodo, dabar buvo daugiau. Prisijungus galima pamatyti HCG skaičių, kurio teigiamas rezultatas sukelia didelį džiaugsmą. Tačiau kartais gali nutikti ir taip, kad gydytojos apžiūros metu nieko nepamatoma ir skaičiai jau būna visai maži. Po 10d. kraujo tyrimas gali būti ir neigiamas.
Svarbūs faktai, kuriuos reikia žinoti apie IVF nėštumo testą
ICSI (Intracitoplazminė Spermos Injekcija): pažangus metodas vyrų nevaisingumui gydyti
ICSI (intracitoplazminė spermos injekcija) procedūra yra naujausias ir labiausiai ištobulintas metodas gydyti vyrų nevaisingumą. ICSI yra atliekama kartu su in-vitro fertilizacijos (IVF) procedūra. ICSI yra rekomenduojama pacientams, kai jų sėklidės gamina itin mažai spermatozoidų, ir patys spermatozoidai nėra pakankamai pajėgūs be pagalbos pralaužti apsauginio sluoksnio, saugančio pacientės kiaušialąstę ir ją apvaisinti. Dažniausia to priežastis - itin prastas arba iš viso neegzistuojantis spermatozoidų judrumas.
Taip pat ICSI procedūra yra atliekama, jeigu paciento sperma yra tiesiogiai išgaunama iš sėklidžių kitų procedūrų metu. Intracitoplazminės spermijų injekcijos metodas suteikia galimybę veiksmingai padėti netgi pačiais sunkiausiais vyrų nevaisingumo atvejais. Beveik visais atvejais, ICSI yra atliekama kaip sudėtinė IVF procedūros dalis. Kaip ir reguliaraus IVF metu, pacientei yra paskiriami kiaušialąsčių augimą stimuliuojantys medikamentai. Tuo metu pacientės folikulų ir kiaušialąsčių augimą bei vystymąsį stebi ginekologas. Išgautos kiaušialąstės yra patalpinamos į specializuotą kultūrą, ir naudojantis mikroskopine, specializuota adata, į kiekvieną iš kiaušialąsčių yra suleidžiama po vieną iš partnerio spermatozoidų.
IVF sėkmės rodikliai ir juos lemiantys veiksniai
IVF efektyvumas yra 35-40 proc. Rezultatai priklauso nuo partnerių amžiaus ir IVF indikacijų. Optimalus moters amžius 23-40 m. Gydymo sėkmės rodiklis skiriasi priklausomai nuo amžiaus ir nevaisingumo priežasties. Svarbiausias veiksnys, lemiantis sėkmę, yra pakankamas kiaušinių skaičius ir kokybė. Kitaip tariant, kiaušialąsčių rezervo būklė tiesiogiai veikia gydymo sėkmę. Moterų kiaušialąsčių skaičius mažėja su amžiumi, todėl galima teigti, kad gydant moters amžius yra labai svarbus. Poroms, norinčioms susilaukti vaikų, svarbu pradėti gydymą negaištant laiko, kad padidintų sėkmės tikimybę.
Pacientės kelionė: emocijos ir iššūkiai
Vaikus pradėjus planuoti iškart po vestuvių, apsilankius pas ginekologę ir pasiklausius dėl folio rūgšties vartojimo, moteris po pusantrų metų bandymų, apsilankė pas šeimos gydytoją su nusiskundimu „nepavyksta pastoti“. Tuo metu lyg ir nuramino, nes galų gale atrodo norimas rezultatas visgi pasiekiamas. Atsimenu endokrinologės žodžius: „su tokiu rodikliu pastoti neįmanoma“. Po nuostabos, gydytoja paaiškino, kad reikės vartoti hormoninius vaistus. Tada pradėta lankytis pas III lygio ginekologę poliklinikoje. Ginekologė stebėjo, ar vyksta ovuliacija, sakė, kuriomis dienomis turėti lytinius santykius, buvo išrašiusi gerti progesteroną. Liepė vyrui pasidaryti spermogramą, o moteriai - kiaušintakių pratekamumo tyrimą.
Jau buvo praėję 2,5 metų bandymų pastoti, kai Vaisingumo centre buvo atlikti visi reikalingi tyrimai. Aiški nepastojimo priežastis nebuvo nustatyta, tad ligos istorijoje atsirado toks įrašas: neaiškios kilmės nevaisingumas. Nors ir buvo šiek tiek baisu dėl pačios procedūros, tačiau buvo visiškai įsitikinama, kad pavyks, kadangi jokių priežasčių nepastojimui nebuvo. Pradėjus stimuliaciją, pacientė jautėsi laiminga - lyg jau lauktųsi. Labai gąsdino tai, kad pačiai reikėjo leistis vaistus, tačiau po pirmų kartų šį „džiaugsmą“ perleista vyrui. Kitas iššūkis - kiaušidžių punkcija, nes ji daroma su pilna narkoze. Bet net ir po jos skausmą malšino džiaugsmas, nes tą dieną susijungs ląstelės, iš kurių išsivystys leliukas. Sunkiausia buvo išlaukti tas 2-5 dienas iki perkėlimo - ten kažkur laboratorijoj buvo embrionai ir norėjosi kuo greičiau juos pasiimti.
Kitą dieną po punkcijos pasakė, kad iš viso apsivaisino 11 kiaušialąsčių. Užšaldymui liko tik 4, nes kiti 5 neišgyveno tų kelių dienų. Kai įkėlė embrioną ir gydytoja pasuko ekraną, kad matytųsi, kur jis ten yra, akys prisipildė ašarų. Jau nuo tos akimirkos moteris laikė save nėščia. Kraujo tyrimą reikėjo pasidaryti po 10-ies dienų. Prisijungus ir pamačius 56,4 skaičių, visas kūnas drebėjo, bet atrodė teigiamas. Susisiekus su gydytoja, liepė toliau vartoti vaistus. Nors rodiklis nebuvo pats geriausias, džiaugsmas buvo stiprus. Tačiau gydytojos apžiūros metu pajusta baimė, kad kažkas bus negerai, ir taip ir buvo - ji nieko nepamatė. Kad įsitikintume, dar kartą pasidarytas kraujo tyrimas. Ir skaičiai jau buvo visai maži. Kol visą mėnesį glostytas pilvas ir taip saugoti žirniukai, nieko neliko. Labai skaudėjo, tiek fiziškai, tiek emociškai.
Atsigavus po kelių mėnesių ruoštasi šaldytų embrionų perkėlimui. Po atšildymo perkėlimui liko 3 embrionai. Gydytoja su dvejone, bet perkėlė visus 3. Po 10d. kraujo tyrimas buvo neigiamas. Per skausmą brendo mintis apie 2-ąjį IVF ciklą. Po kelių mėnesių ruošiantis antram pagalbiniam apvaisinimui, abu supratome, kad norime pas kitą gydytoją. Konsultacijos metu gydytoja pasiūlė abiems pasidaryti nemokamus genetinius tyrimus. Suprasta, kad nustatyta genetinė patologija. Gydytoja paaiškino, kad kartu su pagalbinio apvaisinimo procedūromis bus kompensuojamas ir embrionų genetinis tyrimas, kurio metu atrinks embrionus, kurie neturi genetinių pakitimų ir perkels tik sveikus.
Po 5-erių metų nepastojimo, pagaliau žinant nevaisingumo priežastį, vėl pradėtos pagalbinio apvaisinimo procedūros. Buvo perkelti 2 embrionai, nes visgi tas trečias jau buvo nebeaktyvus. Tos 10d. iki kraujo tyrimo buvo pačios sunkiausios, baimė buvo didesnė nei viltis. Gydytoja sakė, kad greičiausiai jie turėjo patologiją, todėl nesiimplantavo. Po antro nesėkmingo pagalbinio apvaisinimo kilo daug minčių: ar man išvis įmanoma natūraliai pastoti, ar įmanoma, kad embrionas būtų be patologijos, ar įmanoma, kad jis sėkmingai įsiimplantuotų. Genetikė paaiškino, kad šiuo atveju yra du galimi patologijos variantai, iš kurių vieną patologiją turintis embrionas tiesiog pats nustos vystytis, o kitu atveju patologiją bus galima nustatyti atlikus vaisiaus genetinį tyrimą. Kai turėta darytis kraujo tyrimą, abu su vyru pasiėmėme laisvadienius, kartu važiavome į kliniką, su didele baime ir nekantrumu laukėme atsakymo - ir tą dieną dar kartą sugriuvo mūsų pasaulis.






