Dirbtinio apvaisinimo esmė, metodai ir šiuolaikinės galimybės
Vaiko gimimas yra vienas didžiausių gyvenimo stebuklų. Šiandien vis dažniau kelyje į šį stebuklą susiduriama su įvairiomis problemomis. Laimei, poroms, kurios susiduria su sunkumais pastoti, yra gydymo būdai, palengvinantys šį natūralų procesą. Ir nors tokių porų vis daugėja, dažnai vis dar vengiama atvirai apie tai kalbėtis, o pagalbinio apvaisinimo procedūras gaubia paslaptis.
Kas yra pagalbinis (dirbtinis) apvaisinimas?
Pagalbinis (dirbtinis) apvaisinimas - apvaisinimas, kuomet sėkla yra įvedama į moters makštį arba gimdą specialiais prietaisais (o natūraliam apvaisinimui užtenka tiesiog sueities). Šis apvaisinimo metodas dažniausiai taikomas tuomet, jei vyras serga ligomis, trukdančiomis atlikti normalų lytinį aktą (sueitį) arba sutrikdančiomis jo dauginimosi funkciją (spermatogenezės patologija, lytinių organų anomalijos, lytinių liaukų nepakankamumas, varpos trauminiai pažeidimai, erekcijos ir ejakuliacijos sutrikimai, sėklidžių hidrocelė, kapšelio patinimai ir kt.).
Dažniausiai pagalbinis apvaisinimas taikomas ištekėjusioms moterims, kurių vyrai nevaisingi, retkarčiais - vienišoms moterims arba lesbietėms. Dažniau būna apvaisinama su donoro sėkla, rečiau - su sutuoktinio. Sėkla gali būti įvedama iškart po to, kai gaunamas ejakuliatas, arba paimant specialiomis sąlygomis užšaldytą spermą. Inseminacija (sėklos įvedimas) gali būti atliekama į makštį, į gimdos kaklelį arba į gimdą, priklausomai nuo to, koks būdas (atsižvelgiant į medicinę apžiūrą) tikėtina bus veiksmingiausias. Po inseminacijos lytinis gyvenimas turi būti sustabdomas 3 mėnesių laikotarpiui.
Pagalbinio apvaisinimo efektyvumo rodikliai:
| Apvaisinimo būdas | Efektyvumas |
|---|---|
| Sutuoktinio sėkla | 7-22 % |
| Donoro sėkla | 30-60 % |
Pagalbinis apvaisinimas buvo pradėtas naudoti dar praėjusio amžiaus aštuntajame dešimtmetyje, kai gimė pirmasis kūdikis, naudojant IVF. Nuo jos sukūrimo, naudojant pagalbinio apvaisinimo technologiją, visame pasaulyje jau gimė daugiau nei 8 milijonai kūdikių.
Nevaisingumo gydymas sukelia daugybę emocijų. Laukimas, nerimas ir gydymo proceso reikalavimai gali sukelti nusivylimą, sumišimą ir pasipiktinimą. Tikime, kad kuo daugiau žinosite apie tyrimus ir gydymo procesą, tuo mažiau nerimo ir rūpesčių jausite dėl savo būklės.

Dirbtinio apvaisinimo etapai ir technologijos
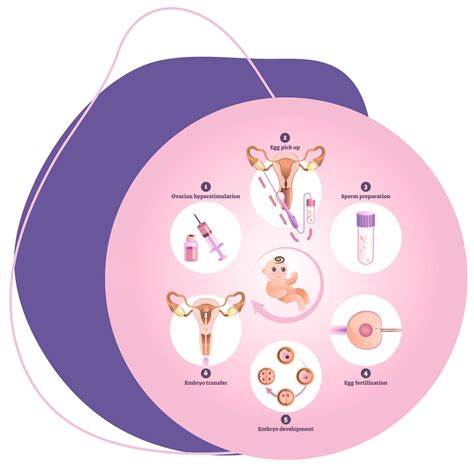
Dirbtinis apvaisinimas yra sudėtingas kelių etapų procesas. Tiems, kurie nėra su juo susipažinę, nevaisingumo gydymo ir reprodukcinės genetikos klinikos „iVF Riga“ generalinė direktorė, reproduktologė, ginekologė - akušerė ir vyriausioji dirbtinio apvaisinimo specialistė dr. Violeta Fodina sako: „Dirbtinio apvaisinimo procedūra susideda iš trijų etapų.“
Pirminė genetinės medžiagos paėmimo stadija
Pirmajame etape iš moters ir vyro paimama sveika genetinė medžiaga (kiaušialąstės ir sperma). Moteriai šis procesas apima tam tikrus veiksmus, pavyzdžiui, folikulų stimuliavimą ir subrendusių kiaušialąsčių paėmimą po 12 dienų. Kaip įprastai, taip ir gydymo metu, reikalingos lytinės ląstelės. Kiaušialąstės yra gaunamos (išsiurbiant jas iš folikulų) kiaušidžių punkcijos metu, o spermatozoidai - iš spermos mėginio. Vyro spermatozoidų brendimo procesas vyksta natūraliai, tačiau yra išimčių, kai dėl įvairių su sveikata susijusių priežasčių sperma natūraliai neišsiskiria. Jeigu spermoje spermatozoidų nėra, yra nustatyta azoospermija, daliai atvejų spermatozoidai gali būti gaunami iš sėklidžių TESA procedūros metu. Nei kiaušialąstės, nei spermatozoidai nėra dirbtinai sukuriami.
Apvaisinimas laboratorijoje
Antrasis dirbtinio apvaisinimo etapas - kiaušialąsčių ir spermatozoidų suliejimas (būtent šis procesas ir yra dirbtinis apvaisinimas), kuris atliekamas laboratorijoje. Apvaisinimo procesas yra sudėtingas, tam reikia aukštos kvalifikacijos specialistų ir specialios įrangos. Tam, kad kiaušialąstė galėtų būti apvaisinta, užtenka ją patalpinti į terpę, kurioje būtų šimtas tūkstančių spermatozoidų. Kitaip sakant, jeigu moters organizme spermatozoidai neranda kelio pas kiaušialąstę, ar jiems netinka ją supanti aplinka, tai laboratorijoje mes sukuriame kiaušialąstės ir spermatozoido pasimatymą. Apvaisinimas įvyksta, kai bent vienas iš šių spermatozoidų patenka į kiaušialąstės citoplazmą ir apvaisina kiaušinėlio branduolį.
Sekančią dieną yra tikrinamas kiaušialąsčių apsivaisinimas. Apsivaisinusi kiaušialąstė yra vadinama zigota. Zigotos turi būti kruopščiai įvertinamos. Netrukus zigota pradeda dalintis ir sekančią dieną ji tampa dvejų, vėliau keturių ląstelių embrionu. Žmogaus embrionu yra vadinamas organizmas nuo apsivaisinusios kiaušialąstės iki 8 vystymosi savaitės, kuomet embrionas tampa žmogaus vaisiumi ir įgauna žmogui būdingą pavidalą. Tačiau, pagalbinio apvaisinimo procedūrų ribose embrionas yra 2 - 8 nediferencijuotų ląstelių organizmas.
Pagrindiniai kriterijai yra ląstelių skaičius vertinimo parą, dydžio vienodumas ir fragmentacija. Fragmentai - tai pašaliniai dariniai, susidaryti gali dėl dešimčių priežasčių, jeigu jų yra daug, tolimesnės embriono vystymosi prognozės yra nepalankios. Šie kriterijai yra įvertinami balais, nuo 1 (žemiausias balas) iki 4 (aukščiausias balas). Idealiu atveju antrą parą embrionas bus keturių ląstelių dydžio, jo ląstelės bus vienodos, o fragmentacija nebūdinga, taip embrionas bus pažymėtas 4(4/4). Gali būti, kad trečią parą embrionas bus aštuonių ląstelių dydžio, tai yra labai geras rodiklis, jo ląstelės bus lygios, tačiau būdinga nedidelė fragmentacija, tokiu atveju poros embrionas bus pažymėtas 8(4/3). Kritinis lytinių ląstelių, zigotų ir embrionų įvertinimas viso proceso metu priklauso nuo embriologo.
Į moters gimdą gali būti patalpinami ne tik aštuonių, bet ir keturių ląstelių embrionai. Gana dažnai embrionai yra auginami ir ilgiau, iki blastocistos stadijos. Auginant embrionus iki blastocistos stadijos yra atrenkami patys stipriausi embrionai, nes ne visi embrionai pasiekia šią vystymosi stadiją, dalis embrionų nustoja vystytis 2-3 parą. Susiformavusi blastocista nedelsiant turi būti perkeliama į gimdą, nes kitu atveju, neturėdama kur implantuotis, ji žūsta. Jeigu ji yra gimdoje - sėkmės atveju implantuojasi.

Pagrindiniai dirbtinio apvaisinimo metodai
Nevaisingumo gydymas apima daug skirtingų metodų ir technologijų, viena dažniausiai naudojamų - pagalbinis apvaisinimas. „Northway“ vaisingumo centrai teikia visas pagalbinio apvaisinimo paslaugas.
- Intrauterininė inseminacija (IUI): Pagalbinio apvaisinimo procedūra, kurios metu specialiai paruošta sperma suleidžiama tiesiai į gimdą. Intrauterininė inseminacija atliekama natūraliame cikle ovuliacijos metu arba ovuliaciją stimuliuojant vaistais. Atliekant IUI specialiai paruoštos spermos ląstelės naudojant specialų kateterį yra patalpinamos tiesiai į moters gimdą. Būdas patrauklus, nes nereikia chirurginės invazijos ir nejautros. Tai nesudėtinga ir neskausminga procedūra. Ji dažniausiai taikoma atvejais, kai pora, dėl vienokių ar kitokių priežasčių, neturi visaverčių lytinių santykių arba yra pakitusi spermos kokybė ar gimdos kaklelis. Nors tai paprastesnis metodas nei apvaisinimas mėgintuvėlyje (IVF), tam tikrais atvejais jis gali būti labai veiksmingas.
- Apvaisinimas mėgintuvėlyje (IVF): Geriausiai žinomas pagalbinio apvaisinimo metodas pasaulyje - apvaisinimas mėgintuvėlyje. Šis metodas, dar žinomas kaip IVF (angl. In Vitro Fertilisation). Pagalbinis apvaisinimas mėgintuvėlyje (ne moters kūne) yra metodas, kai iš moters kūno, po stimuliacijos vaistais, surinktos kiaušialąstės yra sujungiamos su išgrynintais laboratorijoje vyro spermatozoidais. Taip apsivaisinimas įvyksta mėgintuvėlyje. Viena pažangiausių pagalbinio apvaisinimo procedūrų, kai kiaušialąstės apvaisinamos laboratorijoje, o užsimezgę embrionai perkeliami į moters gimdą. IVF dažniausiai atliekamas tada, kai pastoti natūraliai nepavyksta dėl kiaušintakių nepratekamumo, ovuliacijos sutrikimų, endometriozės ar neaiškios kilmės nevaisingumo. Procedūra atliekama keliais etapais - pirmiausia stimuliuojamos kiaušidės, tuomet atliekama folikulų (kiaušidžių) punkcija, apvaisinimas ir embrionų perkėlimas. Šis metodas taikomas visame pasaulyje ir pasižymi dideliu veiksmingumu.
- Intracitoplazminė spermos injekcija (ICSI): ICSI pirmiausia sprendžia vyrų nevaisingumo problemas, tokias kaip prastas spermatozoidų judrumas, sumažėjęs jų skaičius ir nesugebėjimas prasiskverbti į kiaušialąstę. Taikant šį metodą, moters kiaušialąstės yra patalpinamos į mėgintuvėlį, tuomet po vieną spermos ląstelę yra tiesiogiai įšvirkščiama į kiekvieną kiaušialąstę. Ši procedūra reikalauja didelio embriologo meistriškumo ir atsakomybės tam, kad iš tiesų būtų parinktas pats tinkamiausias spermatozoidas. Beveik pusę atvejų mes neturime šimtų tūkstančių reikiamo judrumo spermatozoidų. Kartais turime tik pavienius spermatozoidus. Tokiu atveju embriologas turi atrinkti morfologiškai taisyklingus, pačius judriausius bei fiziologiškai subrendusius spermatozoidus. Iš jų vieną, visais atžvilgiais geriausią, plona adatėle, mikroskopo, mikromanipuliatoriaus ir, pageidautina, hyalurono rūgšties pagalba, įterpti jį į kiaušialąstę, tai yra atlikti intracitoplazminę spermatozoido injekciją (ICSI). Procedūra atliekama, kai spermos kokybė yra stipriai pakitusi - žema spermatozoidų koncentracija ir judrumas, netaisyklinga forma arba kai sperma išgauta chirurginiu (TESA) būdu. ICSI padidina apvaisinimo tikimybę tais atvejais, kai įprastas apvaisinimas nepavyksta. Procedūra yra sudėtinga bei reikalauja aukštų laboratorinių kompetencijų.
- Fiziologiškai atrinktų spermatozoidų intracitoplazminė injekcija į kiaušialąstę (PICSI): PICSI yra ICSI procedūros atmaina, kuomet spermatozoidai atrenkami pagal gebėjimą pritraukti kiaušialąstę supančią hialurono rūgštį. Tokiu būdu parenkami brandesni, genetiškai kokybiškesni spermatozoidai. Ši procedūra dažniausiai rekomenduojama, kai ankstesnių ICSI bandymų metu embrionai arba neužsimezgė, arba buvo prastos kokybės. Pasirinkus fiziologiškai tinkamesnius spermatozoidus, padidėja tikimybė, kad embrionai vystysis sėkmingai.
- Spermatozoidų aspiracija iš sėklidžių (TESA): Jei spermos mėginyje nėra spermatozoidų, juos galima paimti tiesiai iš sėklidžių TESA procedūros metu. Kai vyro ejakuliate nėra spermatozoidų (azoospermija), jie gali būti išgaunami tiesiai iš sėklidžių. Procedūra atliekama taikant bendrinę nejautrą - plona adata per odą paimamas sėklidžių audinys ir iš jo išskiriami gyvybingi spermatozoidai. TESA dažniausiai taikoma kartu su ICSI arba PICSI.
- Embrionų ir lytinių ląstelių šaldymas (vitrifikacija): „Northway“ vaisingumo centrai teikia ir embrionų bei lytinių ląstelių vitrifikaciją (šaldymą). „Baltijos Amerikos klinika“ buvo pirmoji Lietuvoje, įdiegusi ypač greitą embrionų ir kiaušialąsčių šaldymo metodą - vitrifikaciją. Šio proceso metu naudojamos specialios apsauginės medžiagos (krioprotektoriai), todėl šaldant embrioną jame nesusiformuoja ledo kristalai, ląstelių vidinė terpė nėra „subraižoma”, nepažeidžiamos vidinės ląstelių struktūros. Tai užtikrina didesnį embriono išgyvenamumą ir kokybę po atšildymo.
- Kiaušialąsčių šaldymas: Kiaušialąsčių šaldymas (vitrifikacija) - tai galimybė moteriai išsaugoti savo vaisingumą ateičiai. Procedūra dažnai atliekama prieš onkologinį gydymą, esant genetinėms ligoms ar nusprendus motinystę atidėti dėl asmeninių ar profesinių priežasčių. Užšaldytos kiaušialąstės laikomos -196°C temperatūroje, todėl jų kokybė išlieka aukšta nepaisant prabėgusio laiko.
- Užšaldytų ir atšildytų embrionų patalpinimas (FET): Atliekant kiaušidžių stimuliaciją ir folikulų punkciją, dažniausiai gaunama daugiau kiaušialąsčių, o atlikus pagalbinio apvaisinimo procedūras - daugiau embrionų, nei perkeliama vieno ciklo metu. Tinkamos kokybės pertekliniai embrionai užšaldomi ir gali būti panaudoti vėliau, jei prireiktų papildomo bandymo ar pora norėtų susilaukti dar vieno vaiko. Moksliškai nėra įrodyta, kad užšaldymo-atšildymo procedūra kenkia būsimam kūdikiui. Skystame, žemos temperatūros (-196°C) azote visi biologiniai procesai tarsi sustoja laike. 2008 m., po klinikoje atliktos vitrifikacijos ir atšildytų embrionų patalpinimo gimė pirmasis „vitrifikuotas“ kūdikis Lietuvoje. Procedūra, kurios metu į moters gimdą patalpinamas(-i) atšildytas(-i) embrionas(-ai). Tinkamu moters ciklo metu, embrionas per ploną kateterį švelniai įvedamas į gimdą. Sėkmės tikimybė tokia pati, kaip ir perkeliant neužšaldytus embrionus, o pora gali pasirinkti tinkamiausią laiką nėštumui planuoti.
- Blastocistų auginimas ir patalpinimas: Kai kurie embrionai laboratorijoje stebimi ir auginami iki 5-6 dienų - ši vystymosi stadija vadinama blastocista. Kadangi šį etapą pasiekia tik dalis embrionų, siekiant geriausių rezultatų patartina išsirinkti stipriausius. Blastocistų perkėlimas į gimdą dažnai siejamas su didesne pastojimo tikimybe. Šis metodas ypač tinka atvejais, kai užsimezga keli kokybiški embrionai ir siekiama sumažinti embrionų perkėlimų skaičių. Jei susiformuoja daugiau blastocistų, nei perkeliama į moters gimdą, jos užšaldomos.
DALYKAI, KURIŲ NEŽINOJOM APIE IVF
Kada kreiptis dėl nevaisingumo? Diagnostika ir tyrimai
Kiekviena pora - unikali, kaip ir jos kelias į tėvystę. Nevaisingumo gydymas - tai jautrus ir atsakingas procesas, kuris prasideda nuo nuoširdaus pokalbio ir abipusio pasitikėjimo. „Baltijos Amerikos klinikos“ Vaisingumo centre taikomi patys moderniausi, pasaulyje gerai žinomi vaisingumo problemų diagnostikos ir gydymo metodai. Vieni pirmųjų Lietuvoje pradėjome teikti diagnostikos bei gydymo paslaugas poroms, susiduriančioms su nevaisingumo problema.
Nevaisingos poros tyrimas pradedamas, jei:
- moteris nepastoja vienerius metus ar ilgiau;
- moteris nepastoja 6 mėnesius ar ilgiau ir yra 35 metų ar vyresnė;
- žinoma kokia nors aiški poros nevaisingumą sukelianti priežastis, pvz., sutrikęs mėnesinių ciklas, anksčiau buvę dubens organų uždegimai, gimdos ir kiaušidžių endometriozė, kiaušintakių patologija, ginekologinių operacijų pasekmės, vyro spermos kiekio ir judrumo sutrikimai.
Nevaisingos poros tyrimą rekomenduojama atlikti specializuotose klinikose, kuriose dirba patyrę šios srities specialistai ginekologai arba, vyro nevaisingumo atveju, urologai-andrologai. Tiriami abu partneriai.
Vyresnės nei 35 metų moterys jau po šešių mėnesių nesėkmingų bandymų pastoti natūraliai turėtų kreiptis į ginekologą-reproduktologą. Palankiausias amžius gimdyti yra nuo 26 iki 35 metų. Tačiau jei ir sulaukusi 40 metų moteris vis tiek nori tapti sveiko vaiko mama, tokių galimybių yra, nors ir gerokai mažiau. Verta paminėti, kad visuomenė tiek Europoje, tiek visame pasaulyje šiais laikais nėštumą planuoja vėliau. Kiaušialąsčių amžius atitinka mūsų pase įrašytą skaičių. Nepaisant to, kad reprodukcinis amžius ilgėja, vis dar reikia dėti nemažai pastangų norint susilaukti vaiko. Be to, norint pasiekti gerų rezultatų iki 35 metų, reikia 5 kiaušialąsčių, o po 42 metų - jau 16.
Vaisingumo centre atliekamos konsultacijos ir tyrimai:
- Konsultacijos dėl nevaisingumo: Jos metu gydytojas įvertina abiejų partnerių sveikatos istorijas bei galimas nevaisingumo priežastis ir paskiria reikiamus tyrimus. Konsultuotis rekomenduojama tiek moteriai, tiek vyrui. Suprasdami šios temos jautrumą, dėmesio skiriame ne tik medicininiams jos aspektams, bet ir poros emocinei bei psichologinei būklei.
- Kiaušintakių pratekamumo tyrimai: Kiaušintakių būklė - vienas svarbiausių, natūralų pastojimą lemiančių veiksnių. Jų pratekamumo tyrimais, atliekamais pasitelkiant ultragarso arba rentgeno įrangą, nustatomi galimi kiaušintakių užakimai bei pažeidimai ir, jei reikia, parenkamas optimaliausias gydymo kelias - nuo medikamentinės ar chirurginės terapijos iki pagalbinio apvaisinimo.
- Išsamūs ir kompleksiniai vyro spermos tyrimai (spermograma): Spermograma leidžia įvertinti svarbiausius vyro vaisingumo rodiklius - spermatozoidų kiekį, judrumą, formą ir bendrą spermos būklę. Prireikus gali būti atliekami ir išplėstiniai tyrimai, tokie kaip DNR fragmentacijos ar MAR testas. Gauti rezultatai padeda nuspręsti, ar taikytinas natūralus pastojimo būdas, ar reikalingos pagalbinio apvaisinimo procedūros. Tyrimas greitas ir neskausmingas, tačiau labai reikšmingas diagnostikos procese.
- Hormonų tyrimai dėl endokrininių sutrikimų: Moterų nevaisingumui įtakos dažnai turi hormonų pusiausvyros sutrikimai - ovuliacijos nebuvimas, policistinių kiaušidžių sindromas ar skydliaukės ligos. Atlikus kraujo tyrimus įvertinamas hormonų lygis ir nustatomi galimi endokrininiai sutrikimai. Gydymas gali apimti medikamentinę korekciją, ovuliacijos stimuliaciją ar gyvenimo būdo pokyčius. Tinkamai diagnozuotas hormoninis disbalansas padidina pastojimo tikimybę.
Sėkmės veiksniai ir laboratorijos svarba
Neabejotinai, pagalbinio apvaisinimo sėkmė labai priklauso ne tik nuo šias paslaugas teikiančių specialistų įgūdžių ir kvalifikacijos, modernios įrangos, bet ir nuo aplinkos sąlygų pagalbinio apvaisinimo laboratorijoje. Vaisingumo klinikos neįsivaizduojamos be pagalbinio apvaisinimo laboratorijos ir joje dirbančių embriologų. Nuo jų profesionalumo ir kruopštumo dažnai priklauso, ar moters kūne užsimegs nauja gyvybė. Vienas svarbiausių veiksnių įtakojančių sėkmę - kiaušialąsčių ir spermatozoidų kokybė, kurią dažnai lemia poros amžius.
Taip pat svarbu tinkamai subalansuota stimuliacija moteriai, kontroliuojamas kiaušialąsčių paėmimas punkcijos metu, atsakingas ir kvalifikuotas ginekologo ir embriologo darbas bei tinkamos priemonės - aukščiausios kokybės embrionų auginimo terpės, specialios lėkštelės, kuriose auginami embrionai, naujausi inkubatoriai, palaikantys tinkamą temperatūrą ir dujų koncentraciją, naujos technologijos (pvz.: „Time-lapse“ technologija, leidžianti stebėti embriono vystymąsi 24 valandas per parą kompiuterio ekrane) ir t.t.
„Northway” vaisingumo centro laboratorijoje veikia nustatyta kontrolės sistema, kasdien vykdoma dviguba patikra, kuri atitinka nustatytas normas ir užtikrina gerą laboratorijos darbą. Nuolat vykdoma paviršių užterštumo kontrolė, imami ir vertinami mikrobiologiniai mėginiai. Kaip teigia Vilniaus visuomenės sveikatos centras, vienas svarbiausių veiksnių pagalbinio apvaisinimo laboratorijoje apdorojant audinius ir ląsteles yra oro kokybė. Ji gali turėti įtakos audinių ir ląstelių užteršimo rizikai. Bakterijos, virusai, kiti mikroorganizmai gali sąlygoti embrionų žūtį. Todėl mūsų laboratorijos patalpose taikomi aukšti patalpų švaros reikalavimai, o oras filtruojamas Hepa filtrais. Šie filtrai sulaiko itin smulkias daleles, tokias kaip virusai, dujų molekulės ir bakterijos. Tai labai svarbu, nes aplinkos sąlygų veikiamų ląstelių apdorojimas turi būti atliekamas aplinkoje, kurioje yra nustatytos kokybės oras ir švarumas, kad būtų kuo labiau sumažinta užteršimo rizika. Europoje yra labai nedaug pagalbinio apvaisinimo laboratorijų, kur būtų įrengta tokia ventiliacinė sistema.
Žinoma, pagalbos nevaisingoms poroms būdai nuolat tobulinami, atsiranda vis daugiau galimybių padėti net tais atvejais, kai atrodo, kad padėti jau nebeįmanoma. Viena iš naujausių tendencijų pasaulyje - molekulinės genetikos pasiekimų taikymas poroms, kurios jau turi nesveikų vaikų ar ankstesnių nėštumų metu buvo nustatyta genetinių anomalijų. Tokioms poroms leidžiantys padėti metodai vadinami PGT-A (preimplantacinis genetinis embrionų tyrimas dėl aneuploidijos, siekiant vienu metu ištirti visas embriono chromosomas prieš perkeliant jį į gimdą) ir PGT-M (preimplantacinis genetinis embrionų tyrimas dėl monogeninių / 1 geno mutacijų sukeliamų ligų, arba genetinė patikra embriono lygiu).

Teisinis reguliavimas ir etikos principai
Jūs turite teisę į dirbtinį apvaisinimą, jei labai sunku arba neįmanoma natūraliai susilaukti vaiko. Dirbtinė reprodukcija yra donoro arba genetinių tėvų spermos ir kiaušidžių (gametų) dirbtinis suliejimas, jei natūraliai yra sunku ar neįmanoma susilaukti vaiko. Jūsų teisė susilaukti vaiko dirbtinio apvaisinimo būdu yra saugoma teisės į privataus ir šeimos gyvenimo gerbimą. Tačiau darbas su žmogaus ląstelėmis yra susijęs su tam tikrais teisiniais ir etikos klausimais, todėl šios teisės įgyvendinimui gali būti taikomos tam tikros sąlygos ir apribojimai.
Lietuvoje dirbtinę apvaisinimo procedūrą iš dalies finansuos valstybė, jei įvykdysite tam tikrus reikalavimus. Jei atitinkate įstatyme nustatytus reikalavimus, valstybė finansuoja pagalbinį apvaisinimą. Jei reikalavimų neatitinkate, valstybė nefinansuos jūsų dirbtinio apvaisinimo procedūros.
Egzistuoja tam tikri etinio pobūdžio apribojimų, pavyzdžiui, dirbtinio apvaisinimo procedūra negali būti naudojama žmogaus klonavimui. Neleidžiama pasirinkti vaiko lyties, išskyrus atvejus, kai konkrečios lyties vaikas gali paveldėti genetinę ligą. Jums reikės sudaryti specialų susitarimą su medicinos įstaiga, kad būtų atlikta dirbtinio apvaisinimo procedūra.
Informacija apie konkretų dirbtinį apvaisinimą atvejį ir donorystę yra paslaptis. Jei naudojote donoro ląstelę, jūsų tapatybė negali būti atskleista donorui. Jūsų asmeniniai duomenys bus įtraukti ir saugomi nevaisingų šeimų ir dirbtinės reprodukcijos registre, kurį naudoja jūsų pasirinkta medicinos institucija. Šie registrai nėra viešai prieinami.

Donorystės programos
Vaisingumo centre „Northway" Rygoje vykdomos kiaušialąsčių, spermos bei embrionų donorystės programos. Pagalba yra teikiama pacientams, kuriems reikalingas pagalbinis apvaisinimas su donorinėmis lytinėmis ląstelėmis, tame tarpe ir vienišoms moterims. „Northway" vaisingumo centruose Lietuvoje (Vilniuje, Kaune, Klaipėdoje) yra teikiamos PSDF (privalomojo sveikatos draudimo fondo) kompensuojamos pagalbinio apvaisinimo paslaugos.
tags: #kaip #vadinamas #dirbtinis #apvaisinimas





