Dažniausios gimdymo komplikacijos ir jų valdymas
Nors absoliuti dauguma nėštumų būna sėkminga ir kūdikis gimsta sveikas, yra naudinga žinoti apie dažniausiai pasitaikančias nėštumo komplikacijas. Juk kuo anksčiau jos pastebimos ir pradedamos gydyti, tuo mažiau pasekmių būna mamai ir kūdikiui. Nėštumą prižiūrintys gydytojas turėtų įvertinti nėštumo komplikacijų riziką ir informuoti, kokių atsargumo priemonių reikėtų imtis.
Priešlaikinis vaisiaus vandenų nutekėjimas
Priešlaikinis vaisiaus vandenų nutekėjimas, defluxio, seu effluvium liquoris amniotici praeterminalis, - vaisiaus vandenų pūslės plyšimas neprasidėjus gimdymo veiklai. Šios patologijos dažnis - 7-12 proc.
Rizikos veiksniai ir patogenezė
Vaisiaus vandenys nuteka, kai susilpnėja vaisiaus vandenų pūslės dangalų tvirtumas. Didėjant nėštumui, dangalai tempiasi, jų ląstelės plokštėja. Vaisiaus dangalus silpnina bakterijų kolagenazės ir proteazės, motinos proteazės ir elastazės, spermos proteazės.
Pagrindiniai rizikos veiksniai yra šie:
- Infekcija
- Polihidramnionas
- Daugiavaisis nėštumas
- Gimdos kaklelio nepakankamumas
- Placentos atšoka
- Trauma
- Lytiniai santykiai
- Vaisiaus raidos anomalijos
- Invazinės diagnostinės procedūros (amniocentezė, kordocentezė ir kt.)
- Medžiagų apykaitos ligos (Ehlers-Danlos sindromas)

Klinika ir diagnostika
Nėščioji skundžiasi įvairaus gausumo vandeningomis išskyromis iš makšties. Apžiūrint makšties skėtikliais, matoma, kad vaisiaus vandenys teka pro gimdos kaklelio kanalą.
Diagnozei patvirtinti esti teigiamas kristalizacijos testas, užpakalinio makšties skliauto turinio pH būna 7,0-7,25 (teigiamas nitrazino testas). Paimama medžiagos makšties tepinėliui ir makšties išskyrų bakteriologiniam pasėliui, infekcijai ir jos sukėlėjui nustatyti. Tiriant ultragarsu, nustatomas sumažėjęs vaisiaus vandenų kiekis.
Labai svarbu stebėti nėščiosios būklę: temperatūrą, pulsą 2-4 kartus per dieną, leukogramą, CRB - kasdien, įtarus šlapimo takų infekciją - atlikti šlapimo tyrimą, pasėlį. Stebimas makšties išskyrų pobūdis, gimdos aktyvumas. Ilgėjant bevandeniam laikotarpiui, didėja intrauterinės infekcijos rizika. Taip pat būtina stebėti ir vaisiaus būklę: judesius, atlikti KTG, biofizinį profilį, doplerometriją.
Priešlaikinį vaisiaus vandenų nutekėjimą reikia diferencijuoti nuo makšties uždegimo, bakterinės vaginozės, šlapimo takų infekcijos, šlapimo nelaikymo, hydrorrhoea gravidarum.
Gydymas
Komplikacijų riziką lemia nėštumo laikas, nutekėjusių vandenų kiekis, bevandenio laikotarpio trukmė. Nutekėjus vaisiaus vandenims, akušerinę taktiką lemia nėštumo laikas, infekcijos požymiai ir vaisiaus būklė.
- 22-24 savaičių nėštumas: prognozė vaisiui nepalanki, sužadinamas gimdymas, skiriama antibiotikų terapija pagal antibiotikogramą.
- 25-34 savaičių nėštumas: tęsiamas nėštumas, jei nėra infekcijos ar vaisiaus hipoksijos požymių, skiriama tokolizė, vaisiaus plaučių brandinimas, antibiotikų terapija.
- Daugiau kaip 35 savaičių nėštumas: jei gimdymo veikla neprasideda per 12-24 valandas, gimdymas sužadinamas (kai yra chorioamnionitas, vaisiaus hipoksija, nėštumo patologija), skiriama antibiotikų terapija.
Kai vaisius išnešiotas, nutekėjus vaisiaus vandenims, gimdymo veikla per 24 val. prasideda 80-90 proc. moterų, o kai neišnešiotas - 50 proc. Ilgėjant bevandeniam laikotarpiui, didėja intrauterinės infekcijos rizika, gali iškristi virkštelė ar smulkiosios vaisiaus dalys, galima placentos atšoka, vaisiaus plaučių hipoplazija.
Priešlaikinis gimdymas
Priešlaikinis gimdymas, partus praematurus, - gimdymas nuo 22-osios nėštumo savaitės iki 37-osios nėštumo savaitės pabaigos (36 savaitės + 6 dienos, 259 nėštumo dienos). Naujagimio svoris - 500 g ir daugiau. Priešlaikinis gimdymas yra labiausiai paplitusi nėštumo komplikacija.
Priešlaikinio gimdymo dažnis - 6-8 proc. Lietuvoje šiek tiek daugiau nei 5 procentai kūdikių gimsta anksčiau laiko (iki 37 nėštumo savaitės). Ši patologija yra dažniausia (75-80 proc.) perinatalinio mirtingumo ir sergamumo priežastis.

Etiologija ir rizikos veiksniai
Skiriamos keturios rizikos veiksnių grupės: motinos ligos, nėštumo patologija, vaisiaus patologija bei socialiniai ir biologiniai veiksniai. Priešlaikinio gimdymo rizikos veiksniai apima:
- Motinos ligos: lytinių ar šlapimo takų infekcija, ekstragenitalinė infekcija (gripas, toksoplazmozė, raudonukė, citomegalija ir kt.), lytinių takų anomalijos, gimdos kaklelio nepakankamumas, sunkios somatinės ligos (cukrinis diabetas, inkstų, širdies ligos), neurohormoniniai sutrikimai, motinos ir vaisiaus kraujo grupių bei Rh faktorių netapatumas, motinos trauma ar chirurginės intervencijos.
- Nėštumo patologija: sunkios hipertenzinės būklės, daugiavaisis nėštumas, polihidramnionas, oligohidramnionas, placentos pirmeiga, atšoka, priešlaikinis vaisiaus dangalų plyšimas, chorioamnionitas, sunki anemija.
- Vaisiaus patologija: įgimtos anomalijos, žuvęs vaisius, sulėtėjęs vaisiaus augimas.
- Socialiniai ir biologiniai veiksniai: amžius (jaunesnis kaip 18 metų ir vyresnis kaip 35 metų), buvęs priešlaikinis gimdymas, dažni gimdymai (daugiau kaip 4), intoksikacija cheminėmis medžiagomis, rūkymas, nepalankios darbo sąlygos, nevisavertė mityba, smurtas, nepageidaujamas nėštumas.
Klinika ir diagnostika
Nėščioji skundžiasi pilvo apatinės dalies ir strėnų maudimu, padažnėjusiais gimdos susitraukimais, kraujingomis makšties išskyromis. Priešlaikinio gimdymo požymiai yra reguliarūs sąrėmiai iki 37 savaitės arba vaisiaus vandenų nutekėjimas (vandenys gali tekėti ir po truputį).
Skiriama latentinė ir aktyvioji priešlaikinio gimdymo fazės. Aktyviajai fazei, partus praematurus incipiens, būdingi 3 ir daugiau reguliarūs gimdos susitraukimai per 30 minučių, skatinantys trumpėti (80 proc.) ir (ar) plėstis gimdos kaklelį (3 cm). Jei šių kriterijų nėra, klinikinė situacija laikoma latentine priešlaikinio gimdymo faze.
Priešlaikinio gimdymo diagnostikai ir klinikinei taktikai numatyti būtina:
- Nustatyti nėštumo laiką ir vaisiaus svorį, įvertinti bendrąją nėščiosios būklę.
- Apžiūrėti makšties skėtikliais gimdos kaklelio būklę (ilgį ir išsiplėtimą).
- Paimti gimdos kaklelio kanalo medžiagos tepinėliui, pasėliui.
- Įtarus bakterinę vaginozę, nustatyti makšties išskyrų pH ir atlikti KOH testą.
Kai vaisiaus dangalai neplyšę, tiriama pro makštį, įvertinama gimdos kaklelio būklė. Kai vaisiaus vandenys nutekėję, pro makštį tiriama tik tada, kai yra aktyvi gimdymo veikla. Vaisiaus būklė vertinama skaičiuojant vaisiaus judesius, širdies veiklą klausant akušeriniu stetoskopu, užrašant netiesioginę vaisiaus kardiotokogramą, atliekant ultragarsinį vaisiaus tyrimą. Ultragarsu galima įvertinti ir gimdos kaklelio ilgį, vidinių žiomenų atsidarymą.
Nėštumo tęsimo kontraindikacijos apima: žuvusį vaisių, vaisiaus apsigimimus, nesuderinamus su gyvybe, ryškiai sulėtėjusį vaisiaus augimą, vaisiaus hipoksiją (išskyrus dėl gimdos hiperdinamijos), sunkią preeklampsiją ar eklampsiją, sunkią ekstragenitalinę patologiją, gausų kraujavimą dėl placentos pirmeigos ar atšokos, intrauterinę infekciją (motinos temperatūra didesnė kaip 37,8 °C, tachikardija, skausminga gimda, leukocitozė > 15×109/l, CRB > 8 mg/l, vaisiaus tachikardija), progresuojantį gimdymą.
Gydymas ir tokolizė
Įvertinus nėščiosios ir vaisiaus būklę bei nesant kontraindikacijų tęsti nėštumą, skiriama lovos režimas, raminamųjų, gimdos susitraukimai slopinami tokolitikais, brandinami vaisiaus plaučiai. Tokolizės (gimdos susitraukimų slopinimo) tikslas - pratęsti nėštumą, kol subręs vaisius ar bus subrandinti vaisiaus plaučiai. Tokolizės trukmė - ne ilgesnė nei 48 val. Palaikomoji tokolizė jokiais tokolitikais nerekomenduojama!
Tokolizei vartojami vaistai ir jų poveikis
| Vaisto grupė | Dozavimas | Šalutinis poveikis | Kontraindikacijos |
|---|---|---|---|
| Kalcio kanalų blokatoriai (Nifedipinas) | Pirmąją valandą skiriama 10 mg po liežuviu kas 15 min., kol suretės gimdos susitraukimai. Gydoma 60-160 mg dozėmis per parą. | Gali būti galvos skausmas, karščio pylimas, hipotenzija, tachikardija. | N/A |
| Prostaglandinų inhibitoriai | Pradinė dozė - 50 mg tabletėmis, vėliau po 25-50 mg kas 4-6 val. Dvi dienas. Vartojamos ir rektalinės žvakutės - 1-3 mg/kg kūno svorio. Neskirti po 34-osios nėštumo savaitės. | Vaisiui: priešlaikinis Botalo latako užakimas, vaisiaus vandenų mažėjimas, naujagimiui nekrozinis enterokolitas, intraventrikulinės hemoragijos. | Bronchinė astma, kraujavimas iš virškinimo trakto, vainikinių kraujagyslių ligos, oligohidramnionas, vaisiaus širdies ir inkstų anomalijos. |
| Beta adrenomimetikai (Partusisten, Gynipral) | Infuzija į veną: 0,5-2,0 mg vaisto praskiesti 500 ml izotoninio tirpalo ir lašinti jo 10-20 lašų/min. Dozę galima didinti kas 5 min. po 5 lašus. Didžiausias greitis - 40-60 lašų/min. Likus 30 min. iki infuzijos pabaigos, pradėti gerti vaisto po vieną tabletę kas 4-6 val. | Motinai: stiprus širdies plakimas, tremoras, pykinimas, galvos skausmas, nervingumas, nerimas, hipotenzija, hiperglikemija, plaučių edema. Vaisiui ir naujagimiui: tachikardija, hipoglikemija, hiperinsulinemija, hiperbilirubinemija, laikinoji (tranzitorinė) hiperkalemija, hipokalcemija ir hipotenzija. | Nėščiosios širdies ligos ir ritmo sutrikimai, dekompensuotas cukrinis diabetas, sunki hipertirozė, ryški (nekontroliuojama) hipertenzija, plautinė hipertenzija, bronchinė astma, gydoma simpatomimetikais ar kortikosteroidais, lėtinės kepenų ar inkstų ligos, intrauterinė infekcija, kraujavimas dėl placentos pirmeigos ar atšokos. |
| Oksitocino receptorių antagonistai (Atosiban) | Blokuoja oksitocino receptorius. Naudojamas lašinės infuzijos stacionare. | Nepageidaujamas poveikis minimalus. | N/A |
Pastaba: prieš skiriant gydymą, rekomenduojama užrašyti EKG, ištirti motinos kraujo gliukozės kiekį, elektrolitus.
Maži neišnešioti naujagimiai turi gimti tretines sveikatos priežiūros akušerijos ginekologijos paslaugas teikiančiuose stacionaruose. Nėštumo ir gimdymo rizika, baigtis ir prognozė aptariami su nėščiąja ir jos vyru. Šeimos gydytojas turi mokėti diagnozuoti gresiantį nėštumo nutrūkimą ir teikti pirmąją pagalbą prasidėjus priešlaikiniam gimdymui.
Vaisiaus hipoksija
Vaisiaus hipoksija vadinama deguonies stoka vaisiaus audiniuose. Jos dažnis - 5 proc. Ši patologija gali lemti perinatalinę mirtį, sąlygoti naujagimių mirtingumą. Pagal atsiradimo laiką skiriama antenatalinė, intranatalinė ir postnatalinė vaisiaus hipoksija.
Etiologija ir patogenezė
Vaisiaus hipoksiją gali sąlygoti motinos, vaisiaus ir (ar) placentos bei virkštelės patologija. Motinos organizme deguonies homeostazė gali sutrikti, kai yra širdies ir kraujagyslių sistemos ligos, ryški anemija (Hb mažiau kaip 70g/l), normovoleminė hipotenzija, vena cava sindromas, plaučių ligos, šokas, kraujavimas, apsinuodijimas toksinėmis medžiagomis.
Vaisiaus patologija, galinti lemti jo hipoksiją, yra širdies ydos, vaisiaus vandenė, hemolizinė liga, dvynių transfuzijos sindromas, pernešiojimas, raidos ydos, infekcija. Placentos ir virkštelės patologija, sąlygojanti hipoksiją, yra priešlaikinė placentos atšoka, kraujavimas dėl placentos pirmeigos ar plėvinio virkštelės prisitvirtinimo, vasa previa, placentos nepakankamumas dėl nėščiųjų hipertenzinės būklės, cukrinio ar gestacinio diabeto, placentos infarkto, hipoplazijos, virkštelės tikrieji ir netikrieji mazgai, virkštelės apsuka apie vaisiaus kūno dalis, virkštelės suspaudimas gimdymo metu.
Vaisiaus hipoksija gali būti ūminė ir lėtinė. Pradinėje hipoksijos stadijoje būna vaisiaus tachikardija, padidėjęs kraujotakos greitis. Progresuojant hipoksijai, vyksta kraujo apytakos centralizacija gyvybiškai svarbiuose vaisiaus organuose: smegenyse, širdyje. Sumažėja deguonies raumenyse, žarnyne, inkstuose ir kt. Deguonies trūkumas žarnyne dirgina nervus vagus ir sukelia hiperperistaltiką. Vaisiaus vandenyse atsiranda mekonijaus, kuris nudažo vandenis žalsva spalva. Sunkios hipoksijos atveju atsipalaiduoja vaisiaus išangės sfinkteris. Dėl hipoksijos, metabolinės acidozės ir išsekusio angliavandenių rezervo pakinta daugelio organų ir sistemų funkcijos bei morfologija.
Klinika ir diagnostika
Hipoksijos požymiai yra sulėtėję ar išnykę vaisiaus judesiai, auskultuojant girdimi padažnėję (daugiau kaip 150 k./min.) ar suretėję (mažiau kaip 100-110 k./min.) vaisiaus širdies tonai. Vaisiaus kardiotokogramoje kinta bazinis dažnis, mažėja variabilumas, atsiranda vėlyvųjų deceleracijų, nestresinis testas - nereaktyvus.
Keičiasi ir kiti vaisiaus biofizinio profilio duomenys: mažėja vaisiaus motorinių ir kvėpavimo judesių ar jie visiškai išnyksta, atsiranda oligohidramnionas, sumažėja vaisiaus raumenų tonusas (išsitiesęs vaisius). Tiriant ultragarsu, nustatomas sulėtėjęs vaisiaus augimas, o doplerometrijos tyrimo metu stebima kraujotakos centralizacija. Plyšus vaisiaus dangalams, stebimi žalsvi vaisiaus vandenys. Gimdymo metu pagrindiniai vaisiaus hipoksijos požymiai yra šie: kardiotokogramos pokyčiai, žali vaisiaus vandenys. Nutekėjus vandenims, galima atlikti vaisiaus pulsoksimetriją (matuoti SpO2 periferiniame kraujyje) ar tirti kraują iš pirmaujančios vaisiaus dalies šarmų ir rūgščių pusiausvyrai nustatyti.
Gydymas
Įtarus vaisiaus hipoksiją, ieškoma galimų jos priežasčių ir gydomos nėščiosios ligos. Gimdymo metu įtarus ar nustačius vaisiaus hipoksiją, taikoma intrauterinė vaisiaus reanimacija: gimdyvė guldoma ant šono, jai duodama kvėpuoti deguonies 10 l/min., nutraukiamas gimdymo veiklos skatinimas oksitocinu, gimdos hiperdinamijos ar hiperstimuliacijos atveju tinka intraveninė tokolizė beta mimetikais (partusistenu). Jei šios priemonės vaisiaus būklės nepagerina, reikia užbaigti gimdymą cezario pjūvio operacija arba, jei yra sąlygos, akušerinėmis replėmis ar vakuumekstraktoriumi.
Smulkiųjų vaisiaus dalių ir virkštelės iškritimas
Nėštumo pabaigoje vaisiaus vandenų kiekis šiek tiek sumažėja, dėl to labiau palinksta vaisiaus galvutė ir stuburas, galūnės prisispaudžia prie kūno: vaisius įgauna ovalo formą. Virkštelės kilpos paprastai esti priekyje prie krūtinės, tarp sukryžiuotų rankų ir kojų.
Smulkiosios vaisiaus dalys (rankos ir kojos) ir virkštelės kilpos gali iškristi pro atvirą gimdos kaklelį į makštį tada, kai nuteka gemaliniai vaisiaus vandenys. Jei vaisiaus vandenų pūslė neplyšusi ir makštinio tyrimo metu pro gimdos kaklelį čiuopiama pirmaujanti smulkioji vaisiaus dalis ar virkštelė - tai vadinama smulkiosios vaisiaus dalies ar virkštelės pirmeiga. Virkštelės iškritimo dažnis 1:265-1:426 visų gimdymų. Esant galvutės pirmeigai - vienas atvejis iš 600 gimdymų.
Etiologija ir galimos pasekmės
Šios komplikacijos etiologiją lemia įvairūs veiksniai:
- Netaisyklingos vaisiaus padėtys gimdoje (skersinė, įstrižinė, sėdynės).
- Galvinė pirmeiga, kai vaisiaus galva nevisiškai užpildo kaulinio dubens įeigą (pvz., priešlaikinis gimdymas).
- Vaisiaus vandenų dangalų praplėšimas, esant neprigludusiai vaisiaus pirmeigai prie mažojo dubens įeigos.
- Siauras dubuo.
- Atloštinės galvos pirmeigos.
- Polihidramnionas.
- Daugiavaisis nėštumas.
Smulkiosios vaisiaus dalys gali iškristi esant bet kuriai vaisiaus padėčiai gimdoje. Kai, esant skersinei padėčiai, iškrinta ranka, kyla rimta gimdymo komplikacija, susidaro palankios sąlygos įsistatyti petukui į dubenį ir nekomplikuotai skersinei padėčiai pereiti į užleistą (jei laiku nebus suteikta pagalba). Iškritusi ranka, kai yra sėdynės pirmeiga, didesnės praktinės reikšmės neturi, nes...
Kitos dažnos nėštumo komplikacijos
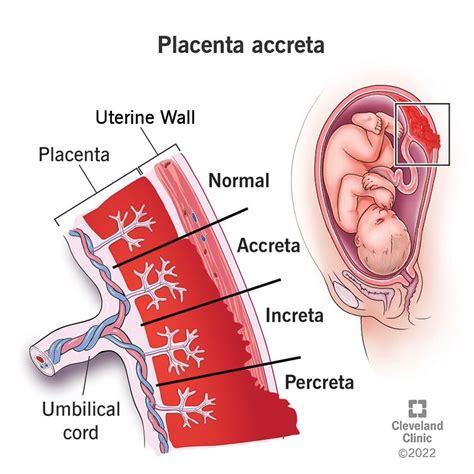
Placentos pirmeiga
Placentos pirmeiga pasitaiko vienai iš 250 nėščiųjų. Dažniausiai ji pastebima atliekant planinius ultragarso tyrimus, kadangi ji taip pat gali neturėti jokių požymių.
Preeklampsija
Preeklampsija turi aiškius perspėjančius ženklus: smarkus tinimas (ypač veido ir rankų), staigus svorio padidėjimas, nesiliaujantis arba labai stiprus galvos skausmas, vaizdo dvejinimasis ar neryškus matymas.
tags: #dazniausios #gimdymo #komplikacijos





