Spermatozoidų aspiracija iš sėklidžių (TESA): diagnostika ir gydymo galimybės esant vyrų nevaisingumui
Priešingai nusistovėjusiai nuomonei, kad nevaisingumas dažniau yra moters diagnozė, šis sutrikimas taip pat dažnai būdingas ir vyrams. Specialistų vertinimu, Europoje nevaisingos susituokusios poros sudaro apie 10 % visų porų. Atkreipiamas dėmesys į vyrų nevaisingumo augimo tendencijas santuokoje. Naujausiais duomenimis, vyrų „indėlis“ į nevaisingumą santuokoje pradeda dominuoti. Vaisingumo problemos yra jautri ir sudėtinga tema, su kuria susiduria vis daugiau porų.
Laimei, šiuolaikinė medicina siūlo įvairias diagnostikos ir gydymo galimybes, padedančias įveikti nevaisingumo kliūtis ir įgyvendinti svajonę susilaukti vaiko. Nuo išsamių tyrimų iki pažangiausių pagalbinio apvaisinimo procedūrų - medicininė pagalba apvaisinimo srityje sparčiai tobulėja, suteikdama viltį ir sprendimus.

Kada verta išsitirti dėl nevaisingumo?
Nevaisingumo tyrimas tampa aktualus, kai pora susiduria su sunkumais pastojant. Yra keletas kriterijų, kada rekomenduojama kreiptis į specialistus:
- Moteris nepastoja vienerius metus ar ilgiau. Tai yra standartinis laikotarpis, po kurio pradedamas nevaisingumo tyrimas.
- Moteris nepastoja 6 mėnesius ar ilgiau ir yra 35 metų ar vyresnė. Su amžiumi moters vaisingumas natūraliai mažėja, todėl šiuo atveju tyrimai pradedami anksčiau.
- Žinoma aiški nevaisingumą sukelianti priežastis. Tai gali būti sutrikęs mėnesinių ciklas, anksčiau buvę dubens organų uždegimai, gimdos ir kiaušidžių endometriozė, kiaušintakių patologija, ginekologinių operacijų pasekmės, taip pat vyro spermos kiekio ir judrumo sutrikimai.
Nevaisingos poros tyrimą rekomenduojama atlikti specializuotose klinikose, kuriose dirba patyrę šios srities specialistai - ginekologai arba, vyro nevaisingumo atveju, urologai-andrologai. Svarbu suprasti, kad tiriami abu partneriai, nes nevaisingumo priežastys gali slypėti tiek moters, tiek vyro organizme. Mūsų Andrologijos ir urologijos centre galima išspręsti daugumą su vaisingumu, reprodukcine sveikata ir vyrų seksualiniu gyvenimu susijusių problemų.
Išsamios diagnostikos procedūros
Vaisingumo centre teikiamos kompleksinės paslaugos, apimančios tiek medicininius, tiek emocinius aspektus.
Konsultacijos dėl nevaisingumo
Konsultacijos metu gydytojas atidžiai įvertina abiejų partnerių sveikatos istorijas, aptaria galimas nevaisingumo priežastis ir paskiria reikiamus tyrimus. Suprasdami temos jautrumą, specialistai skiria dėmesio ne tik medicininiams jos aspektams, bet ir poros emocinei bei psichologinei būklei, siekdami sukurti palaikančią ir pasitikėjimo kupiną aplinką.
Vyro vaisingumo tyrimai
Išsamūs ir kompleksiniai vyro spermos tyrimai (spermograma) yra esminis tyrimas, leidžiantis įvertinti svarbiausius vyro vaisingumo rodiklius: spermatozoidų kiekį, judrumą, judrumą, formą ir bendrą spermos būklę. Spermos tyrimas (spermograma) atliekamas pagal Pasaulinės Sveikatos Apsaugos Organizacijos (PSO) reikalavimus. Prireikus gali būti atliekami ir išplėstiniai tyrimai, tokie kaip DNR fragmentacijos ar MAR testas. Šie rezultatai padeda nuspręsti, ar tinkamas natūralus pastojimo būdas, ar reikalingos pagalbinio apvaisinimo procedūros. Tyrimas yra greitas ir neskausmingas, tačiau itin reikšmingas diagnostikos procese.

Postkoitalinis testas (PKT) atliekamas praėjus kelioms valandoms po sueities. Testo metu tiriamas spermatozoidų judrumas natūralioje terpėje. Taip pat tiriami ir antisperminiai antikūnai moters kraujyje.
Taip pat galima atlikti vyriškosios Y chromosomos genetinę kraujo analizę, bei kitus tyrimus, kurie parodys, ar azoospermija yra obstrukcinė: ar sėklidžių latakai yra užsikimšę ar neišsivystę.
Moterų vaisingumo tyrimai
Kiaušintakių pratekamumo tyrimai: kiaušintakių būklė yra vienas svarbiausių veiksnių, lemiančių natūralų pastojimą. Jų pratekamumo tyrimai, atliekami naudojant ultragarso arba rentgeno įrangą, padeda nustatyti galimus kiaušintakių užsikimšimus ar pažeidimus. Jei nustatoma problema, parenkamas optimaliausias gydymo kelias - nuo medikamentinės ar chirurginės terapijos iki pagalbinio apvaisinimo.
Hormonų tyrimai dėl endokrininių sutrikimų: moterų nevaisingumui dažnai įtakos turi hormonų pusiausvyros sutrikimai, tokie kaip ovuliacijos nebuvimas, policistinių kiaušidžių sindromas ar skydliaukės ligos. Kraujo tyrimai leidžia įvertinti hormonų lygį ir nustatyti galimus endokrininius sutrikimus. Gydymas gali apimti medikamentinę korekciją, ovuliacijos stimuliaciją ar gyvenimo būdo pokyčius. Tinkamai diagnozuotas hormoninis disbalansas žymiai padidina pastojimo tikimybę.
Spermatozoidų aspiracija iš sėklidžių (TESA): sprendimas esant azoospermijai
Deja, 10 % atvejų diagnozuojame visišką spermatozoidų nebuvimą. Net jei jums diagnozuota azoospermija (sėklos skystyje nėra spermatozoidų), tai nėra nuosprendis! Spermatozoidų aspiracija iš sėklidžių (TESA) - tai testikulinė spermatozoidų aspiracija. Kai vyro ejakuliate nėra spermatozoidų (azoospermija), jie gali būti išgauti tiesiai iš sėklidžių. Ši procedūra yra dažniausiai skiriama pacientui diagnozavus neobstrukcinę azoospermiją (visišką spermatozoidų nebuvimą arba itin mažą kiekį spermoje).
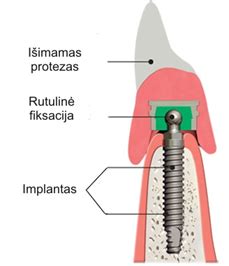
TESA gali būti atliekama diagnostikos tikslais, kai atlikus spermos tyrimą, nerandama spermatozoidų. TESA - procedūra, kurios metu spermatozoidai paimami IUI, IVF, ICSI pagalbinio apvaisinimo procedūroms. Metodika, kurios metu spermatozoidai iš sėklidės gaunami, atliekant perkutaninę (pro odą) sėklidžių punkciją. Lietuvoje TESA metodas pirmą kartą atliktas 2000 m. „Vaisingumo klinikoje“.
TESA procedūros eiga
Procedūra atliekama su vietine nejautra operacinėje patalpoje ar gydytojo kabinete. Procedūra atliekama taikant bendrinę nejautrą - plona adata per odą paimamas sėklidžių audinys ir iš jo išskiriami gyvybingi spermatozoidai. Tam yra naudojama specializuota plona adata, leidžianti paimti spermos mėginį tiesiogiai iš skirtingų sėklidžių vietų. Bendrai nejautrai pradėjus veikti, adata yra įduriama į sėklidę ir spermos mėginys yra ištraukiamas. Jeigu pacientas kenčia nuo paprasto spermos bloko, spermos mėginio tikimybė yra beveik garantuota.
Spermos paėmimas apvaisinimui (apvaisinimas)
Išgavus mėginį, jis yra siunčiamas į laboratoriją tyrimams ir diagnozei. Dažniausiai rezultatai, ar spermos mėginyje buvo rasta spermatozoidų, ateina tą pačią dieną. Po vienos TESA procedūros paimto mėginio dažniausiai užtenka keletui IVF ir ICSI procedūroms. Išgauta ir tinkama apvaisinimui, tačiau nepanaudota sperma gali būti užšaldoma ateičiai Vaisingumo Centre.
Kartais TESA nesuteikia pakankamai spermatozoidų ir reikia atlikti atvirą sėklidžių biopsiją (Micro-TESE). Šiuo būdu surinktiems spermatozoidams embriologo pagalba specialioje terpėje yra atstatomas judrumas. Jei vyrui diagnozuojama antro tipo azoospermija - kai spermatozoidai sėklidėse susidaro labai silpnai ir todėl nepasiekia spermos, reikia atlikti šiek tiek sudėtingesnę procedūrą: sėklidžių biopsiją (TESE), kai spermatozoidams išgauti atliekami nedideli sėklidžių pjūviai.
Pagalbinio apvaisinimo procedūros ir pažangios spermos atrankos metodikos
Kai natūralus pastojimas tampa sudėtingas, medicina siūlo įvairias pagalbinio apvaisinimo procedūras. Vienas iš svarbiausių pagalbinio apvaisinimo etapų vyksta specializuotoje embriologijos laboratorijoje, kurioje paruošiamos lytinės ląstelės, jos apvaisinamos ir stebimas embrionų vystymasis.
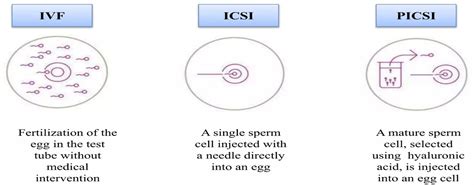
Intracitoplazminė spermatozoido injekcija į kiaušialąstę (ICSI)
ICSI procedūra atliekama, kai vyro spermos kokybė yra stipriai pakitusi (žema spermatozoidų koncentracija, judrumas, netaisyklinga forma) arba sperma išgauta chirurginiu būdu (TESA). Procedūros metu mikroskopu į kiekvieną kiaušialąstę įvedamas vienas pasirinktinis spermatozoidas. ICSI žymiai padidina apvaisinimo tikimybę sudėtingais atvejais.
Fiziologiškai atrinktų spermatozoidų intracitoplazminė injekcija į kiaušialąstę (PICSI)
PICSI yra ICSI procedūros atmaina, kuomet spermatozoidai atrenkami pagal jų gebėjimą pritraukti kiaušialąstę supančią hialurono rūgštį. Tokiu būdu pasirenkami brandesni ir genetiškai kokybiškesni spermatozoidai. Moksliniais tyrimais įrodyta, kad didžioji dalis PICSI metodu atrinktų spermatozoidų yra labiau subrendę, turi mažiau DNR (genetinių) pažaidų ir chromosomų aberacijų. Ši procedūra ypač rekomenduojama, jei ankstesnių ICSI bandymų metu embrionai neužsimezgė arba buvo prastos kokybės.
Kitos pagalbinio apvaisinimo procedūros
Pasitaiko atvejų, kai spermatozoidų yra, tačiau jie nėra pakankamai aktyvūs, sveiki, kad galėtų apvaisinti.
- Intrauterininė inseminacija (IUI): Tai viena paprastesnių pagalbinio apvaisinimo procedūrų, kurios metu specialiai paruošta sperma tiesiai suleidžiama į gimdą. IUI dažniausiai taikoma, kai pora susiduria su nevaisingumu dėl nesuderinamumo, pakitusios spermos kokybės ar gimdos kaklelio problemų. Procedūra yra trumpa, nereikalauja nejautros ir dažnai atliekama ambulatoriškai. Naujas būdas atlikti intrauterininę inseminaciją (IUI) yra metodika, kurios metu naudojama lėto paruoštos spermos leidimo technika per „EVIE“ pompą. „EVIE“ pompa sudaro sąlygas lėtai, per 3-4 valandas suleisti paruoštą spermą į gimdą. Intra Uterininė Tubo Peritonealinė Inseminacija (IUTPI) (L. Mamas metodas) - tai naujas inseminacijos būdas naudojant 10 ml specialiai paruoštos spermos. Klinikinės praktikos patirtis rodo, kad kartais 4 ml paruoštos spermos kiekio, naudojamo falopinei perfuzijai nepakanka.
- Apvaisinimas mėgintuvėlyje (IVF): IVF yra pažangiausia pagalbinio apvaisinimo procedūra, kai kiaušialąstės apvaisinamos laboratorijoje, o užsimezgę embrionai vėliau perkeliami į moters gimdą. Šis metodas taikomas, kai nepavyksta pastoti natūraliai dėl kiaušintakių nepratekamumo, ovuliacijos sutrikimų, endometriozės ar neaiškios kilmės nevaisingumo. Procedūra apima keletą etapų: kiaušidžių stimuliaciją, folikulų punkciją, apvaisinimą ir embrionų perkėlimą. IVF pasižymi dideliu veiksmingumu ir yra plačiai naudojamas visame pasaulyje.
Kiti pagalbinio apvaisinimo etapai ir technologijos
- Spermatozoidų parinkimas naudojant galingą optinį padidinimą: Sistema, papildanti mikroskopą ir įgalinanti atrinkti morfologiškai normalius spermatozoidus mikroinjekcijai. Šiuo metu pasaulyje tai vienintelė galimybė išsamiai struktūriškai tirti pavienį gyvą spermatozoidą. Naudojant galingą optinį padidinimą ir video (kompiuterinę programą), spermatozoidas padidinamas 7200 kartų. Tai leidžia apvaisinimui atrinkti tik morfologiškai normalius spermatozoidus, turinčius taisyklingą galvutės, kaklelio ir uodegėlės formą, be branduolio vakuolių.
- Blastocistų auginimas ir patalpinimas: Blastocistų stadija - tai 5-6 dienų embriono vystymosi etapas. Kadangi šį etapą pasiekia tik stipriausi embrionai, jų perkėlimas į gimdą dažnai siejamas su didesne pastojimo tikimybe. Šis metodas ypač tinka, kai užsimezga keli kokybiški embrionai, ir siekiama sumažinti perkėlimų skaičių.
- Assisted Hatching (AH) arba dangalo ploninimas: Pasitelkiant galingą optiką taip pat galima analizuoti ir kiaušialąstes bei embrionus, pvz. matuoti išorinio dangalo storį, blastomerų dydį. Yra žinoma, kad embrionai, turintys storą išorinį dangalą, blogiau implantuojasi, todėl tokiais atvejais tikslinga atlikti dangalo ploninimą (Assisted Hatching). Jei embrioną gaubiantis išorinis dangalas yra storas, taikomas AH metodas. Ir taikant DAB, ir natūralaus pastojimo metu, embrionai, patekę į gimdą, išsilaisvina iš dangalo ir, esant palankioms sąlygoms, įsitvirtina gimdos sienelėje.
- Sėklidžių PRP terapija: Sunkiais vyrų nevaisingumo atvejais, kai nėštumo tikimybė yra labai maža, sprendimas gali būti naujas novatoriškas nevaisingumo gydymas - sėklidžių PRP terapija. Procedūros tikslas - sėklidėse suaktyvinti spermatogenezę (spermos gamybą), kuri nėra pakankamai aktyvi, todėl spermos kokybė nepakankama ir partnerė nepastoja.
Kompensavimas ir rizikos valdymas
Nuo 2016 metų pabaigos Lietuvoje gali būti kompensuojami du pagalbinio apvaisinimo ciklai, apimantys konsultacijas, poros ištyrimą, vaistus ir pačią procedūrą.
Nors medicininė pagalba apvaisinimo srityje sparčiai tobulėja, svarbu žinoti ir apie galimas komplikacijas. Viena jų - kiaušidžių perstimuliavimo sindromas, kuris pastaraisiais metais pasireiškia vis rečiau. Pagrindinė pagalbinio apvaisinimo komplikacija šiuo metu yra daugiavaisis nėštumas, kuris gali kelti grėsmę tiek moters, tiek būsimų vaikų sveikatai. Siekiant sumažinti šią riziką, Skandinavijos šalyse ir Lietuvoje vis dažniau taikoma praktika į gimdą perkelti tik vieną embrioną. Tai padeda reguliuoti daugiavaisio nėštumo tikimybę ir užtikrinti saugesnę nėštumo eigą.
Vaisingumo išsaugojimas: kiaušialąsčių, embrionų ir spermos šaldymas
Šiuolaikinės technologijos leidžia išsaugoti vaisingumą ateičiai ir padidinti pagalbinio apvaisinimo procedūrų sėkmės tikimybę.
- Embrionų šaldymas (vitrifikacija): „Baltijos Amerikos klinika“ buvo pirmoji Lietuvoje, įdiegusi ypač greitą embrionų ir kiaušialąsčių šaldymo metodą - vitrifikaciją. Šio proceso metu naudojamos specialios apsauginės medžiagos (krioprotektoriai), kurios neleidžia susidaryti ledo kristalams embriono viduje, taip išsaugant ląstelių struktūrą ir kokybę po atšildymo. Dažnai apvaisinimo procedūrų metu gaunama daugiau embrionų nei reikia vienam perkėlimui. Tinkamos kokybės pertekliniai embrionai užšaldomi ir gali būti panaudoti vėliau, jei prireiktų papildomo bandymo ar pora norėtų susilaukti dar vieno vaiko. Moksliškai nėra įrodyta, kad ši procedūra kenkia būsimam kūdikiui. Skystame, žemos temperatūros (-196°C) azote visi biologiniai procesai tarsi sustoja laike. 2008 m., po klinikoje atliktos vitrifikacijos ir atšildytų embrionų patalpinimo gimė pirmasis „vitrifikuotas“ kūdikis Lietuvoje.
- Kiaušialąsčių šaldymas (vitrifikacija): Kiaušialąsčių šaldymas suteikia moteriai galimybę išsaugoti savo vaisingumą ateičiai. Ši procedūra ypač aktuali prieš onkologinį gydymą, esant genetinėms ligoms ar nusprendus motinystę atidėti dėl asmeninių ar profesinių priežasčių. Užšaldytos kiaušialąstės, laikomos -196°C temperatūroje, išlaiko aukštą kokybę nepaisant prabėgusio laiko.
- Spermos šaldymas: Spermos šaldymas suteikia galimybę ateityje turėti savų vaikų tais atvejais, kai numatomas onkologinių ligų chemoterapinis, rentgenoterapinis ar operacinis gydymas.
- Užšaldytų ir atšildytų embrionų patalpinimas (FET): FET procedūra apima atšildyto embriono perkėlimą į moters gimdą tinkamu ciklo metu. Sėkmės tikimybė perkeliant atšildytus embrionus yra tokia pati kaip ir perkeliant neužšaldytus, o pora gali pasirinkti tinkamiausią laiką nėštumui planuoti.

Pagalbinio apvaisinimo procedūrų apžvalga
| Procedūra | Trumpas aprašymas | Pagrindinės indikacijos |
|---|---|---|
| Intrauterininė inseminacija (IUI) | Paruošta sperma suleidžiama į gimdą kateteriu. | Nevisaverčiai lytiniai santykiai, pakitusi spermos kokybė, gimdos kaklelio problemos. |
| Apvaisinimas mėgintuvėlyje (IVF) | Kiaušialąstės apvaisinamos laboratorijoje, embrionai perkeliami į gimdą. | Kiaušintakių nepratekamumas, ovuliacijos sutrikimai, endometriozė, neaiškios kilmės nevaisingumas. |
| Intracitoplazminė spermatozoido injekcija (ICSI) | Vienas spermatozoidas injekuojamas tiesiai į kiaušialąstę. | Stipriai pakitusi spermos kokybė, chirurginiu būdu išgauta sperma (TESA). |
| Fiziologiškai atrinktų spermatozoidų injekcija (PICSI) | Spermatozoidai atrenkami pagal gebėjimą pritraukti hialurono rūgštį, injekuojami į kiaušialąstę. | Nepavykę ICSI bandymai, prastos kokybės embrionai. |
| Spermatozoidų aspiracija iš sėklidžių (TESA) | Spermatozoidai išgaunami iš sėklidžių plona adata. | Azoospermija (spermatozoidų nebuvimas ejakuliate), diagnostiniai tikslai. |
tags: #spermatozoidu #aspiracija #is #seklidziu #tesa #diagnostine





