Daugelis moterų teiraujasi specialistų, kokiais atvejais staiga nėštumas nutrūksta, kodėl jis toliau nesivysto. Nėštumo pradžia yra jautrus periodas, ir neretai moterys iki dvyliktos nėštumo savaitės baiminasi net prasitarti apie savo būklę. Kita rimta medicininė būklė, nors ir nesusijusi su nėštumo eiga, yra cianozinė širdies liga, kuri paveikia širdies gebėjimą pumpuoti deguonimi prisotintą kraują. Šiame straipsnyje aptarsime abi šias būkles, jų priežastis, simptomus ir gydymo galimybes, remiantis medicininiais duomenimis ir specialistų įžvalgomis.
Nesivystantis nėštumas: kas tai?
Nesivystantis nėštumas yra embriono arba vaisiaus iki 21 savaitės žūtis gimdoje. Įvairių tyrinėtojų duomenimis, kas penktas norimas nėštumas nutrūksta savaime. Dažnai tai įvyksta taip anksti, kad moteris net nežino, jog yra nėščia. Gydytoja ginekologė Lina Rudaitienė sako, kad 80 procentų visų persileidimų įvyksta iki 12 savaitės.
Tipai ir apibrėžimai
Nesivystantis nėštumas yra skirstomas į:
- Embrioninį nesivystantį nėštumą, kuomet nėštumas nustoja vystytis pačioje pradžioje, embrionui pasiekus 5 cm ar didesnį ilgį.
- Vaisiaus nesivystantį nėštumą, kuomet nėštumas nustoja vystytis vėliau, tarp 7 ir 21 nėštumo savaitės.
Kai apvaisintas kiaušinėlis įsitvirtina gimdoje, bet nevirsta į embrioną, tai yra pagrindinė ankstyvojo nėštumo nesėkmės ar persileidimo priežastis. Sutrikusi kiaušialąstė pirmąjį nėštumo trimestrą sukelia maždaug vieną iš dviejų persileidimų. Kai moteris pastoja, apvaisintas kiaušinėlis prisitvirtina prie gimdos sienelės. Maždaug nuo penkių iki šešių nėštumo savaičių turi virsti embrionu. Maždaug šiuo metu nėštumo maišelis, kuriame vystosi vaisius, yra apie 18 milimetrų pločio. Tačiau esant sutrikusiai kiaušialąstei nėštumo maišelis formuojasi ir auga, tačiau embrionas nesivysto. Štai kodėl pakitusi kiaušialąstė dar vadinama anembrioniniu nėštumu. Persileidimas yra tada, kai nėštumas baigiasi savaime per pirmąsias 20 savaičių.

Simptomai ir požymiai
Tokiu atveju moteris gali nieko blogo nejausti, net neįtarti, kad nėštumas nesivysto. Tačiau atidžiau stebint savo savijautą galima pastebėti, kad sumažėja krūtų tempimas, gali šiek tiek nukristi svoris. Nustojus nėštumui vystytis dažniausiai po kelių dienų prasideda kraujavimas ir įmanomas savaiminis gimdos išsivalymas.
Jei kiaušialąstė sutriko, moteris vis tiek galėjo pajusti nėštumo požymius. Pavyzdžiui, nėštumo testas gali būti teigiamas arba išnykti menstruacijos. Gali atsirasti persileidimo požymių, tokių kaip:
- Pilvo skausmai
- Makšties tepimas arba kraujavimas
- Kraujavimas yra sunkesnis nei įprastai
Tipiški klinikiniai neišsivysčiusio nėštumo požymiai, kaip taisyklė, yra užsitęsęs kraujingų dėmių atsiradimas iš lytinių takų, skausmingi ar mėšlungiški skausmai pilvo apačioje. Šie simptomai pasireiškia praėjus 2-6 savaitėms po kiaušialąstės vystymosi nutraukimo. Iki to laiko 80% atvejų atskleidžiamas neatitikimas tarp gimdos dydžio ir numatomo nėštumo amžiaus. Gimdos dydžio sumažėjimas dažniau nustatomas vaisiaus mirties metu pirmąjį nėštumo trimestrą. Tačiau ne visi kraujavimai pirmąjį trimestrą baigiasi persileidimu.
Kaip patyrė viena „Mamyčių klubo“ narė Silvijana, sužinojusi apie nesivystantį nėštumą, išgyvenimas buvo labai skaudus. Jai, laukusiai mažiuko ir svajojusiai apie dvi juosteles pusę metų, pradžia buvo labai lengva: beveik nepykino, tyrimai (kraujo, šlapimo) buvo puikūs, savijauta taip pat puiki. Apie 12 savaitę prasidėjo kraujingos išskyros. Moteris sunkiai susitaikė su mintimi apie valymo procedūrą ir tikėjosi, kad vaikelis vis dar gyvas, nors taip nebuvo.
Priežastys ir rizikos veiksniai
Nėštumo eigos pati moteris įtakoti negali - nei savo mintimis, nei veiksmais. Persileidimo priežastis tikrai nėra ta, kad nėščioji šia žinia pasidalino su kitais žmonėmis. Neišsivysčiusio nėštumo priežastys yra įvairios, jos dažnai derinamos. Embriono vystymąsi gali lemti tiek genetiniai (imunologinis nesuderinamumas, genų ar chromosomų mutacijos), tiek aplinkos veiksniai (motinos sergamumas, cheminis ar fizinis poveikis motinos ir vaisiaus organizmui).
Labai svarbu paminėti, kad dominuojančios priežastys, lemiančios neišsivysčiusį nėštumą, yra infekcija, genetiniai ir hormoniniai sutrikimai. Tuo pačiu metu autoimuninis sindromas (APS) nėra reikšmingas. Nesivystančio nėštumo išsivystymo rizika daug kartų padidėja dėl dviejų ar daugiau veiksnių derinio. 22,2% atvejų nustatoma mišri nėštumo nutraukimo genezė. Nepaisant intensyvaus šios nėštumo patologijos tyrimo, 26-66% atvejų neišsivysčiusio nėštumo priežasčių lieka neaiškios.
Akušeriai-ginekologai prie rizikos veiksnių priskiria šias pozicijas:
- Moters amžius: jaunesnė nei 18 metų ir vyresnė nei 35 metų.
- Įprastas persileidimas.
- Pirmojo nėštumo nutraukimas (medicininis abortas).
- Pirminis ir antrinis nevaisingumas.
- Uždegiminės vidaus lytinių organų ligos.
- Gimdos kaklelio ir gimdos kaklelio kanalo uždegiminės ligos (74 proc. atvejų, tiriant endometriumo įbrėžimus ir kiaušialąstės audinius, nustatyta urogenitalinė infekcija).
- Hormoniniai sutrikimai.
- Lytinių organų infantilizmas.
- Gimdos fibroma, endometriozė.
- Partnerio spermos patologija.
- Sudėtinga nėštumo eiga (nėštumo nutraukimo grėsmė, užsitęsęs, daugiau nei 7 dienas trunkantis kraujavimas iš lytinių takų).
Be to, periodiniai neišsivysčiusio nėštumo dažnio svyravimai rodo šios patologijos periodiškumą. Buvo atskleistas aiškus ryšys tarp vaisiaus kiaušinėlio mirties ir pastojimo periodo. Didžiausias besivystantis nėštumas tenka laikotarpiams, atitinkantiems pastojimą ovuliacijos ir anovuliacijos ciklų „susijungimo vietose“, t.y. metų sezonais: kovo, gegužės, rugsėjo, gruodžio mėnesiais.
Pasikartojantis persileidimas: kas tai? Kokios yra priežastys? Koks yra įvertinimas?
Diagnozė ir gydymas po nesivystančio nėštumo
Jei diagnozuotas persileidimas, labai svarbu pasitarti su gydytoju dėl tolesnių veiksmų. Viena gydytoja Silvijanai sakė pasirodyti pas ją tik po 2 savaičių, kita siuntė į Nevaisingumo kabinetą. Kyla klausimų, ką daryti toliau ir kada planuoti kitą vaikelį.
Gydymo galimybės
Kai kurioms moterims taikomas išsiplėtimas ir susitraukimas (D&C). Ši chirurginė procedūra apima gimdos kaklelio išplėtimą ir gimdos turinio pašalinimą. Kadangi D&C iš karto pašalina likusį audinį, tai gali padėti protiškai ir fiziškai užsisklęsti. Tai taip pat gali būti naudinga, jei norite, kad patologas ištirtų audinius, siekiant patvirtinti persileidimo priežastį.
Kitas pasirinkimas gali būti ambulatoriškai vartoti vaistus, tokius kaip misoprostolis. Tačiau gali prireikti kelių dienų, kol kūnas pašalins visus audinius. Vartojant šį vaistą, gali padidėti kraujavimas ir pasireikšti šalutinis poveikis. Pasirinkus bet kurią iš šių parinkčių, gali atsirasti skausmas ar mėšlungis, kurį galima gydyti. Kitos moterys mieliau atsisako medicininio valdymo ar operacijos ir pasirenka leisti savo kūnui pačiam pašalinti audinį.
Anot ginekologės, valymo procedūra yra neišvengiama, nes ilgiau laukus pasekmės galėjo būti gerokai rimtesnės, nei pati procedūra.
Genetiniai tyrimai ir tolesnis planavimas
SYNLAB atlieka persileidimo medžiagos genetinius tyrimus, remdamasi kompleksine visų vaisiaus chromosomų analize NGS metodu (naujos kartos sekvenavimas). Šio tyrimo pagalba galima nustatyti nesubalansuotus chromosomų pokyčius 1-22 autosomų porose ir X, Y lytinėse chromosomose bei gauti aiškų atsakymą į klausimą, ar nutrūkusio nėštumo priežastis yra vaisiaus chromosomų anomalijos.
Atliekama kontaminacijos analizė, siekiant atmesti galimą motinos DNR buvimą/nebuvimą persileidimo medžiagoje. Užteršimo analizė yra motinos periferinio kraujo DNR ir savaiminio persileidimo DNR medžiagos palyginimas.
Vaisiaus kariotipo tyrimas būtinas, jeigu:
- Pacientė vyresnė nei 35 metai.
- Ankstesnis vaikas gimė su chromosomų patologijomis.
- Anamnezėje gimęs negyvas vaikas.
- Tėvai turi chromosomų pokyčių.
- Atrankos metu nustatytos rizikos.
- Nenormalus vaisiaus ultragarsinis tyrimas.
Visi žmogaus genai ląstelėje yra atitinkamai supakuoti ir sudaro chromosomas. Žmogus turi 46 chromosomas (22 poros autosomų ir dvi lytinės chromosomos - XX arba XY). Kiekvienoje žmogaus somatinėje ląstelėje yra visas chromosomų rinkinys (46 chromosomos - 2n). Chromosomų visuma ląstelėje vadinama kariotipu. Moters kariotipas yra 46, XX, vyro - 46, XY. Jeigu pakinta chromosomų skaičius ar jų struktūra, pasireiškia chromosominė liga, kuriai būdinga įvairių organų sistemų defektai, apsigimimai. Dažniausiai pasitaiko chromosomų skaičiaus pakitimai - gali atsirasti papildoma chromosoma poroje (trisomijos) arba gali trūkti vienos chromosomos (monosomijos). Gali atsirasti kartotinis chromosomų skaičiui (2n+n) - tada organizmas vadinamas poliploidiniu. Šie pakitimai atsiranda dėl klaidingo ląstelių dalijimosi, formuojantis lytinėms ląstelėms vyro ar moters organizme. Jeigu tokios lytinės ląstelės (gametos) dalyvauja apvaisinime, užsimezga vaisius su chromosomine patologija. Daugelis tokių įvykusių klaidų nesuderinami su gyvybe ir gamta pati jas „ištaiso“ - jau ankstyvame nėštume įvyksta savaiminis persileidimas. Nustatyti, ar persileidimas įvyko dėl chromosominės patologijos, galima tik atlikus kariotipo tyrimą iš savaime abortavusios medžiagos.
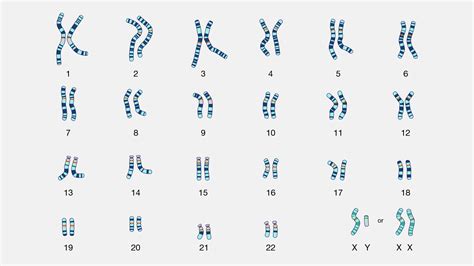
Ne visada pavyksta užauginti ląstelių kultūrą. Priklausomai nuo įvykusio persileidimo aplinkybių, pavyzdžiui, jau žuvęs embrionas kurį laiką išbuvo gimdoje, rezultato nepavyksta gauti 5-42 % atvejų. Paprastai, po abrazijos procedūros abortavusi medžiaga siunčiama patologams histologiniam tyrimui. Tačiau histologiniai embriono dangalų pakitimai nesusiję su specifine chromosomine patologija. Histologinė analizė ir kariotipavimas - du skirtingi tyrimai.
Rezultatas gali padėti pacientams išsiaiškinti persileidimo priežastį ir sukurti strategiją, kaip sėkmingai pastoti ir planuoti nėštumą. Įvairių studijų duomenimis įrodyta, kad jei persileidimas įvyko dėl vaisiaus chromosomų skaičiaus pokyčio, daugiau kaip 2/3 sekančių nėštumų būna sėkmingi. Jei tyrimo metu paaiškėja būtent tokia persileidimo priežastis - tai gera žinia - galima prognozuoti sėkmingą kitą nėštumą. Tais atvejais, jeigu nustatomas normalus kariotipas, rekomenduojama papildomai tirti moterį.
Pastoti rekomenduojama, kai atsistatys kiaušidžių, gimdos gleivinės funkcija - tai rodys normalus mėnesinių ciklas. Viena gydytoja sakė, jog galima planuoti vaikelį po mėnesio, kita - kad tik po pusės metų. Kiekviena situacija yra skirtinga, ir optimizmo susilaukti vaikelio nereikia prarasti. Kai kurioms šeimoms, problemas išsprendžia paprastas atsipalaidavimas, išvykimas atostogų.
Cianozinė širdies liga: apibrėžimas ir ypatumai
Cianozinė širdies liga yra rimta įgimta būklė, paveikianti širdies gebėjimą pumpuoti deguonimi prisotintą kraują į organizmą. Šiai būklei būdingas melsvas odos, lūpų ir nagų atspalvis, vadinamas cianoze, kuri atsiranda dėl mažo deguonies kiekio kraujyje. Labai svarbu suprasti cianozinę širdies ligą, nes ji gali sukelti rimtų sveikatos komplikacijų, jei nebus laiku diagnozuota ir gydoma.
Cianozinė širdies liga - tai įgimtų širdies ydų grupė, dėl kurios kraujas nepakankamai aprūpinamas deguonimi. Sveikoje širdyje deguonies neturtingas kraujas grįžta į širdį, pumpuojamas į plaučius, kur jis aprūpinamas deguonimi, o tada cirkuliuoja po likusį kūną. Asmenims, sergantiems cianozine širdies liga, struktūriniai širdies sutrikimai sutrikdo šį procesą, todėl susidaro deguonies prisotinto ir deguonies neturtingo kraujo mišinys.

Cianozinės širdies ligos priežastys, simptomai ir gydymas
Priežastys ir rizikos veiksniai
Nors dauguma cianozinės širdies ligos atvejų yra įgimti, tam tikri infekciniai veiksniai ir aplinkos veiksniai nėštumo metu gali padidinti riziką. Priežastys yra genetiniai veiksniai, motinos infekcijos nėštumo metu ir aplinkos poveikis.
Genetiniai veiksniai vaidina svarbų vaidmenį cianozinės širdies ligos vystymuisi. Daugelis įgimtų širdies ydų yra paveldimos, tai reiškia, kad jos gali būti paveldimos šeimoje. Specifiniai genetiniai sindromai, tokie kaip Dauno sindromas ar Ternerio sindromas, taip pat yra susiję su didesniu širdies ydų dažniu. Nors gyvenimo būdo veiksniai yra mažiau tiesiogiai susiję su cianozine širdies liga, motinos sveikata nėštumo metu yra labai svarbi. Prasta mityba, rūkymas ir piktnaudžiavimas narkotinėmis medžiagomis gali neigiamai paveikti vaisiaus vystymąsi.
Simptomai
Cianozinė širdies liga pasireiškia įvairiais simptomais, daugiausia dėl nepakankamo kraujo aprūpinimo deguonimi. Šiai būklei būdingas melsvas odos, lūpų ir nagų atspalvis, vadinamas cianoze, kuri atsiranda dėl mažo deguonies kiekio kraujyje.
Diagnozė ir gydymas
Diagnozės procesas prasideda nuo išsamios paciento ligos istorijos ir fizinės apžiūros. Sveikatos priežiūros paslaugų teikėjai įvertins simptomus, šeimos istoriją ir visus prenatalinius veiksnius, kurie gali prisidėti prie būklės. Daugeliui pacientų reikalinga chirurginė intervencija, siekiant ištaisyti struktūrinius defektus. Cianozine širdies liga sergančių asmenų prognozė labai skiriasi priklausomai nuo konkretaus defekto, diagnozės nustatymo laiko ir gydymo veiksmingumo. Suprasti jos priežastis, simptomus ir gydymo galimybes yra labai svarbu norint pagerinti sergančiųjų rezultatus ir gyvenimo kokybę.
Dėmesio: Šis straipsnis skirtas tik informaciniams tikslams ir nepakeičia profesionalios medicininės konsultacijos.
tags: #nesivystantis #nestumas #cianoze